Nguyên lý siêu âm:
Siêu âm là sóng âm có tần số trên 20.000 Hertz, với tần số đó tai ta không nghe thấy được. Chùm siêu âm để điều khiển tương tự với ánh sáng về tính chất phản xạ, khúc xạ, dội về được khi gặp các cấu trúc dù rất nhỏ trên đường đi của nó. Vì vậy siêu âm được dùng trong chẩn đoán. Trong bệnh học tim mạch, người ta sử dụng các loại đầu dò phát tần số khác nhau, thông thường từ 1 đến 7,5 MHz. Đầu dò bằng chất áp điện, nhận và chuyển thành sóng siêu âm những xung điện gián đoạn: 1024/giây. Khi đi qua các cấu trúc đồng nhất về tỷ trọng, chùm sóng siêu âm không dội trở lại, nhưng nếu gặp cấu trúc khác về tỷ trọng thì một bộ phận sóng sẽ dội trở lại tại vị trí tiếp giáp giữa hai cấu trúc khau nhau đó, phần còn lại tiếp tục đi và cũng dội trở về khi gặp các cấu trúc khác ở xa hơn. Âm dội về qua đầu dò được tiếp nhận ở bộ phận khuyếch đại rồi biến thành tín hiệu trên màn hiện sóng, có thể chụp hoặc ghi lại trên giấy ảnh. Kích thước, độ dày, biên độ di động, khoảng cách giữa các cấu trúc, có tỷ lệ chính xác so với thực tế.
Qua thực nghiệm người ta xác định vận tốc của sóng siêu âm trong cơ thể là 1540m/giây, như vậy bộ phận ghi tự động thời gian phát sóng và dội màn hình cho biết thời gian cần cho từng cấu trúc để được dội về màn hình trong suốt thời gian tĩnh hoặc động và khoảng cách, kích thước, độ dày của cấu trúc.
Ứng dụng siêu âm trong chẩn đoán các bệnh tim mạch.
Siêu âm một chiều:
Loại này cho phép thăm dò tim trên một bình diện, do chùm siêu âm phát ra chỉ trên một hướng duy nhất. Bao gồm kiểu A, trong đó các tín hiệu thu được có dạng các vạch thẳng mà biên độ tỷ lệ thuận với độ chênh lệch tỷ trọng tại mặt tiếp giáp giữa các cấu trúc, và kiểu TM (Time Motion) thay vì có dạng vạch thẳng, các tín hiệu của âm dội có dạng chấm mà độ sáng tỷ lệ thuận với độ chênh lệch tỷ trọng, và các chấm sáng đó cũng như kiểu A, cũng di động trên đường thẳng của hướng đi của siêu âm từ đầu dò phát ra. Bằng kỹ thuật điện tử, đường thẳng cùng các cấu trúc dạng chấm sáng đó được chuyển dịch theo chiều song song với nó, như vậy các chấm sáng di động với biên độ và vận tốc khác nhau cũng được biểu hiện trên màn hình để đo đạc. Với kiểu TM, các dữ kiện đo được như kích thước các buồng tim trong chu chuyển tim, chức năng co cơ thất trái và phải, vẫn được coi là trong quy trình cơ bản của kỹ thuật siêu âm tim.
Siêu âm 1 chiều TM:
Siêu âm 1 chiều dùng để đo, xác định các chỉ số của tim. Người ta để bệnh nhân nằm ngửa, đầu giường nâng cao 30o, xoay bệnh nhân hơi nghiêng sang trái có thể làm tăng chất lượng hình ảnh SA ở một số bệnh nhân. Vì van hai lá là cấu trúc trung tâm nhất của tim, nên tất cả các cấu trúc tim khác đều có mối liên quan với nó (24). Do đó đầu dò được đặt vuông góc với lồng ngực sát bờ ức trái ở khoảng liên sườn 3 hoặc 4, là nơi vận động của lá trước van hai lá ghi được tối đa.
Bốn vùng giải phẫu với những kiểu vận động và cấu trúc điển hình phản ánh theo những hướng đầu dò cơ bản được biểu hiện như sau:
Vùng 1: Vùng này được ghi khi tia SA bắt đầu từ vị trí van hai lá hướng lên trên về phía đáy của tim nó lần lượt đi qua thành ngực thành trước tim – đường ra thất phải – thành trước ĐMC – lá van ĐMC – thành sau ĐMC – buồng nhĩ trái và thành sau nhĩ trái. Vùng này là dễ nhận biết nhất bởi chuyển động song song của 2 thành ĐMC mà nó được sử dụng như điểm mốc để nhận biết các cấu trúc khác. ĐMC chuyển động về hướng đầu dò trong thời kỳ tâm thu và ra xa đầu dò trong thời kỳ tâm trương. Thành sau nhĩ trái không vận động trong vùng này vì nó dính với trung thất ngang mức các tĩnh mạch phổi. Những lá van ĐMC nằm giữa ĐMC trong thời kỳ tâm trương và đột ngột mở về phía thành ĐMC khi thất trái bắt đầu bóp. Theo hướng giải phẫu của van tổ chim ta có thể thấy lá vành phải và lá sau “không vành”. Sự mở và đóng của van ĐMC trông giống như một cái hộp.
Vùng 2: Ghi được bằng cách hướng đầu dò từ vùng 1 chếch vào trong và sang bên. Tia SA sẽ qua thành ngực – thành tim trước – buồng thất phải – VLT – buồng thất trái – lá trước van 2 lá – buồng nhĩ trái – và thành sau nhĩ trái: trong khi chuyển từ hướng 1 đến hướng 2, ta thấy sự liên tục của VLT và thành trước ĐMC và của lá trước van 2 lá với thành sau ĐMC. Trong vùng này kiểu vận động của lá trước van 2 lá đặc trưng đến nỗi người ta có thể nhận thấy ngay và nó được sử dụng như 1 điểm mốc để chuẩn hoá việc làm SA tim, hơn nữa van 2 lá là trung tâm đối với các cấu trúc tim khác, kiểu vận động trong kỳ tâm trương của van 2 lá liên quan trực tiếp đến huyết động trong kỳ tâm trương và có hình dạng đặc biệt giống chữ M. ở ngang mức này thành sau nhĩ trái xuất hiện kiểu vận động ra sau điển hình trong kỳ tâm thu.
Vùng 3: Nâng đầu dò xa hơn từ hướng 2 tới hướng 3 tạo tia SA qua thành ngực – thành trước tim – buồng thất phải – VLT – buồng thất trái với lá trước lá sau van 2 lá và thành sau thất trái, lá sau van 2 lá ở phía sau lá trước bởi kiểu vận động hình dạng giống chữ W. Vận động của thành sau nhĩ trái thay đổi khi tia SA sang vùng nhĩ thất và biến vào dạng vận động thành sau thất trái hướng lên trên trong thời kỳ tâm thu.
Vùng 4: Tiếp tục hướng đầu dò vào trong và sang bên về phía mỏm tim, hướng tia SA đi qua thành ngực – thành trước tim – buồng thất phải – VLT và thành sau thất trái ở ngang mức có nhú sau trong. Vùng giữa vị trí tia 3 và 4 là vùng “thất trái chuẩn” là nơi để đo buồng thất trái, kiểu cách vận động và độ dầy thành thất trái.
Từ các hình ảnh mà tia SA đi qua các vùng trên mà ta đo được các kích thước cần thiết.
Siêu âm hai chiều (2D):
Loại này cho phép thăm dò đồng thời trên hai bình diện. Ưu điểm của loại này là đầu dò quét, tạo ra một mặt phẳng vuông góc với mặt phẳng của da tiếp xúc với đầu dò, trên màn hình ta thấy mặt cắt của các cấu trúc tim như mặt cắt giải phẫu, và ta thấy được hoạt động co giãn của chúng trong thực tế.
Siêu âm 2D cho phép khảo sát cấu trúc tim đang vận động dựa vào những vị trí đầu dò như sau:
Cạnh ức trái ta có những mặt cắt cạnh ức trục dọc và trục ngang.
Siêu âm 2D cho ta thấy:
– Hình dạng và vận động các van tim
– Kích thước các buồng tim, động mạch chủ, các động mạch phổi.
– Bề dày, cấu trúc và vận động các vách tim.
– Diện tích đóng và mở van hai lá.
– Dung lượng thất
– Màng ngoài tim.
Siêu âm – Doppler:
Khái niệm về hiệu ứng Doppler:
Là hiệu ứng phát sinh khi sóng âm được phát ra rồi sau đó dội lại từ một vật thể chuyển động; người ta thấy tần số của chùm âm phát ra và chùm âm dội lại là khác nhau. Mức độ khác biệt này tỷ lệ với tốc độ của vật thể chuyển động.
Trong ứng dụng y học thì vật thể chuyển động ở đây là dòng máu mà hồng cầu là đại diện (vì nó có tính phản âm rõ rệt). Người ta dùng siêu âm để thăm dò (nên gọi là siêu âm – Doppler). Khi chùm siêu âm phát ra (chùm tới) gặp dòng hồng cầu chuyển động thì sẽ dội trở lại (chùm dội) với một tần số khác biệt. Mức độ khác biệt này tỷ lệ với tốc độ dòng hồng cầu (hay tốc độ dòng máu), và với góc tạo thành bởi trục của chùm tia tới và trục của dòng máu thăm dò.
Nếu gọi tần số sóng siêu âm phát ra từ đầu dò là F và tần số sóng phản hồi lại từ tim hoặc mạch máu về là Fr thì hiệu số Fr – F được gọi là hiệu ứng Doppler DF, đo bằng Hertz:
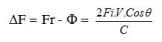
V: Vận tốc dòng máu (cm/s),
C: Vận tốc lan truyền sóng siêu âm
trong cơ thể (1540m/s),
q: góc tạo bởi chùm siêu âm phát đi từ
đầu dò và hướng đi của dòng máu,
DF: Tần số Doppler
Như vậy kỹ thuật Doppler giúp ta đo được vận tốc dòng máu một cách chính xác với điều kiện góc q (phải gần 0o nhất (0 tới 20o).
Nguyên lý cơ bản của kỹ thuật siêu âm – Doppler tim:
Khi ứng dụng hiệu ứng Doppler trong thăm dò dòng chảy, kết quả được biểu thị dưới hai dạng âm thanh nghe được và phổ Doppler trên màn hình. Vận tốc dòng chảy càng lớn âm thanh càng cao. Dòng máu đi về phía đầu dò thì có phổ nằm trên đường cơ bản và ngược lại. Có nhiều loại kỹ thuật siêu âm:
Doppler xung:
Trong dòng chảy, mỗi tế bào máu đều có thể nhận và phản hồi tín hiệu phát ra từ đầu dò, cho ra một đồ thị đường cong tốc độ (xung Doppler). Tập hợp các đồ thị này ta sẽ có một phổ Doppler biến thiên theo thời gian. Việc phân tích phổ Doppler là một ưu điểm lớn của kiểu siêu âm Doppler xung, bởi vì đồ thị là một hình ảnh khách quan không phụ thuộc người đọc, do đó các thuật toán trên phổ Doppler cho độ tin cậy cao. Các sóng siêu âm được phát đi với tần số lặp lại đều đặn, gọi là PRF (Pulse Reptition Frequency). Người ta có thể dịch cửa sổ thu tín hiệu để thăm dò ở một độ sâu thích hợp, vì vậy có thể phân biệt được hai mạch máu khác nhau.
Hạn chế của siêu âm – Doppler xung là hiện tượng Aliasing, biểu hiện bằng sự cắt cụt phổ Doppler, phần cắt cụt sẽ dịch chuyển sang bên đối diện của trục hoành. Nguyên nhân là do tốc độ củ dòng máu thăm dò lớn hơn tần số giới hạn mà máy có thể ghi được. Hiện tượng này gặp chủ yêu ở các mạch máu có tốc độ cao (các động mạch lớn, các chỗ hẹp…). Cách khắc phục: hoặc chuyển sang Doppler liên tục, hoặc sử dụng tần số phát xung cao hơn, hoặc tăng góc q. Trong thực tế phải cân nhắc sao cho hợp lý giữa độ sâu thăm dò và vận tốc dòng chảy.
Doppler liên tục:
đầu dò phát ra liên tục các tín hiệu sóng. Ưu điểm: chính xác, do xử lý được nhiều tín hiệu trong cùng một thời gian, có thể ghi được các tốc độ cao. Do đó, người ta thường sử dụng Doppler liên tục trong thăm dò các mạch máu ở nông hoặc thăm dò các dòng chảy trong tim có vận tốc lớn.
Nhược điểm: nếu có hai mạch máu đi kề nhau, kiểu siêu âm này do không phân biệt được độ sâu nên các tín hiệu của mạch máu này sẽ hoà lẫn tín hiệu của mạch máu kia, kết quả là không thăm dò được.
Doppler màu:
đây là kỹ thuật áp dụng trong thăm dò các dòng chảy của tuần hoàn. Đây là một loại Doppler xung được thể hiện dưới dạng 2D thời gian thực với màu sắc đã mã hoá, và cho ta thấy được sự dịch chuyển của các dòng máu giữa các cấu trúc tim và trong lòng mạch máu về không gian và thời gian.
Nếu phổ Doppler đen trắng thể hiện sự có mặt của dòng máu, hướng dịch chuyển và vận tốc của nó dưới dạng biểu đồ, thì Doppler màu cho ta thấy dòng máu đó dưới dạng các đám màu sắc: màu đỏ nếu hướng dòng máu hướng về phía đầu dò và màu xanh da trời nếu dòng máu chảy theo hướng rời xa đầu dò. Trong trường hợp có dòng chảy rối (hở, hẹp các van tim, thông vách tim, thông dò các động mạch…) ta sẽ thấy màu sắc đa dạng như một tấm khảm nhiều màu sắc.
Tài liệu tham khảo:
1, Souquet J, Hanrath P, Zitelli L, Kremer P, Langenstein BA, Schlỹter M. Transesophageal phased array for imaging the heart. IEEE Trans Biomed Eng. 1982 Oct;29(10):707–712. [PubMed]
2, Schlindwein FS, Evans DH. A real-time autoregressive spectrum analyzer for Doppler ultrasound signals. Ultrasound Med Biol. 1989;15(3):263–272. [PubMed]
3, Flax SW, Webster JG, Updike SJ. Pitfalls using Doppler ultrasound to transduce blood flow. IEEE Trans Biomed Eng. 1973 Jul;20(4):306–309. [PubMed]
4, Lunt MJ. Accuracy and limitations of the ultrasonic Doppler blood velocimeter and zero crossing detector. Ultrasound Med Biol. 1975 Oct;2(1):1–10. [PubMed]
5, Johnston KW, Maruzzo BC, Cobbold RS. Errors and artifacts of Doppler flowmeters and their solution. Arch Surg. 1977 Nov;112(11):1335–1342. [PubMed]
6, Sudhir K, Hargrave VK, Johnson EL, Aldea G, Mori H, Ports TA, Yock PG. Measurement of volumetric coronary blood flow with a Doppler catheter: validation in an animal model. Am Heart J. 1992 Oct;124(4):870–875. [PubMed]


