Biết một người đã nhiễm HIV có tầm quan trọng rất lớn về điều trị . Bởi vậy, sự thay đổi trong thái độ đối với xét nghiệm HIV đã diễn ra trong toàn bộ thập kỷ qua: nếu như xét nghiệm HIV trước đây được xem như là một sự đe dọa tới quyền công dân của những người được xét nghiệm, thì hiện nay trong thời kỳ của HAART, nhân viên y tế bắt buộc – nếu cần thiết, thật dứt khoát – phải tư vấn xét nghiệm HIV. Chỉ những người biết tình trạng nhiễm của mình mới có thể kéo dài được cuộc sống nhờ HAART. Đôi khi, xét nghiện HIV cũng có thể là quyền lợi của người thứ ba, ví dụ xét nghiệm bệnh nhân chỉ điểm sau thương tổn do kim đâm hoặc sàng lọc ở phụ nữ có thai.
Bên cạnh giá trị chẩn đoán riêng biệt, các xét nghiệm HIV còn được sử dụng với số lượng lớn trong sàng lọc ở những người cho máu, những sản phẩm máu, và những tạng ghép để bảo đảm sự an toàn, cũng như cho điều tra dịch tễ học (thường giấu tên) (UNAIDS, 1997a và 2001).
Làm thế nào để xét nghiệm
Chẩn đoán nhiễm HIV thông thường được làm một cách gián tiếp, ví dụ qua chứng minh sự có mặt của những kháng thể đặc hiệu với virus (Gürtler 1996). Các kháng thể biểu lộ đáp ứng miễn dịch dịch thể chống lại virus và có trong hầu như 100% các trường hợp nhiễm HIV. Sự hiện diện của chúng chứng tỏ nhiễm HIV mạn tính. Những trường hợp không phát hiện ra các kháng thể kháng HIV mặc dù chắc chắn có nhiễm HIV là cực kỳ hiếm và không có vai trò hoặc chỉ có vai trò rất nhỏ trong thực hành lâm sàng (Connick 2005, Kassutto 2005).
Chẩn đoán trực tiếp nhiễm HIV là hoàn toàn có thể bằng cách chứng minh sự có mặt của bản thân virus (dùng nuôi cấy tế bào – điều này chỉ có thể làm ở những phòng xét nghiệm có mức độ an toàn sinh học ít nhất cấp 3), của kháng nguyên virus (kháng nguyên p24 ELISA) hoặc của acid nucleic virus (tức là bộ gen virus; NAT – xét nghiệm acid nucleic). Để quyết định tình trạng nhiễm virus của bệnh nhân, phát hiện virus trực tiếp chỉ hữu ích trong những hoàn cảnh nhất định, như là nghi ngờ nhiễm trùng tiên phát hoặc trong trường hợp lây truyền dọc (chi tiết xem bên dưới).
Bên cạnh xét nghiệm định tính (với câu trả lời “có” hoặc “không”), những xét nghiệm định lượng bộ gen virus có tầm quan trọng lớn: tải lượng virus, tức là nồng độ của RNA virus trong huyết tương, đã trở thành công cụ không thể thiếu để hướng dẫn điều trị kháng virus (Berger 2001). Tuy vậy, thuật ngữ “xét nghiệm HIV” (đôi khi vẫn còn được gọi là “xét nghiệm AIDS” mặc dù không chính xác) hầu như luôn luôn ám chỉ xét nghiệm tìm kháng thể đặc hiệu HIV như là dấu hiệu của nhiễm virus.
Chẩn đoán kháng thể HIV
Xét nghiệm tìm những kháng thể HIV lúc nào cũng vậy, cần phải có ít nhất 2 xét nghiệm khác nhau:
- Một xét nghiệm sàng lọc và
- Ít nhất một xét nghiệm chứng thực.
Để tránh các trường hợp vô tình làm lẫn lộn bệnh phẩm, nên xét nghiệm thêm một mẫu thứ hai từ cùng một bệnh nhân. Chỉ sau khi có kết quả khẳng định mới được thông báo cho bệnh nhân.
Hầu hết những xét nghiệm sàng lọc được dựa trên nguyên lý ELISA (xét nghiệm hấp phụ miễn dịch gắn men) hoặc xét nghiệm khác có cấu trúc tương tự (UNAIDS, 1997b). Xét nghiệm sàng lọc phải cực kỳ nhạy để giảm đến mức tối thiểu khả năng cho kết quả âm tính giả. Điều này có nghĩa rằng chúng phải có khả năng phát hiện ra những kháng thể có ái lực thấp và nồng độ thấp ví dụ kháng thể được tìm thấy sớm trong giai đoạn nhiễm trùng tiên phát.
Nếu kết quả của những xét nghiệm sàng lọc là dương tính, điều này phải được khẳng định bằng ít nhất một xét nghiệm chứng thực. Không được chẩn đoán nhiễm HIV nếu chỉ dựa vào một xét nghiệm sàng lọc dương tính.
Xét nghiệm sàng lọc ELISA
Nhiều phương pháp xét nghiệm tự động hoặc làm thủ công đã được áp dụng. Thường các xét nghiệm đều được tự động hóa và vì vậy có thể xét nghiệm số lớn mẫu bệnh phẩm một cách an toàn và kinh tế. Đồng thời nhiều xét nghiệm nhanh cũng được dùng để sàng lọc (và khẳng định) trong nhiều tình huống sẽ được diễn giải dưới đây.
Mọi xét nghiệm kháng thể đều dựa trên nguyên tắc phản ứng kháng nguyên kháng thể đặc hiệu. Các xét nghiệm thế hệ 1 sử dụng kháng nguyên “toàn thể virus” HIV có được từ nuôi cấy tế bào; những xét nghiệm thế hệ 2 và sau nữa sử dụng một hỗn hợp những protein virus tái tổ hợp hoặc những peptide tổng hợp đại diện cho những quyết định kháng nguyên chi phối đáp ứng miễn dịch.
Để tránh phản ứng âm tính giả với những chủng virus ”lạ”, những kháng nguyên được dùng phải gắn được với tất cả những kháng thể trực tiếp chống lại những chủng virus (HIV-1, HIV-2), nhóm virus (HIV-1-N, HIV-1-O, HIV-1-M) và các dưới nhóm của M (HIV-1 C, B, etc.) (UNAIDS/WHO, 1992 và 1997). Tuy vậy, do ít nhiều có phản ứng chéo, để phân biệt chắc chắn về huyết thanh giữa các nhóm (và dưới nhóm) chỉ có thể dùng những xét nghiệm đặc biệt.
Trong hầu hết các xét nghiệm ELISA, kháng nguyên virus được gắn với cái gọi là pha rắn (ví dụ trên đáy của những giếng trong đĩa vi chuẩn). Bằng việc thêm huyết thanh bệnh nhân có chứa những kháng thể trực tiếp đặc hiệu kháng lại những kháng nguyên này, kết hợp kháng nguyên-kháng thể sẽ xảy ra. Bước rửa loại bỏ tất cả các thành phần không kết hợp của huyết thanh, bao gồm tất cả các kháng thể không được nhận ra bởi kháng nguyên virus.
Kháng thể đã gắn với kháng nguyên virus được phát hiện qua việc thêm một “chất liên hợp” (cơ chất) gắn men. Cơ chất này có thể là một kháng thể thứ hai (ví dụ lấy từ dê) trực tiếp kháng lại những phân tử kháng thể người (xét nghiệm “kháng globulin”) hoặc kháng lại những kháng nguyên virus (thường giống kháng nguyên được tráng trên pha rắn: xét nghiệm “immunometric” hoặc xét nghiệm bánh xăng-đuých; những xét nghiệm thế hệ 3), được liên hợp với một men. Ưu điểm của những xét nghiệm “immunometric” là chúng phát hiện tất cả các loại kháng thể (IgG, IgM…). Thêm nữa, bước rửa đảm bảo tất cả các cơ chất không tham gia gắn được loại bỏ.
Cuối cùng chất nền (substrate) được thêm vào. Nếu trong bước trước cơ chất đã được gắn, chất nền này sẽ được biến đổi bởi hoạt động của men chứa trong cơ chất, gây ra thay đổi màu sắc; cường độ (“mật độ quang học”, O.D.) của phản ứng màu này tương quan với mức độ hoạt động của kháng thể trong mẫu xét nghiệm. Những mẫu đối chứng dương tính hoặc âm tính bắt buộc phải có trong mỗi chu kỳ thử nghiệm và những giá trị O.D của chúng thường được dùng để chuẩn giá trị O.D nhằm phân biệt giữa kết quả dương tính và âm tính.
Một phương pháp thường được dùng khác là MEIA (xét nghiệm miễn dịch men vi hạt – microparticle enzyme immunoassay). Nó dựa trên cùng nguyên lý như ELISA; tuy nhiên, “pha rắn” ở dạng những vi hạt trong dịch treo. Phát hiện bằng cách bẫy các hạt trên một màng và tìm ra hoạt động men, như với ELISA.
Một trường hợp đặc biệt là xét nghiệm “cạnh tranh”: ở đây, những kháng thể HIV được gắn men được thêm vào pha rắn cùng với mẫu của bệnh nhân. Những kháng thể này sau đó cạnh tranh vị trí kết hợp kháng nguyên với những kháng thể của bệnh nhân. Nếu bệnh nhân không có kháng thể HIV, toàn bộ vị trí gắn sẽ dành cho những phân tử kháng thể gắn men, gây ra phản ứng màu rất mạnh sau khi cho thêm chất nền. Và ngược lại: càng nhiều kháng thể đặc hiệu có trong mẫu bệnh phẩm bệnh nhân, thì phản ứng màu càng yếu. Cường độ của phản ứng màu vì thế tỷ lệ ngịch với hoạt động kháng thể trong mẫu bệnh phẩm. Những xét nghiệm cạnh tranh như thế thông thường rất đặc hiệu.
Những dạng xét nghiệm khác nhau có những ưu và nhược điểm khác nhau; vì vậy biết một xét nghiệm cụ thể được dựa trên nguyên lý nào là quan trọng.
Những xét nghiệm kháng thể được gọi là thế hệ 4 kết hợp phát hiện những kháng thể HIV với phát hiện kháng nguyên p24 virus, để phát hiện kháng nguyên trong mẫu máu trước khi hình thành kháng thể, do đó làm giảm “cửa sổ chẩn đoán” (xem dưới) (Brust 2000). Tuy xét nghiệm kiểu này có ích trong nhiều trường hợp, chúng vẫn có những vấn đề khi khẳng định nhiễm virus.
Sự chính xác của xét nghiệm là kết hợp của 2 yếu tố: độ nhạy và độ đặc hiệu của xét nghiệm. Độ nhạy có nghĩa là khả năng xét nghiệm để nhận ra đúng một mẫu dương tính là dương tính, trong khi độ đặc hiệu đo khả năng nhận ra đúng mẫu âm tính là âm tính.
ELISA và các xét nghiệm sàng lọc là cực kỳ nhạy (gần như 100%), có nghĩa là hoạt tính kháng thể HIV thậm chí rất thấp – ví dụ sớm trong giai đoạn nhiễm trùng tiên phát – cũng được phát hiện. Độ nhạy cao làm giảm khả năng kết quả xét nghiệm âm tính giả và theo đó kết luận sai lầm: “Bệnh nhân không nhiễm HIV”, trong khi anh ta thực sự là có nhiễm. Với điều kiện là dùng xét nghiệm sàng lọc thích hợp, do độ nhạy của xét nghiệm cao, kết quả âm tính 6 tháng hoặc hơn sau hành vi nguy cơ nhiễm virus có nghĩa là khả năng nhiễm virus là gần như không có (Preiser 2000).
Những xét nghiệm HIV được lưu hành trên thị trường châu Âu sau ngày 7 tháng 12 năm 2003 là chủ đề cho việc xây dựng luật mới của liên minh châu Âu về thiết bị chẩn đoán in vitro và phải mang nhãn hiệu CE. Nằm trong số những điều kiện phải được thỏa mãn là với 600 mẫu dương tính, bao gồm 200 mẫu dương tính với HIV-2, có được tại nhưng giai đoạn khác nhau của nhiễm HIV, tất cả phải được khẳng định đúng là dương tính.
Đối với những xét nghiệm sàng lọc, độ nhạy có tầm quan trọng hàng đầu; việc không phát hiện ra những mẫu dương tính có thể gây những kết quả nghiêm trọng. Tuy vậy, độ nhạy cao làm cho độ đặc hiệu có phần thấp hơn. Điều này có nghĩa kết quả xét nghiệm đôi khi có thể là “dương tính giả”. Khi đó kết quả xét nghiệm cho thấy có kháng thể kháng HIV mặc dù trên thực tế chỉ là một chất nào đó trong mẫu được xác định nhầm là kháng thể HIV. Những kết quả dương tính giả như vậy có thể do sự kích thích miễn dịch trong một vài tình huống như nhiễm virus cấp tính, mang thai, tiêm phòng, những bệnh tự miễn. Những xét nghiệm sàng lọc HIV sẵn có hiện nay có độ đặc hiệu ít nhất là 99,5%; nghĩa là trong 4.000 mẫu HIV âm tính được xét nghiệm, tối đa là 20 có thể cho kết quả xét nghiệm phản ứng giả.
Do phản ứng không đặc hiệu có thể xảy ra ở bất kỳ xét nghiệm nào, trong kết quả xét nghiệm sàng lọc, sử dụng thuật ngữ “có phản ứng” là thích hợp hơn thuật ngữ “dương tính” để ngăn ngừa hiểu lầm. Toàn bộ những kết quả xét nghiệm sàng lọc có phản ứng phải được xác nhận bằng xét nghiệm chứng thực để loại trừ nguy cơ thông báo phản ứng không đặc hiệu là “dương tính”. Chỉ khi có xét nghiệm chứng thực mới được phép công bố “xét nghiệm HIV dương tính”!
Các sai sót trong xét nghiệm tuy rất hiếm nhưng không thể bị loại trừ hoàn toàn (ví dụ lẫn lộn mẫu, nhiễm bẩn với bệnh phẩm dương tính khi dùng pipette…)
Quan trọng: xét nghiệm sàng lọc có phản ứng không có nghĩa là đã nhiễm HIV! Chỉ xét nghiệm chứng thực dương tính mới cho phép chẩn đoán khẳng định nhiễm HIV, và thường chỉ khi đó mới nên thông báo kết quả cho bệnh nhân! Gửi thêm mẫu thứ 2 là quan trọng, đặc biệt khi có kết quả không như mong đợi, do mẫu thứ nhất có thể đã bị ghi nhãn sai, hoặc bị tráo trước khi xét nghiệm. Khi đã có một kết quả dương tính, có thể xét nghiệm đếm tải lượng virus thay vì một xét nghiệm huyết thanh thứ hai.
Xét nghiệm chứng thực
Để chứng thực, các quốc gia như Hoa Kỳ và Đức yêu cầu sử dụng một xét nghiệm Western blot hoặc một xét nghiệm miễn dịch huỳnh quang (IFT hay IFA). Một số quốc gia khác như Anh quốc lại yêu cầu nhiều xét nghiệm thực hiện theo thứ tự nhất định dưới dạng một quy trình. Cách này không hề kém hơn so với Western blot, thực tế là nó còn rẻ hơn và khách quan hơn (Tamashiro 1993).
Western blot là một phương pháp trong đó HIV được nhân bản trong môi trường nuôi cấy tế bào, thu hoạch, tinh chế và làm biến tính (tức là tách riêng từng thành phần của nó). Tiếp theo, những protein virus được phân lập theo trọng lượng phân tử của chúng bằng điện ly hấp phụ và thấm trên màng nitrocellulose. Màng được cắt thành các dải. Để tiến hành xét nghiệm, màng được ủ với huyết thanh bệnh nhân. Nếu huyết thanh chứa kháng thể kháng những protein virus khác nhau, những kháng thể này sẽ gắn vào những vùng trên dải mà trước đó những kháng nguyên tương ứng đã được thấm vào. Nếu phản ứng kháng nguyên kháng thể xảy ra, nó được phát hiện bằng một kháng thể thứ hai gắn men và cơ chất phù hợp, gây ra “các băng” xuất hiện trên dải xét nghiệm.
Những protein HIV và những dải tương ứng trên Western blot được đặt tên “p” ( cho protein) hoặc “gp” (cho glycoprotein), theo sau là khối lượng phân tử tương đối bằng kiloDalton.
Chúng có thể được chia (ví dụ với Western blot HIV-1) thành 3 nhóm : những glycoprotein env hoặc vỏ (gp41, gp120, gp160), những protein gag hoặc nhân (p18, p24/25, p55) và những protein pol hoặc polymerase-endonuclease (p34, p40, p52, p68).
Western blot là xét nghiệm chứng thực chỉ được tiến hành nếu mẫu có phản ứng khi xét nghiệm sàng lọc. Western blot cho cả HIV-1 và HIV-2 đều có sẵn trên thị trường. Kết quả của western blot có thể là dương tính hoặc âm tính hoặc (trong trường hợp không đủ toàn bộ các băng) không xác định, có thể là phản ứng ở ranh giới hoặc không đặc hiệu.
Các tiêu chuẩn khác nhau đã được sử dụng để phiên giải kết quả Western blot HIV: Hội chữ thập đỏ Mỹ yêu cầu ít nhất là 3 băng, một từ mỗi nhóm (tức là một băng gag, một băng pol và một băng env). Cục Quản lý thuốc và thực phẩm Mỹ (FDA) đòi hỏi các băng p24, p34 và thêm gp41 hoặc gp120/160 (CDC, 1989). Theo những khuyến cáo của WHO, bất kể như thế nào, Western blot có thể được đánh giá dương tính chỉ nếu 2 băng env được tìm thấy. Ở Đức, tiêu chuẩn DIN 58969 phần 41 đưa ra yêu cầu chính thức (Deutsches Institut für Normung, 2000): mẫu huyết thanh là HIV dương tính nếu nó phản ứng với ít nhất một glycoprotein và một trong những protein virus khác.
Những nhược điểm của Western blot là giá thành tương đối cao, quy trình xét nghiệm tương đối khắt khe, tính chủ quan tất yếu khi đọc và đánh giá kết quả. Vì những lý do này nhiều quốc gia thích những xét nghiệm chứng thực sử dụng những quy trình xét nghiệm phù hợp, bao gồm kết hợp của các ELISA khác nhau hoặc các xét nghiệm nhanh với độ nhạy và độ đặc hiệu đã xác định và đánh giá trong môi trường thích đáng. Tổ chức Y tế Thế giới khuyến cáo sử dụng chiến lược sau cho các nước nghèo (WHO 1992):
- Chẩn đoán nhiễm HIV ở người khỏe mạnh tại các nước có tỷ lệ nhiễm < 10%: 3 xét nghiệm
- Chẩn đoán nhiễm HIV ở người khỏe mạnh tại các nước có tỷ lệ nhiễm > 10% hoặc chẩn đoán ở người có triệu chứng (bất kể tỷ lệ nhiễm bao nhiêu): 2 xét nghiệm
- Sàng lọc người cho máu: 1 xét nghiệm (trừ khi người cho máu sẽ được thông báo kết quả)
Cũng nên chú ý là trong những xét nghiệm thế hệ 4, cả kháng nguyên và kháng thể đều được phát hiện, vì thế nếu chúng được dùng để sàng lọc thì những xét nghiệm chứng thực có thể là không phản ứng trong giai đoạn trước khi tạo ra kháng thể. Trong giai đoạn này, một xét nghiệm sàng lọc có phản ứng có thể được khẳng định là dương tính thật sự bằng một xét nghiệm acid nucleic. Trên thực tế một mẫu máu bổ sung thực hiện sau vài ngày sẽ giúp giải quyết vấn đề.
Ngoài việc bắt buộc phải có xét nghiệm chứng thực, ví dụ bằng Western blot, chẩn đoán huyết thanh học nhiễm HIV luôn luôn cần xét nghiệm thêm một mẫu máu riêng biệt thứ 2 lấy từ cùng bệnh nhân. Chỉ sau đó bệnh nhân mới nên nhận thông báo về kết quả.
Các xét nghiệm nhanh
Ngày nay, một số những xét nghiệm HIV nhanh là có sẵn; những xét nghiệm này cũng được nhắc đến như là xét nghiệm “tại điểm cung cấp dịch vụ”, những xét nghiệm “tại giường” hoặc “thiết bị xét nghiệm nhanh/đơn giản”. Những xét nghiệm này dựa trên một trong 4 nguyên tắc chẩn đoán miễn dịch: ngưng kết hạt, chấm miễn dịch “immunodot” (que nhúng), tinh lọc miễn dịch hấp phụ hoặc sắc ký miễn dịch (Giles 1999, Branson 2003). Trong hầu hết các trường hợp kết quả xét nghiệm sẽ có trong 15 đến 30 phút; trong nhiều trường hợp, có thể dùng máu toàn thể hoặc máu mao mạch (lấy được từ đầu ngón tay hoặc dái tai), do đó tiết kiệm việc ly tâm mẫu máu tĩnh mạch lấy qua chọc ven, và kết quả thường có sau 15-30 phút.
Phần lớn những xét nghiệm nhanh này có sẵn mẫu chứng (built-in), ví dụ như một băng đối chứng biểu thị liệu mẫu bệnh phẩm và, nếu được, thuốc thử có được sử dụng đúng cách hay không. Nếu mẫu chứng sẵn có này bị hỏng, kết quả xét nghiệm sẽ không được chấp nhận (điều này là quan trọng để tránh những kết quả âm tính giả, ví dụ khi mẫu bệnh phẩm không được nhỏ vào hoặc không đảm bảo đủ thời gian cho phép để đọc kết quả).
Những xét nghiệm nhanh như thế có thể là hữu ích nếu cần kết quả nhanh chóng, ví dụ trong những phòng cấp cứu, trước những phẫu thuật cấp cứu, sau tổn thương do kim tiêm và để làm giảm thiểu tỷ lệ không đến lấy kết quả xét nghiệm (nếu kết quả chỉ có sau một vài ngày, một số người được xét nghiệm sẽ không quay lại lấy kết quả). Tuy nhiên, những xét nghiệm đó đều phải thỏa mãn những yêu cầu cơ bản như những xét nghiệm sàng lọc ELISA (WHO/UNAIDS 1998). Ở những nước đã phát triển, xét nghiệm nhanh lý tưởng nhất là chỉ được dùng để gợi ý ban đầu, và bệnh nhân cần được xét nghiệm lại càng sớm càng tốt ở phòng xét nghiệm chính quy thông thường. Những vấn đề thường gặp ở xét nghiệm nhanh – bên cạnh sự cần thiết phải đào tạo nhân sự đầy đủ – là sự cần thiết phải tư vấn cho người bệnh trước khi xét nghiệm và có được sự ưng thuận của họ. Mọi xét nghiệm HIV có thể được thực hiện bởi người không chuyên môn luôn luôn có khả năng bị lạm dụng (ví dụ xét nghiệm bắt buộc của những tù nhân, vv.).
Hiện nay, một vài xét nghiệm nhanh HIV đã được FDA cấp phép (Greenwald 2006). Một số sự vụ không hay ví dụ như chẩn đoán nhầm, đã nhấn mạnh tầm quan trọng của xét nghiệm khẳng định và, nếu cần thiết, xét nghiệm lại sau 4 tuần (CDC 2004).
Ngoài ra, ít nhất cũng có một số xét nghiệm nhanh có độ nhạy thấp hơn so với những gì mọi người vẫn nghĩ: một nghiên cứu ở Cape Town đã phát hiện một tỷ lệ đáng kể trẻ em nhiễm HIV có kết quả âm tính giả khi xét nghiệm nhanh (Claassen 2006). Giảm độ nhạy cũng làm giảm khả năng phát hiện nhiễm virus giai đoạn sớm.
Loại bệnh phẩm
Huyết thanh, huyết tương EDTA, và đôi khi cả máu toàn phần đều được dùng để xét nghiệm kháng thể HIV. Nếu quá trình xử trí bệnh phẩm bị chậm trễ, tách huyết tương hoặc huyết thanh từ thành phần hữu hình của máu sẽ thích hợp hơn, vì tan máu có thể dẫn đến những vấn đề khi xét nghiệm.
Các globulin miễn dịch thậm chí có thể được tách từ các giọt máu khô được nhỏ trên giấy thấm (Lillo 1992). Các giọt máu khô trên thẻ Guthrie được dùng để sàng lọc không ghi tên các trẻ mới sinh (sự lưu hành kháng thể ở những trẻ này phản ánh kháng thể của mẹ) (Pekham 1990),và được dùng ở những nước đang phát triển không đủ những phương tiện để bảo quản lạnh và vận chuyển. Một khi hoàn toàn khô, máu của những bệnh nhân nhiễm HIV thậm chí không có nguy cơ lây nhiễm và ổn định trong thời gian dài.
Nước tiểu hoặc dịch ở miệng (chất tiết ra ở miệng, thường được coi một cách không chính xác là “nước bọt”) cũng có thể được tận dụng cho một vài xét nghiệm (Tamashiro 1994, King 2000). FDA đã cấp phép một xét nghiệm nhanh được bán bởi OraSure Technologies dùng dịch ở miệng để chẩn đoán nhiễm HIV vào năm 2004. Theo thông tin hiện có, xét nghiệm này cho phép phát hiện những kháng thể kháng HIV-1 hoặc HIV-2 với độ nhạy 99,3% và độ đặc hiệu 99,9%.
Trong những điều kiện nhất định, chỉ có thể thực hiện được những xét nghiệm bằng các bệnh phẩm không phải máu. Tuy nhiên, độ nhạy và độ đặc hiệu của chúng thường là thấp hơn đáng kể. Do vậy, máu vẫn là loại bệnh phẩm được ưa dùng hơn. Cho dù loại bệnh phẩm gì được dùng, một kết quả xét nghiệm có phản ứng luôn cần xét nghiệm chứng thực.
Thực hiện xét nghiệm
Những xét nghiệm kháng thể HIV nằm trong số những xét nghiệm miễn dịch sẵn có tốt nhất được lưu hành trên thị trường. Độ nhạy (độ nhạy cao → ít những kết quả âm tính giả) và độ đặc hiệu (độ đặc hiệu cao → ít kết quả dương tính giả) là 2 thông số quan trọng nhất. Tuy nhiên, trong thực hành độ đặc hiệu và độ nhạy của xét nghiệm không phải là các yếu tố được quan tâm nhất mà chính là giá trị dự báo của nó – bác sỹ không biết tình trạng HIV thực sự của người bệnh được xét nghiệm và cần suy ra tình trạng của anh ta/cô ta từ kết quả của xét nghiệm. Giá trị dự báo dương tính (PPV) là xác suất để một bệnh nhân có kết quả xét nghiệm dương tính thực sự bị nhiễm; và ngược lại, giá trị dự báo âm tính (NPV) xác suất để một bệnh nhân có xét nghiệm âm tính là thực sự không nhiễm.
Bảng 1: Bảng 2-2
| Kết quả xét nghiệm | |||
| Dương tính | Âm tính | ||
| Tình trạng bệnh nhân thực sự (ví dụ đã được xác định bởi xét nghiệm chứng thực) | Dương tính | Dương tính thực | Âm tính giả |
| Âm tính | Dương tính giả | Âm tính thực | |
Bảng 1 giải thích mối quan hệ giữa các thông số
Độ nhạy
= số dương tính thật / (số dương tính thật + số âm tính giả)
= xác suất có kết quả xét nghiệm dương tính nếu bệnh nhân bị nhiễm
Độ đặc hiệu
= số âm tính thật / (số âm tính thật + số dương tính giả)
= xác suất có kết quả xét nghiệm âm tính nếu bệnh nhân không nhiễm
Giá trị dự báo dương tính (PPV)
= số dương tính thật / (số dương tính thật + số dương tính giả)
= xác suất để một bệnh nhân có kết quả xét nghiệm dương tính thực sự bị nhiễm
Giá trị dự báo âm tính (NPV)
= số âm tính thật / (số âm tính thật + số âm tính giả)
= xác suất để một bệnh nhân có xét nghiệm âm tính là thực sự không nhiễm
Mặc dù điều này ban đầu dường như không hợp lý, giá trị dự báo của một xét nghiệm không chỉ phụ thuộc vào độ nhạy và độ đặc hiệu, mà còn vào sự tỷ lệ nhiễm HIV (tức là xác suất trước xét nghiệm là dương tính hoặc âm tính) trong quần thể được xét nghiệm.
Ví dụ:
- Trong trường hợp tỷ lệ nhiễm HIV cao: 10% (tức là 100 người nhiễm trong 000 người)
Dùng một xét nghiệm với độ nhạy 100% và độ đặc hiệu 99% (nghĩa là 1 dương tính giả trong 100), và sàng lọc 1.000 bệnh nhân, người ta sẽ có:
- 100 dương tính thực trong 000
- 10 dương tính giả trong 000
- Giá trị dự báo dương tính: 100 dương tính thực/110 tổng số dương tính = 91%
- Trong trường hợp tỷ lệ nhiễm HIV thấp: 0,1% (nghĩa là 1 người nhiễm trong 1000 người)
Dùng cùng xét nghiệm (độ nhạy 100% và độ đặc hiệu 99%) và sàng lọc 1000 bệnh nhân, người ta sẽ chờ đợi để xem những thứ sau đây:
- 1 dương tính thực trong 1000
- 10 dương tính giả trong 1000
- Giá trị dự báo dương tính: 1 dương tính thực/11 tổng số dương tính = 9,1%
Trong tình huống thứ nhất, 100 (91%) trong số 110 kết quả dương tính là đúng; trong tình huống thứ hai, chỉ 1 (9,1%) trong số 11. Do đó > 90% bệnh nhân được xét nghiệm có kết quả dương tính ở một quần thể tỷ lệ nhiễm thấp thực ra là không nhiễm!
Hình 1 làm sáng tỏ hơn nữa mối quan hệ này. Khi tỷ lệ nhiễm thấp, đa số những kết quả xét nghiệm dương tính (hoặc đúng hơn là có phản ứng) là dương tính giả. Ngược lại, trong quần thể có tỷ lệ nhiễm cao, hầu hết những kết quả xét nghiệm dương tính là thật (điều này giải thích tại sao, theo WHO, xét nghiệm chứng thực có thể cá biệt được bỏ qua ở đây). Những ví dụ này nhấn mạnh tầm quan trọng của những chiến lược xét nghiệm chứng thực thích hợp cho tất cả những kết quả xét nghiệm sàng lọc dương tính!
Không may, hiện tượng thống kê này thường xuyên bị sử dụng sai cho những mục đích tuyên truyền: chắc chắn trong những người cho máu với tỷ lệ nhiễm HIV thấp do tiêu chuẩn chọn lựa người cho máu, quả thực chỉ một phần nhỏ những trường hợp với kết quả xét nghiệm sàng lọc có phản ứng là thực sự bị nhiễm. Vì bất kỳ xét nghiệm sàng lọc khi có phản ứng phải được xét nghiệm khẳng định thậm chí trước khi người bệnh được thông báo, hiện tượng này khi đó sẽ không gây những hậu quả nghiêm trọng: vì nếu Western blot không chứng thực kết quả ELISA phản ứng, bệnh nhân hoặc người cho máu đơn giản là không “dương tính” với HIV! Tuy nhiên, hiện tượng thống kê này thường được dùng để “chứng minh” sự vô ích của các xét nghiệm HIV.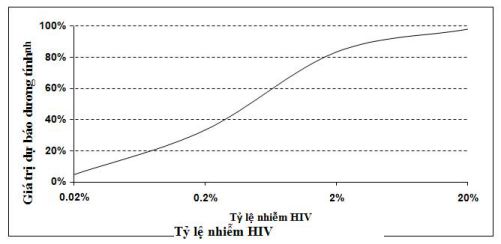
Hình 1: sự phụ thuộc của giá trị dự báo dương tính (PPV) vào tỷ lệ nhiễm trong quần thể được xét nghiệm, dùng một xét nghiệm kháng thể với độ đặc hiệu không thay đổi 99,6 % (nghĩa là 4 kết quả dương tính giả trong 1000 mẫu được xét nghiệm).
Vấn đề: “cửa sổ chẩn đoán”
Sau nhiễm HIV, phải mất vài tuần mới phát hiện được kháng thể. HIện tượng này gọi là “cửa sổ chẩn đoán” và được xác định bằng khoảng thời gian cơ thể cần để tạo đủ lượng kháng thể phát hiện được (Busch 1997). Sự thay đổi từ kháng thể âm tính sang kháng thể dương tính được gọi là “chuyển đảo huyết thanh”. Những xét nghiệm sàng lọc được dùng hiện nay có thể phát hiện ra nhiễm HIV 6 tuần sau nhiễm virus tiên phát trong khoảng 80 % và sau 12 tuần trong hầu như 100 % các trường hợp; chỉ trong những trường hợp rất hiếm nhiễm virus được phát hiện sau 6 tháng.
Những xét nghiệm sàng lọc thế hệ 4 đã cố gắng để làm ngắn “cửa sổ chẩn đoán” bằng việc đồng thời phát hiện kháng thể HIV và kháng nguyên p24 của HIV (Gürtler 1998, Ly 2001). Mặc dù những xét nghiệm thế hệ 4 này dương tính sớm hơn trong giai đoạn nhiễm virus tiên phát cấp, vì lí do phương pháp (Meier 2001), có thể xảy ra pha “cửa sổ chẩn đoán” thứ 2 sau đó, trong thời gian đó xét nghiệm có thể lại không phản ứng.
Trong giai đoạn sớm của chuyển đảo huyết thanh, xét nghiệm sàng lọc kháng thể sẽ chỉ phản ứng ở ranh giới hoặc yếu. Western blot thực hiện tại giai đoạn này có thể không biểu hiện bất kỳ băng nào hoặc kiểu băng không toàn bộ, với băng p24 thường xuất hiện đầu tiên. Những trường hợp này thường không thể phân biệt được với kết quả khi xét nghiệm những người không bị nhiễm có biểu hiện phản ứng không đặc hiệu; ở đây, đôi khi gặp những băng p24 đơn độc. Điều này minh họa một cách rõ ràng tầm quan trọng của việc đưa các thông tin lâm sàng quan trọng đến phòng xét nghiệm (ví dụ ghi chú “nhiễm trùng tiên phát được nghi ngờ”, “sàng lọc thường quy” v.v.)!
Cho đến nay những trường hợp như trên vẫn còn không rõ ràng, nhưng có thể được giải quyết bằng xét nghiệm lại trong thời gian ngắn. Nếu ai đó quả thực đang trong giai đoạn sớm của chuyển đảo huyết thanh, phản ứng huyết thanh sẽ tăng lên một cách đáng kể chỉ một vài ngày sau, và trong một vài tuần toàn bộ các băng sẽ được thấy trên Western blot. Tùy từng trường hợp cụ thể có nên phát hiện virus trực tiếp hay không, ví dụ bằng biện pháp PCR. Chú ý: dự phòng sau phơi nhiễm bằng ARV có thể làm việc phát hiện virus trực tiếp khó khăn hơn và có khả năng làm chậm chuyển đảo huyết thanh.
Việc tăng dần dần phản ứng huyết thanh trong giai đoạn chuyển đảo huyết thanh có thể được sử dụng cho những nghiên cứu dịch tễ học để đo lường tỷ lệ mới nhiễm HIV (nghĩa là tỷ lệ nhiễm virus mới – trái ngược với xét nghiệm kháng thể chuẩn xác định tỷ lệ hiện nhiễm). Có vài phương pháp được sử dụng:
Những xét nghiệm “chuyển hướng” (detuned assay) – kết hợp một cách có tính toán những xét nghiệm kháng thể có độ nhạy cao với xét nghiệm có độ nhạy thấp hơn, nhằm đánh giá tỷ lệ những mẫu dương tính vừa mới trải qua nhiễm trùng tiên phát (Parekh 2005, Constantine 2003).
Những xét nghiệm ái tính – bằng việc xử lý những mẫu xét nghiệm bằng một chất có tác dụng bẻ vỡ những cầu nối kháng nguyên kháng thể yếu hơn, thí dụ cầu nối của những kháng thể chưa chín muồi trong nhiễm virus giai đoạn sớm, và tính tỷ số (chỉ số ái tính – avidity index) giữa mẫu được xử lý và không được xử lý để phân biệt ái tính cao (nhiễm virus từ lâu) hoặc ái tính thấp (mới nhiễm) (Suligoi 2002, Puchhammer-Stöckl 2005).
ELISA bắt giữ IgG BED (“BED” là các chữ cái của dưới type B, E và D trong xét nghiệm được lưu hành trên thị trường) bắt giữ tất cả những phân tử IgG và người ta có thể tính tỷ lệ kháng thể đặc hiệu HIV bằng cách phát hiện số lượng kháng nguyên HIV kết hợp với nó. Trong giai đoạn sớm của nhiễm virus, tỷ lệ giữa kháng thể đặc hiệu HIV với các kháng thể khác là thấp, trong giai đoạn muộn tỷ lệ này sẽ cao hơn (Dobbs, 2004).
Nên chú ý rằng những xét nghiệm này không được dùng để chẩn đoán nhiễm HIV tiên phát hoặc mới nhiễm cho từng cá nhân, mà chỉ được dùng cho nghiên cứu dịch tễ học về tỷ lệ mới nhiễm HIV trong cộng đồng.
Xét nghiệm acid nucleic của HIV (NAT)
Nhiễm HIV cũng có thể được chẩn đoán thông qua việc phát hiện virus, chứ không chỉ gián tiếp qua việc phát hiện những kháng thể. Việc phát hiện virus chỉ cần thiết trong những tình huống nhất định ví dụ nghi ngờ nhiễm virus tiên phát và xét nghiệm trẻ em sinh ra từ các bà mẹ nhiễm HIV.
Việc phát hiện acid nucleic của virus (tức là bộ gen của virus) có thể tiến hành bằng những kỹ thuật xét nghiệm khác nhau nhằm phát hiện hoặc cDNA tiền virus trong tế bào bạch cầu (cần mẫu máu toàn phần có EDTA) hoặc RNA virus trong khoang ngoài tế bào (cần huyết tương có EDTA hoặc máu toàn phần có EDTA).
Nhiều phương pháp đã lưu hành thương mại và phương pháp “tự chế” (“in-house”) đã được áp dụng cho NAT. Chúng dựa trên phản ứng chuỗi polymerase (PCR), DNA nhánh (b-DNA), khuếch đại chuỗi acid nucleic (NASBA), phản ứng chuỗi ligase (LCR) hoặc PCR thời gian thực. Các xét nghiệm này đòi hỏi phải có phương tiện, kỹ năng người thực hiện, kiểm soát chất lượng, khá phức tạp, tương đối dễ sai sót và đắt.
Xét nghiệm định tính tìm bộ gen của virus được dùng như một chỉ điểm (marker) của nhiễm virus. Nó bổ sung hoặc thay thế xét nghiệm kháng thể khi chẩn đoán nhiễm HIV trong những tình huống đặc biệt ví dụ như nghi ngờ nhiễm virus tiên phát khi không có kháng thể trong giai đoạn cửa sổ chẩn đoán; trẻ mới sinh từ mẹ bị nhiễm khi có mặt những kháng thể của mẹ (xem dưới)
Việc đếm số lượng RNA HIV trong huyết tương (xét nghiệm “tải lượng virus”) được dùng như là một yếu tố tiên lượng, để theo dõi điều trị và đánh giá tính lây nhiễm (Berger 2002). Những xét nghiệm siêu nhạy có thể phát hiện lượng virus thấp tới mức 50 bản sao/ml huyết tương. Tải lượng virus ngày nay đã trở thành một công cụ lâm sàng không thể thiếu. Đáng tiếc là nhiều nước đang phát triển hiện vẫn chưa thể chi trả được cho các xét nghiệm này (Drosten 2006, Fiscus 2006).
Nguy cơ lây HIV qua truyền máu đã giảm đáng kể nhờ chọn lựa cẩn thận người cho– loại bỏ những người có nguy cơ nhiễm bệnh lây đường máu (ngoài HIV còn có viêm gan B và C) – và nhờ sàng lọc người cho. Một số quốc gia nay đã quy định phải dùng HIV NAT cùng với xét nghiệm kháng thể.
Người ta đề nghị dùng NAT để sàng lọc những người có phản ứng kháng thể âm tính nhưng thuộc nhóm nguy cơ cao (thường góp các mẫu của nhiều người) để tìm ra các nhiễm virus mới trong giai đoạn cửa sổ (Pilcher 2004, Pilcher 2005).
Kết quả xét nghiệm
Rất hiếm có kết quả dương tính giả nếu dùng xét nghiệm chứng thực thích hợp. Một kết quả dương tính được chứng thực vì vậy sẽ xác nhận sự hiện diện của những kháng thể đặc hiệu HIV và do đó, khẳng định nhiễm HIV.
Một kết quả xét nghiệm dương tính (nghĩa là xét nghiệm sàng lọc và chứng thực dương tính và hiện tượng ghi nhãn bệnh phẩm sai được loại trừ bởi xét nghiệm mẫu thứ 2) có nghĩa là cá thể được xét nghiệm:
- Bị nhiễm HIV (tức là mang virus gây ra AIDS) – ngoại trừ ở những trẻ nhỏ (xem dưới);
- Có thể nhiễm cho người khác nếu không có biện pháp dự phòng Một kết quả xét nghiệm âm tính nghĩa là:
- Kháng thể HIV không được phát hiện trong máu của người đó tại thời điểm anh/chị ta được xét nghiệm.
Một kết quả xét nghiệm âm tính không có nghĩa là người đó không nhiễm HIV. Xét nghiệm có thể đã được tiến hành trong giai đoạn “cửa sổ”. Những người xét nghiệm kháng thể âm tính có thể mang rất nhiều virus trong máu, và giai đoạn này là lúc có nguy cơ gây bệnh cho người khác cao nhất! Sau “cửa sổ chẩn đoán”, nghĩa là muộn hơn 6 tháng sau phơi nhiễm với HIV, một xét nghiệm sàng lọc HIV là hiếm khi “âm tính giả”.
Khi xét nghiệm chứng thực cho kết quả không rõ ràng (dù hiếm), cần xét nghiệm lại sau một khoảng thời gian ngắn. Đặc biệt trong trường hợp có những triệu chứng lâm sàng như là sốt, hạch lympho to, ban hoặc những triệu chứng thần kinh, có thể là một nhiễm HIV cấp trong đó chuyển đảo huyết thanh chỉ mới bắt đầu. Những phản ứng kháng thể đầu tiên có thể được phát hiện, tuy nhiên kiểu đầy đủ vẫn chưa hiện diện.
Trong trường hợp kết quả xét nghiệm huyết thanh không khẳng định và vẫn nghi ngờ nhiễm virus tiên phát cấp tính vì những lý do lâm sàng hoặc tiền sử bệnh, việc phát hiện trực tiếp virus nên được tiến hành bằng NAT để phát hiện nhiễm HIV cấp
Thận trọng: nếu, trong trường hợp nghi ngờ nhiễm virus tiên phát, sử dụng xét nghiệm định lượng RNA HIV để phát hiện virus trong huyết tương (vì nó dễ dàng thực hiện hơn so với PCR phát hiện DNA tiền virus trong bạch cầu), phải lưu ý là những những xét nghiệm như thế đôi khi có thể dẫn đến những kết quả dương tính giả (Rich 1999). Những kết quả dương tính giả như thế cho biết mức độ RNA HIV thấp (thường không nhiều hơn 2000 bản sao/ml), một điều vốn rất ít khả năng trong nhiễm virus cấp (luôn có “tải lượng virus” cao). Nếu hiện tượng này không được nhận ra, bệnh nhân sẽ có một chẩn đoán không đúng là “nhiễm virus” với tất cả những hậu quả có hại có thể xảy ra.
Trường hợp đặc biệt: trẻ em sinh ra từ những người mẹ nhiễm HIV
May thay, nguy cơ lây truyền HIV từ mẹ sang con (MTCT) (xem chương “HIV và thai nghén”) đã được giảm xuống rất thấp ở những nước phát triển và có thể thấp tới 1%. Tuy nhiên chẩn đoán HIV là cần thiết ở tất cả những trẻ sơ sinh có phơi nhiễm!
Ở những trẻ sinh ra từ những người mẹ nhiễm HIV, kháng thể HIV thường có thể phát hiện được cho tới khoảng 12 đến 15 tháng tuổi, và hiếm khi sau 18 tháng. Đó là các kháng thể mắc một cách thụ động từ người mẹ truyền cho trẻ qua nhau thai từ khoảng tuần thứ 30 của thai kỳ trở đi. Những kháng thể IgG này của người mẹ tạo được cho trẻ một vài sự bảo vệ miễn dịch sinh lý chống lại nhiều nhiễm trùng nhưng trong trường hợp HIV, chúng không có hiệu lực bảo vệ. Vì vậy, hầu hết những trẻ sinh ra từ những người mẹ HIV dương tính, bao gồm những trẻ bản thân chúng không nhiễm (đa số các trường hợp), ban đầu sẽ có kết quả xét nghiệm kháng thể HIV dương tính, tuy nhiên mức độ phản ứng giảm xuống theo thời gian, tới khi chúng trở thành âm tính sau khi loại bỏ hoàn toàn những kháng thể người mẹ. Trước đây người ta phải đợi –thường 9 tháng hoặc lâu hơn – để mức kháng thể của trẻ giảm xuống đáng kể (Newell 1995). Nếu những kháng thể HIV tiếp tục tồn tại sau 15 tháng tuổi ở một trẻ bị phơi nhiễm dọc từ mẹ, trẻ đó thường là nhiễm HIV.
Ngày nay, PCR cho phép chẩn đoán nhanh hơn. Hiện giờ còn chưa rõ liệu phát hiện cDNA HIV tiền virus (trong tế bào bạch cầu) hay RNA HIV (huyết tương) là nhạy hơn. Trong mọi trường hợp, tất cả các xét nghiệm dương tính phải được chứng thực ngay lập tức trên một mẫu thứ 2.
Quan trọng: nhiều phương pháp để phát hiện acid nucleic của HIV có thể thất bại trong trường hợp các dưới typ “lạ” của HIV-1 (và HIV-2) (nghĩa là các dưới typ không phải B) và gây những kết quả âm tính giả (Haas 1996). Để loại trừ vấn đề này, mẫu bệnh phẩm của người mẹ cũng nên được xét nghiệm nếu cần thiết (ví dụ nếu người mẹ hoặc nguồn nhiễm virus của cô ấy là những vùng có những dưới typ “lạ” lưu hành) để đảm bảo phát hiện ra chủng virus nghi ngờ. Nếu người mẹ (trước khi điều trị) cũng có PCR dương tính với cùng xét nghiệm, kết quả xét nghiệm âm tính ở trẻ có thể được chấp nhận; nếu không phải sử dụng phương pháp thích hợp ở một phòng xét nghiệm chuyên dụng hoặc phải sử dụng đến xét nghiệm kháng thể đơn thuần với những mặt hạn chế của nó (xem trên).
Ở những trẻ bị phơi nhiễm, cần có ít nhất 2 kết quả PCR HIV để loại trừ nhiễm HIV: xét nghiệm lần đầu tiên ở giữa tháng thứ nhất và tháng thứ tư, xét nghiệm lần 2 sau tháng thứ 4, vì chỉ khi đó xét nghiệm mới đủ khả năng loại trừ nhiễm virus (Scarlatti 1991). Ngoài ra, PCR nên được thực hiện trong tháng đầu tiên (tuy vậy không nên thực hiện trong ngày đầu tiên sau khi sinh, vì nhiễm bẩn virus từ người mẹ có thể xảy ra), vì chẩn đoán càng sớm nhiễm virus ở trẻ sơ sinh là quan trọng để có thể dự phòng Pneumocystis và điều trị kháng virus sớm trong những tháng đầu tiên của cuộc đời. Nếu xét nghiệm mẫu bệnh phẩm đầu tiên này dương tính (và được chứng thực), chứng tỏ nhiễm virus khi trẻ còn trong tử cung (ít gặp hơn); trong trường hợp lây truyền chu sinh trong thời gian chuyển dạ (hoàn cảnh phổ biến nhất), virus sẽ chỉ có thể phát hiện được trong những mẫu bệnh phẩm lấy muộn hơn. Chú ý: nuôi dưỡng bằng sữa mẹ mang nguy cơ lây truyền đáng kể; những vấn đề trình bày ở trên chỉ có giá trị nếu loại trừ được khả năng nhiễm virus sau khi sinh! Thậm chí ở những trẻ phơi nhiễm HIV khi kết quả PCR HIV âm tính, cần khẳng định sự loại bỏ hoàn toàn kháng thể của mẹ bằng ít nhất một lần xét nghiệm.
Trường hợp đặc biệt: phơi nhiễm nghề nghiệp với HIV (xem thêm chương về PEP)
Nếu đã biết bệnh nhân gốc, anh/chị ta nên được xét nghiệm HIV, HCV và HBsAg – sau khi tư vấn thích đáng và có sự đồng ý bằng văn bản. Tùy thuộc vào những hoàn cảnh (ví dụ cuối tuần), việc dùng xét nghiệm nhanh nên được cân nhắc (xem trên). Bất cứ sự chậm trễ nào của dự phòng sau phơi nhiễm HIV (HIV PEP) sẽ làm giảm khả năng thành công của nó (Puro 2004, Panlilio 2005). Vì vậy, nếu có bất cứ nghi ngờ, cần uống ngay một hoặc hai liều đầu tiên của HIV PEP (hy vọng là luôn sẵn sàng như một dạng “gói khởi động”) và sau đó ngừng lại khi kết quả xét nghiệm âm tính!
Nếu bệnh nhân gốc có xét nghiệm huyết thanh âm tính, khả năng anh ta/chị ta – khi không có bất cứ bằng chứng lâm sàng gợi ý một hội chứng retrovirus cấp – hiện đang ở trong pha “cửa sổ chẩn đoán” là rất thấp. Vì vậy không cần thiết phải sử dụng phương pháp phát hiện trực tiếp virus (để loại trừ nhiễm trùng tiên phát trước khi chuyển đảo huyết thanh)! Trong trường hợp không biết bệnh nhân gốc, cần tính đến tình hình dịch tễ học. Quan trọng: thông thường không nên xét nghiệm kháng thể HIV hoặc bộ gen HIV đối với những kim tiêm đã dùng, v.v…; những nỗ lực, giá thành và đặc biệt vẫn còn sự không chắc chắn của kết quả là không đáng so với nguy cơ nhiễm virus rất thấp, do virus là một tác nhân có độ bền và độ ổn định thấp bên ngoài cơ thể.
Nếu bệnh nhân gốc có HIV dương tính, tất cả những thông tin có thể có được (bao gồm “tải lượng virus” hiện tại, những kết quả xét nghiệm kháng thuốc, v.v.) phải được xem xét để quyết định về phác đồ HIV PEP (xem chương có liên quan).
Trong trường hợp bệnh nhân gốc có HIV dương tính, cá nhân bị phơi nhiễm ngay lập tức nên được xét nghiệm kháng thể HIV bằng xét nghiệm sàng lọc thường quy. Việc chứng minh huyết thanh âm tính ban đầu có tính pháp lý quan trọng để đòi sự đền bù và bảo hiểm cho trường hợp lây truyền do nghề nghiệp! Xét nghiệm tiếp theo được khuyến cáo sau 6 tuần, 3 tháng và 6 tháng tính từ lúc phơi nhiễm (Ciesielski 1997). Nếu bệnh nhân gốc bị nhiễm HIV, xét nghiệm muộn hơn nữa của người phơi nhiễm được khuyến cáo sau 12 tháng; nếu không thì điều này là tùy ý (Ridzon 1997). Ngoài ra, một xét nghiệm HIV (và có thể cả một xét để phát hiện trực tiếp virus) nên được làm ngay lập tức nếu, vào bất cứ lúc nào trong những tháng đầu sau tai nạn, người phơi nhiễm có biểu hiện hội chứng retrovirus cấp.
Ứng dụng trong thực hành?
Xét nghiệm HIV vẫn là một nhiệm vụ khó khăn. Ngày càng có các đòi hỏi phải loại bỏ kỳ thị với xét nghiệm HIV (Manavi 2005, Beckwith 2005, xem thêm www.hiv.net/link.php?id=261). Nền tảng của vấn đề là “cam kết xét nghiệm” của bệnh nhân (đôi khi gây bối rối cho bác sỹ và tốn thời gian) thường chính là yếu tố ngăn trở khiến xét nghiệm không được thực hiện và người nhiễm sẽ không được nhận những lợi ích từ chăm sóc, theo dõi. Vì lý do này mà khuyến cáo hiện hành của CDC ủng hộ việc sàng lọc “opt-out” trong nhiều trường hợp: bệnh nhân sẽ được thông báo rằng xét nghiệm sẽ được thực hiện nhưng không được tư vấn chi tiết, và xét nghiệm sẽ được tiến hành trừ phi bệnh nhân dứt khoát từ chối (CDC 2006)
Bất chấp tất cả sự tiến bộ điều trị, kết quả xét nghiệm dương tính vẫn có những hậu quả tâm lý nghiêm trọng đối với những người có liên quan! Vì vậy mỗi bệnh nhân phải được báo trước rằng anh ta/chị ta được xét nghiệm HIV! Với trẻ em hoặc bệnh nhân không thể đưa ra sự đồng ý có giá trị pháp lý, cha mẹ hoặc người chăm sóc hợp pháp phải được thông báo.
Những kết quả xét nghiệm HIV chỉ nên được thông báo bởi những bác sĩ am hiểu về HIV hoặc nếu bệnh nhân mới được phát hiện nhiễm có thể được chuyển đúng tuyến ngay – họ cần lời khuyên của chuyên gia và sự hỗ trợ tích cực ngay lập tức! Không bao giờ thông báo kết quả xét nghiệm HIV dương tính cho bệnh nhân qua điện thoại hoặc email vì việc này không cho phép tư vấn sau xét nghiệm đầy đủ, và nó làm cho khó có thể đánh giá phản ứng của bệnh nhân. Vì những lý do đã nhắc đến ở trên, xét nghiệm nhanh để tự xét nghiệm còn nhiều vấn đề cần bàn (Frith 2007). Những xét nghiệm đó có thể giúp ích trong một số tình huống nhất định nhưng vẫn có nguy cơ sử dụng không đúng chuyên môn.
Nếu chỉ một kết quả xét nghiệm sàng lọc có phản ứng thì không thể thông báo cho bệnh nhân, ngay cả khi nó hữu ích cho chăm sóc y tế (ví dụ như sau vết thương kim đâm). Rất nhiều yếu tố có thể gây dương tính giả; do đó luôn phải chờ kết quả xét nghiệm khẳng định! Những kết quả không xác định (rất hiếm) cần được thảo luận với phòng xét nghiệm và một bác sỹ có kinh nghiệm về HIV trước khi thông báo cho bệnh nhân. Sau đó kết quả vẫn phải được kiểm tra bằng một mẫu máu thứ hai, lấy độc lập với mẫu trước.
Với mỗi mẫu được gửi để xét nghiệm HIV, nên biết lý do đằng sau yêu cầu xét nghiệm. Sợ hãi AIDS là một vấn đề khó khăn và không phải hiếm gặp – nghĩa là, những người kiên quyết tin rằng họ bị nhiễm HIV (mặc dù họ không hề nhiễm), hầu như không có bất cứ nguy cơ đáng kể nào. Thường họ muốn được xét nghiệm vào những khoảng thời gian ngắn và bằng những bác sỹ khác nhau, đôi khi cũng yêu cầu những xét nghiệm PCR đắt tiền. Những người này (thường cũng ảo tưởng là những kết quả xét nghiệm dương tính bị giấu không cho họ biết) cần sự giúp đỡ tâm lý và có lẽ cả tâm thần hơn là xét nghiệm HIV lại.


