I. Đặt vấn đề:
Cùng với sự phát triển của khoa học kỹ nghệ nói chung, trong lĩnh vực y học nói riêng cũng đạt được nhiều thành tựu mới về cơ chế bệnh sinh, về phương pháp chẩn đoán và về điều trị bệnh nhanh chóng có hiệu quả hơn.
Phạm vi nội dung trình bày bài này chỉ nói những hiểu biết mới về bệnh loét dạ dày-tá tràng trong thập kỷ 90 của thế kỷ XX.
Để sự nghiên cứu theo một mạch có hệ thống trước khi nói những hiểu biết mới cần hệ thống khái quát những hiểu biết kinh điển về bệnh loét dạ dày-tá tràng (DD- TT).
II. Những kiến thức kinh điển về bệnh loét Dạ dày – tá tràng
- Từ 1892 nhà y học Pháp Cruveilhier đã mô tả bệnh loét Dạ dày – tá tràng. Chính ông và nhiều tác giả đương thời đã công nhận HCl + Pepsin có vai trò sinh loét dạ dày tá tràng.
- Phân loại theo kinh điển: 2 loại loét dạ dày đó là:
- Bệnh loét của Cruveilhier chưa rõ nguyên nhân (khó điều trị khỏi)
- Bệnh loét Curling: loét nông, trợt thứ phát sau bỏng, Ure máu cao ,ung thư đầu tụy dẫn tới hội chứng Zolliner-Ellison, chấn thương…
3. Những yếu tố thuận lợi gây bệnh:
- Những stress mạnh
- Ăn uống không hợp lý
- Nam bị nhiều hơn nữ
- Tuổi hay gặp: 20-40 tuổi
- Yếu tố gia đình, phả hệ, nhóm máu
- Vai trò các bệnh khác: viêm dạ dày, viêm túi mật, xơ ..
Do uống thuốc điều trị các bệnh khác: Aspinrin, Corticoid, Reserpin.
4. Điểm lại những giả thuyết về cơ chế sinh loét kinh điển:
- Thuyết tăng axit HCl của Guttmann Dragstedt
- Thuyết vỏ não-nội tạng của Bưcốp và Cuốcxin: nội tạng-vỏ não – NT
- Thuyết thần kinh nội tiết
- Thuyết huyết quản của Wirchov
- Thuyết cơ giới của Aschoff
- Thuyết “tiêu mòn “ bởi HCl + Pepsin của B Claude Bernard
- Thuyết niêm dịch tiết quá ít
- Thuyết viêm niêm mạc dạ dày tá tràng lâu dẫn tới loét
- Thuyết nội tiết rối loạn.
- Thuyết rối loạn chuyển hóa: giảm histidin tăng histamin gây loét.
- Thuyết rối loạn thần kinh thực vật.
- Thuyết vai trò của prostaglandin (pG) nhất là PGE2 giảm.
- Vai trò của ion H+khuếch tán ngược: Histamin-tăng HCl – khuếch tán ngược H+ – tăng sản xuất
- Thuyết hàng rào bảo vệ gồm: niêm dịch(mucus) có pH: 2 ở lớp nông và chuyển dần đến pH: 7,4 ở sát niêm mạc dạ dày. Gradient pH từ 7,4 xuống pH: 2(tính từ sát niêm mạc trở ra) là một hằng số sinh lý nếu Gradient thay đổi gây loét. Nhờ máy vi điện cực mà Davenport đo các độ pH này. Hàng rào bảo vệ thứ hai là: Bicarbonate trong niêm dịch-duy trì hằng số gradient của pH. Thành phần thứ 3 là tế bào biểu mô phủ bề mặt niêm mạc.
Tóm tắt lại: Theo lý luận kinh điển trong dạ dày luôn có hai hệ thống: yếu tố”bảo vệ” và yếu tố “tấn công” nếu mất cân đối hai yếu tố trên sẽ phát sinh loét. Cho đến nay điều này vẫn đúng.
5. Về triệu chứng kinh điển:
- Lâm sàng của loét dấu hiệu cơ năng: đau thượng vị có chu kỳ vẫn là triệu chứng quan trọng, nhưng không quyết định bởi lẽ: đau sẽ không có mà vẫn loét – đó là loét “câm” 15-30%. Đau khi mất tính chu kỳ khi loét đã có biến chứng.
- Dịch vị: ít có giá trị chẩn đoán bệnh có làm phục vụ cho điều trị.
- X- quang cho tới nay vẫn là thăm khám có giá trị – nhưng những nơi có máy nội soi thì không cần X quang nữa.
6. Chẩn đoán loét:
Cần phối hợp thăm khám kỹ lâm sàng, X quang vẫn được ứng dụng ở các tuyến nhất là tuyến trước.
7. Điều trị bệnh loét vẫn tôn trọng những nguyên tắc cổ điển:
- Điều trị toàn diện: ăn, nghỉ, thuốc
- Điều trị có hệ thống: đúng thuốc, đúng liều, đúng thời
- Cần chú ý đến yếu tố cơ địa.
Có chăng ngày nay có nhiều nhóm thuốc với các biệt dược của nó giúp cho kết quả
điều trị nhanh liền ổ loét hơn. Xong vấn đề khi ngừng thuốc bệnh lại tái phát còn là vấn đề nan giải.
III. Những hiểu biết mới về loét dạ dày – tá tràng
- Nét mới về cơ chế bệnh sinh
- Các phương pháp chẩn đoán mới
- Các nhóm thuốc mới
- Vấn đề điều trị biến chứng xuất huyết tiêu hóa, ung thư dạ dày giai đoạn sớm.
- Điều trị chống tái phát.
A. Nét mới về cơ chế bệnh sinh loét:
- Phát hiện xoắn khuẩn HP (HelicobacterPylori)
- Từ 1900-1980 tình cờ phát hiện ở niêm mạc dạ dày của người bị loét một loại vi khuẩn hình xoắn.
- Năm 1983 Marshan và Warren chính thức xác minh sự có mặt của xoắn khuẩn này ở niêm mạc vùng hang vị dạ dày và đặt tên: Campylo bacter Nhiều công trình nghiên cứu thấy vai trò gây loét của nó. Căn cứ vào đặc điểm của CampylobacterPylori cơ quan của tổ chức vi khuẩn thế giới quyết định đổi tên là Helicobacter Pylori.
2. Đặc điểm sinh học của H.PYLORI:
- HP là khuẩn gram(-) nuôi cấy trong môi trường gelose socolat hoặc gelose máu. HP có các tính chất sinh hóa và enzym như sau: catalase(+), Urease(+), phosphatase kiềm(+), grammaglobulin T(+), Hippuricase(-), Nitratereductase(-). Ngoài ra HP còn có các enzyn Lipase và protease có vai trò quan trọng trong sinh bệnh loét dạ dày tá tràng.
- HP dưới ống kính hiển vi (điện tử) có dạng chữ S, dấu phẩy hoặc hình cung dài 2,5mcm, ngang 0,5mcm, một đầu có túm roi (3-5 roi).
- Người là ký chủ thường nhất của HP, sự hiện diện của HP ở khỉ Phesus chỉ là ngoại lệ. ở người chỉ tìm thấy HP trong niêm dịch chủ yếu vùng hang vị (B) nó phát triển ở niêm mạc dạ dày nhưng không bao giờ xuyên thủng niêm mạc và cũng không bao giờ vào tận tế bào. HP hiện diện ở thực quản, hành tá tràng khi có dị sản niêm mạc dạ dày (gastricmetaplasia)(A). Ngược lại HP không thể hiện diện ở vùng dạ dày có dị sản niêm mạc ruột (Intestina metaplasia)(C). Xem hình minh họa dưới.
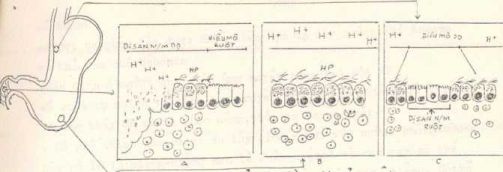
- Về hình dáng HP có thể nhầm với một số xoắn khuẩn không gây loét
+ Flexispira rappini: chỉ phân biệt dưới kính hiển vi điện tử và sự phân tích DNA, RNA của vi khuẩn. F.Rappini cũng có urease (+) nhưng nó không chỉ có ở dạ dày mà còn có ở hồi tràng, manh tràng và ĐT. FR còn gây nhiễm ở động vật có vú: chó, mèo, cừu…, nhiễm FR có thể gây sẩy thai ở cừu.
+ Campylobacterjéjuni cũng giống HP về hình dạng nhưng khác các tính chất enzyn: Urease(-), hydrolase(+), Hippuricase(+).
+ Campylobacter consisus: có Urease(-), catalase(-)
- HP sống được trong môi trường axit ở dạ dày nhờ:
+ Ưa khí mức độ thấp, chỉ đòi hỏi oxy với mức độ rất ít.
+ Nó sản xuất ra nhiều urease. Urease sẽ chuyển Ure thành amoniac làm cho môi trường sinh sống của HP trở thành kiềm, vì vậy HP thích nghi với môi trường acid của dạ dày người lành.
- HP còn sản xuất ra catalase, protease, ngoại độc tố, các chất này gây bệnh cho niêm mạc dạ dày.
- In vitro HP: Dễ nhạy cảm với nhiều kháng sinh như: Penicilin, Tetraciclin, erythomycin, gentamycin, metronidazon, các thuốc kháng H2, kháng acid, ..
3. Dịch tễ học của HP:
- Tình hình nhiễm HP:
+J.Megraud (Pháp): trên những người cho máu thấy 50% (+) với HP, tỷ lệ này tăng lên với tuổi. Hình như nhiễm HP mà không mắc bệnh.
+O’Zairo: nhiễm HP từ nhỏ, ở trẻ em dưới 10 tuổi tỷ lệ 50% huyết thanh nhiễm HP(+), phải chăng có yếu tố vệ sinh?
- ổ bệnh:
+Người ta phân lập được HP ở niêm mạc dạ dày người, khỉ Rhesus và khỉ đầu chó Babonin.
+Xác định ở người qua phản ứng huyết thanh (+) với HP
+ ổ chứa tự nhiên và cách lây truyền HP đang có nhiều giả thuyết;
. Không thấy HP trong nước uống, thức ăn, chất thải.
. Có giả thuyết cho răng; do lây giữa người với người không? Đường lây có là miệng-miệng hay phân-miệng? và như vậy có thể lây bằng trực tiếp miệng-miệng hoặc miệng-bàn tay-miệng. Có thể lây do các dụng cụ lấy dịch vị, nội soi dạ dày.
Nghiên cứu của Ramay trên những người lành tự nguyện để lấy dịch vị, nửa số người này sau đó bị viêm dạ dày cấp do được nội soi và sinh thiết dạ dày và thấy HP.
4. Các phương pháp phát hiện HP
- Phương pháp nhuộm: nhuộm mảnh sinh thiết nhuộm bởi:
+ Hoặc nhuộm bạcWha Warthin-Starry, hoặc nhuộm huỳnh quang Acridineorange: xoắn khuẩn hiện lên rõ nét rất dễ nhận thấy dưới kính hiển vi. Phương pháp này tốn kém đòi hỏi kỹ thuật cao.
+ Phương pháp đơn giản hơn nhuộm bằng Haematoxylin-Eosin, bằng Giemsa rồi quan sát dưới kính hiển vi. Nhuộm giemsa là phương pháp nhanh và rẻ tiền phát hiện sự có mặt của HP.
+ Phương pháp nuôi cấy khuẩn.
+ Test Urease
+ Phương pháp huyết thanh.
+ Test thở CO2 phóng xạ
5. HP với bệnh lý dạ dày tá tràng
- HP với viên dạ dày
- HP với loét dạ dày
- HP với loét tá tràng.
- HP với rối loạn tiêu hóa không loét
6. Các phác đồ điều trị tiêu diệt HP
Các kiến nghị chính thức của hội nghị thỏa thuận quốc tế và lục địa châu âu, châu mỹ, châu á gần đây về xử lý.
Xem chi tiết tại : Điều trị vi khuẩn Helicobacter Pylori (HP)
B. Nét mới về chẩn đoán loét:
- Lâm sàng
- X quang
- Dịch vị
- PP mới: Nội soi ống mềm chẩn đoán
Nội soi có gắn đầu dò siêu âm
Phát sáng dạ dày quan sát qua soi ổ bụng
C. Các thuốc mới:
- Thuốc ức chế thụ cảm thể H2 của Histamin
- Thuốc ức chế bơm Proton H+ K+ ATP ase
- Thuốc chống tái phát: Dimixen-Selbec
- Prostaglandin (PGE2-I1)
D. Điều trị bằng nội soi:
- Nội soi màu điều trị ung thư dạ dày giai đoạn sớm (khu trú ở niêm mạc)
- Điều trị chảy máu tiêu hoá bằng nội soi:
a. Tiêm xơ búi giãn tĩnh mạch thực quản do xơ gan:
Giới thiệu một cách chia độ giãn TMTQ theo PASCAL:
Độ I: búi giãn kích thước nhỏ hơn 5mm khi bơm hơi căng không bị xẹp đi, chưa có các nhánh rẽ.
Độ II: Búi giãn có kích thước trên 5mm, giữa chúng đã có những nhánh rẽ nhưng còn khoảng niêm mạc lành giữa các búi giãn
Độ III: Các búi giãn to tập trung thành đám không còn khoảng lành giữa các búi nhưng chỉ chiếm 1/3 dưới của thực quản.
Độ IV: Giống như độ III nhưng chiếm hơn 1/3 thực quản.
Vậy tiêm xơ chủ yếu cho búi giãn từ độ II đến độ IV. Còn độ I rất ít khi chảy máu.
Chất tiêm xơ hay dùng: Polidocanol 1%-3%
1 mũi tiêm: 0,5-2ml không quá 4ml. Mỗi buổi tiêm không quá 30ml. Thời gian cách nhau 5-7 ngày, tiêm đến khi nào hết búi giãn.
b. Thắt búi giãn PP Stiegmann 1988 bằng vòng cao su.
- Cầm chảy máu dạ dày:
Tiêm adrenalin Lazer áp lạnh
Keo sinh học
E. Điều trị tiêu diệt HP
(Xem phần những kiến nghị nêu trên)


