ĐẠI CƯƠNG
Khái niệm
Bệnh trào ngược dạ dày-thực quản (bệnh trào ngược dạ dày-thực quản-Gastro Esophageal Reflux Disease: GERD) là tình trạng trào ngược từng lúc hay thường xuyên các chất từ dạ dày lên thực quản. Bệnh không chỉ gây khó chịu cho bệnh nhân mà còn có nguy cơ gây ra những biến chứng như loét, hẹp, chảy máu thực quản, thậm chí dẫn tới ung thư. Nếu chẩn đoán sớm, điều trị hợp lý và kịp thời sẽ làm cải thiện cuộc sống cho người bệnh cũng như giảm thiểu được các biến chứng nguy hiểm.
Trào ngược dạ dày-thực quản xảy ra phổ biến ở các nước. Ở Mỹ, bệnh trào ngược dạ dày-thực quản có ở gần 1/3 người hưởng thành với nhiều mức độ khác nhau, ít nhất là 1 tháng/1 lần; khoảng 10% người trưởng thành bị bệnh trào ngược dạ dày-thực quản hằng tuần hay hằng ngày. Ở các nước phương Tây với tần suất từ 15-30% dân số, ờ các nước châu Á tần suất dao động từ 5-15%. Bệnh không chỉ gặp ở người lớn mà cả ở trẻ em (thậm chí ở trẻ nhỏ) cũng đều có thể bị bệnh trào ngược dạ dày-thực quản.
Tuy nhiên ở Việt Nam, bệnh này chỉ mới được chú ý từ vài năm trở lại đây. Một trong các nguyên nhân làm cho bệnh trào ngược dạ dày-thực quản chưa được quan tâm ở nước ta là do triệu chứng nghèo nàn, dễ bị nhầm lẫn hoặc quy cho các bệnh khác như viêm loét dạ dày-tá tràng, viêm thanh quản, viêm mũi xoang…
Nguyên nhân, sinh bệnh học
Ở trạng thái sinh lý bình thường thỉnh thoảng cũng có hiện tượng trào ngược dịch dạ dày lên thực quản nhưng rất thoáng qua.
– Hoạt động của cơ thắt dưới thực quản là yếu tố rất quyết định trong hiện tượng bệnh trào ngược dạ dày-thực quản. Bình thường cơ thắt này có vai trò rất quan trọng trong việc bảo vệ niêm mạc thực quản đối với HC1 của dịch dạ dày, nó chỉ giãn mở ra khi nuốt, sau đó sẽ co thắt và đóng kín ngăn không cho dịch dạ dày trào ngược lên thực quản, khi trương lực cơ bị giảm và cơ đóng không kín sẽ làm dịch dạ dày trào ngược. Khi dịch dạ dày ở thực quản, do dịch nhầy thực quản với bicarbonat và nước bọt có tính kiềm sẽ trung hòa HCI của dịch vị làm giảm hoặc mất sự kích thích của dịch vị lên niêm mạc thực quản. Bình thường nhu động của thực quản sẽ đẩy dịch trào ngược trở xuống dạ dày, nhưng khi cơ thắt thực quản dưới giảm trương lực sẽ dẫn đến bệnh trào ngược dạ dày-thực quản.
– Các yếu tố ảnh hưởng đến rối loạn hoạt động của cơ thắt dưới thực quản và cơ chế bảo vệ chống trào ngược có thể do các nguyên nhân sau:
+ Uống rượu, bia.
+ Hút thuốc lá.
+ Chế độ ăn uống có nhiều mỡ và thức ăn chiên, chocolat, tỏi, hành và thức uống có chứa caffein; thức ăn chua như trái cây thuộc giống cam quít, cà chua; thức ăn có nhiều gia vị, hương liệu bạc hà; ăn nhiều thức ăn trước khi đi ngủ.
+ Các tình trạng bệnh lý như béo phì, đái tháo đường, phụ nữ có thai.
+ Dùng các thuốc chẹn kênh calci, theophyllin, thuốc secretin, cholecystokinin, glucagon; các thuốc kích thích (3 thụ cảm, thuốc ức chế a, thuốc kháng tiết cholin…
+ Bệnh thực quản: thoát vị hoành, rối loạn nhu động thực quản…
TRIỆU CHỨNG
Triệu chứng lâm sàng
- Các triệu chứng quan trọng của bệnh bệnh trào ngược dạ dày-thực quản là ợ nóng, ứớ, nuốt khó. Các triệu chứng không điển hình thường do các biến chứng của bệnh trào ngược dạ dày-thực quản.
Ợ nóng: là triệu chứng thường gặp nhất. Bệnh nhân thấy nóng rát từ vùng thượng vị, lan ngược lên phía sau xương ức, có khi lên tận cổ họng. Nguyên nhân do niêm mạc TQ bị kích thích bởi HC1 hoặc dịch mật trong dịch dạ dày làm bệnh nhân có cảm giác nóng rát, có khi lan đến vùng hạ họng hoặc lên tận mang tai. Trường hợp điển hình, chứng ợ nóng xuất hiện sau bữa ăn và theo tư thế cúi gập người về trước, hoặc những cơn ho ban đêm do tư thế nằm. Các triệu chứng trên tăng khi uống rượu, bia, uống nước có ga.
Ợ chua: là hiện tượng do thành phần acid của dịch dày và/hoặc thực quản trào ngược lên vùng hầu họng. Bệnh nhân thấy chua ở trong miệng sau khi ợ hay xuất hiện sau bữa ăn, khi nằm, về đêm, khi thay đổi tư thế, đôi khi kèm theo nôn (khối lượng lớn dịch trào ngược), ợ chua thường xảy ra sau cảm giác ợ nóng, sau ăn hoặc thay đổi tư thế. Có thể có những cơn ho, khó thở rồi ợ chua.
Đau ngực: cảm giác đè ép, thắt ở ngực xuyên ra lưng, cánh tay, khó phân biệt với cơn đau do mạch vành. Người ta giải thích đau do acid trào ngược lên kích thích đầu mút các sợi thần kinh trên bề mặt niêm mạc hoặc do co thắt thực quản.
Trớ: là sự ựa ngược dịch đọng trong thực quản, ngay trên phần bị nghẽn tắc. Trớ thường xảy ra do thay đổi tư thế hay một sự gắng sức. Dịch trớ thường không mùi vị, không chua và có thể lẫn thức ăn chưa tiêu hóa.
Nuốt khó: xuất hiện ờ 1/3 số bệnh nhân trào ngược, đó là cảm giác thức ăn hay nước uống dừng lại phía sau xương ức ngay sau khi nuốt. Lúc đầu nuốt khó với thức ăn đặc, sau dần dần nuốt khó với các thức bán lỏng, sau đó nuốt khó với cả thức ăn lỏng, cần phân biệt với nuốt khó do nguyên nhân hầu miệng là thức ăn không đến được vùng hạ họng mà trào ngược lên mũi hoặc bị lạc vào khí quản thường có kèm theo sắc.
Nuốt đau: thường đau sau xương ức khi nuốt. Kết hợp với các triệu chứng khác của trào ngược dạ dày thực quản thì có thể nghi ngờ các tổn thương viêm loét thực quản nặng.
Các triệu chứng không điển hình: thường dễ gây nhầm lẫn trong chẩn đoán với các bệnh khác như ứa nước bọt trong họng, ho mạn tính, hen suyễn, khàn giọng, viêm xoang, viêm hầu họng, đắng miệng và đau họng, hôi miệng, nấc cục, ói…
Houcke Ph và cộng sự thấy tần suất gặp các triệu chứng như sau:
+ Dấu hiệu tiêu hoá:
- Ợ chua 67,7%.
- Đau thượng vị 52%.
- Ợ thức ăn 34,8%.
- Buồn nôn 18,1%.
+ Khó nuốt 7,7%.
- Nuốt đau 6,3%.
- Nấc cụt 3,4%.
+ Dấu hiệu không phải tiêu hoá:
- Tai mũi họng (viêm thanh quản, khàn tiếng…) 9,4%.
Ho nhiều ban ngày 8%.
Ho về đêm 6,2%.
- Đau thắt ngực 5,5%.
. Viêm phế quản 2,6%.
- Hen phế quản 2,3%.
+ Đặc điểm triệu chứng:
- Xảy ra sau ăn 45,4%.
. về ban đêm 33,7%.
. Liên quan đến tư thế 29,2%.
Triệu chứng xét nghiệm và các phương pháp chẩn đoán
Xét nghiệm máu
Sinh hóa thường không có dấu hiệu gì đặc biệt, trừ khi bệnh trào ngược dạ dày-thực quản có biến chứng.
Xquang
Là phương pháp cổ điển để chẩn đoán bệnh trào ngược dạ dày-thực quản, thường sử dụng phương pháp chiếu chụp, quay phim với uống ống baryt; có thể tiến hành ờ một số tư thế như: thẳng, nghiêng, đầu dốc, kết hợp với hít vào sâu, ho, làm nghiệm pháp Valsalva… Theo một số tác giả thì phương pháp chiếu Xquang đạt tỷ lệ 25% và quay phim đạt tỷ lệ 75% trong chẩn đoán bệnh trào ngược dạ dày-thực quản.
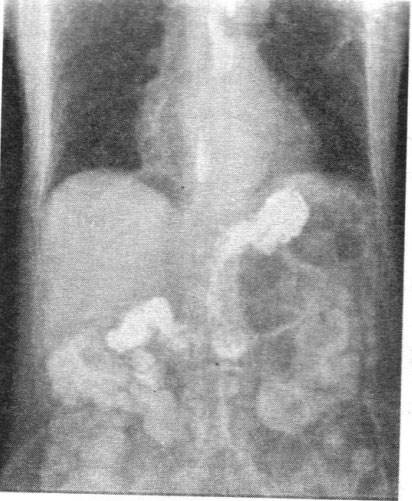
Hình Xquang trào ngược dạ dày thực quản
Chụp Xquang có thể thấy hình ảnh tổn thương của viêm thực quản: bờ không nhẵn, có những răng cưa nhỏ (có thể do niêm mạc bị trợt sước), các nếp niêm mạc thô to thưa không có phương hướng rõ ràng; có khi bị gián đoạn, mờ. Tuy nhiên bệnh trào ngược dạ dày-thực quản thường gây tổn thương ờ niêm mạc nên cần chụp cản quang kép để phát hiện. Chụp Xquang thực quản dạ dày có thể đánh giá các tình trạng: co thắt thực quản, độ giãn thực quản không đều, loét, u, bệnh lý dạ dày-tá tràng kèm theo.
Đo áp lực thực quản
Sử dụng dụng cụ các ống thông nhỏ có đục lỗ bên để bơm nước nhằm nghiên cứu vận động của thực quản, xác định trương lực và sức kháng của các cơ thắt thực quản dưới (bình thường áp lực cơ vòng thực quản dưới từ 10-35mmHg). Thay đổi áp lực của dịch bơm vào có liên quan đến những thay đổi áp lực trong lòng thực quản. Muốn nghiên cứu, phân tích các hoạt động co giãn ở các trạng thái cần ghi áp lực ở nhiều mức. Phương pháp này ít có giá trị trong chẩn đoán bệnh trào ngược dạ dày-thực quản và cũng rất khó xác định hiện tượng trào ngược trừ khi áp lực cơ thắt thực quản dưới quá thấp (dưới 6mmHg).
Test bơm dung dịch acid của Berstein
Để bệnh nhân ở tư thế ngồi, đặt sonde vào khoảng giữa thực quản, bơm dung dịch NaCl 0,9% trong vòng 15 phút, sau đó bơm dung dịch HC1 0,1N với tốc độ 100-200 giọt/phút. Kết quả được coi là dương tính khi bệnh nhân xuất hiện cảm giác đau rát sau xương ức và giảm đi khi bơm dung dịch nước muối 0,9% (đau gây ra có thể là do kích thích các đầu mút thần kinh ờ lớp cơ niêm). Bình thường lớp nhầy của biểu mô có tác dụng ngăn cản acid xâm nhập, khi có viêm thực quản trào ngược, lớp nhầy mỏng đi làm mất hiệu quả bảo vệ gây đau.
Nội soi
Có thể quan sát trực tiếp dịch dạ dày trào ngược lên thực quản, đánh giá được tình trạng cơ thắt tâm vị, các biến chứng; có thể phân loại tổn thương và sinh thiết tổn thương để chẩn đoán, giải phẫu bệnh, chẩn đoán phân biệt. Tuy nhiên có tới 1/3 bệnh nhân có bệnh trào ngược dạ dày-thực quản nhưng không thấy tổn thương thực quản nội soi.
Phân loại viêm thực quản:
– Phân loại của Boyce H (1987):
+ ĐỘI: các vết trợt hình tròn hoặc nét đứng riêng lẻ.
+ Độ 2: các vết trợt tụ hợp lại, chiếm hết chu vi lòng thực quản.
+ Độ 3: các vết trợt được mô tả giống như độ 1, độ 2, kèm theo các vết loét sâu, hẹp thực quản hoặc có đường biểu mô trụ.
- Phân loại của Tytgat (1990):
+ Độ 0: bình thường.
+ Độ 1: nốt ban đỏ, các tổ chức liên kết dễ vỡ, niêm mạc không bị bầm dập.
+ Độ 2: ban nông không rõ ràng, đỏ, có hoặc không có những xuất tiết màu trắng theo chiều dọc chiếm dưới 10% của 5cm cuối cùng niêm mạc Malpighi.
+ Độ 3: nốt ban đỏ sâu, chiếm <50% chu vi của niêm mạc Malpighi.
+ Độ 4: những nốt ban đỏ chiếm hết chu vi hoặc xuất tiết, tổn thương xuat tiết ở vùng nối.
+ Độ 5: loét sâu.
+ Độ 6: hẹp thực quản.
- Phân loại theo Los Angeles (1996):
. + Độ A: có một hoặc nhiều chỗ tổn thương niêm mạc không dài quá 5mm, trong đó không có tổn thương nào kéo dài giữa đỉnh của 2 nếp niêm mạc.
+ Độ B: có một hoặc nhiều chỗ tổn thương niêm mạc dài quá 5mm, trong đó không có tổn thương nào kéo dài giữa đỉnh của 2 nếp niêm mạc.
+ Độ C: có một hoặc nhiều tổn thương lan qua đỉnh của 2 hay nhiều nếp niêm mạc nhưng không kéo dài quá 3/4 chu vi vòng thực quản.
+ Độ D: có một hoặc nhiều tổn thương kéo dài quá 3/4 chu vi vòng thực quản.
Phương pháp chẩn đoán mô bệnh học
Qua nội soi có thể sinh thiết niêm mạc để chẩn đoán mô bệnh học. Đây là phương pháp có giá trị trong việc đánh giá những tổn thương ở thực quản. Lợi ích chính của mô bệnh học là tìm những tổn thương mà xem đại thể không thể phát hiện được hoặc đánh giá chưa đúng; ngoài ra còn có thể phát hiện được những biến chứng (nhất là ung thư) để có biện pháp điều trị kịp thời. Nhận định của mức độ viêm thực quản được xác định theo tiêu chuẩn của Beigi I, phân độ theo Isaac Martin:
- Độ 0 (bình thường): lóp tế bào đáy <40%, lớp nhú <60% tổng bề dày của biểu mô.
- Độ 1 (nhẹ): lớp tế bào đáy từ 40-60%, lớp nhú từ 60- 70% bề dày của biểu mô.
- Độ 2 (vừa): lớp tế bào đáy dày 60%, lớp nhú 70% tổng bề dày biểu mô, có mặt vài bạch cầu đa nhân.
Đo pH thực quản 24 giờ
Có thể đo pH thực quản 4, 12, 24 giờ bằng monitoring. Đây là tiêu chuẩn vàng để chuẩn đoán bệnh trào ngược dạ dày-thực quản (bình thường pH thực quản >4).
Đo pH thực quản đạt độ nhậy 92%, độ đặc hiệu 90-100% trong chẩn đoán bệnh trào ngược dạ dày-thực quản. Trong nghiệm pháp hồi lưu dịch acid có thể chẩn đoán được khi pH không tăng lên được khi điện cực vào thực quản và khi pH thực quản giảm với các thao tác gắng sức. Đo pH thực quản ngoại trú kéo dài (24 giờ) cho kết quả về hồi lưu acid. Tuy nhiên, người ta thấy có tới 1/4 bệnh nhân có pH thực quản bình thường mà vẫn có viêm thực quản.
Đo nồng độ dịch kiềm, bilirubin ở thực quản
Inauen thấy ở những người bị bệnh trào ngược dạ dày-thực quản có nồng độ bilirubin 27,7 trong khi ở những người không trào ngược chỉ có 3,1. Có mật hoặc dịch hồi lưu kiềm là bằng chứng bệnh trào ngược dạ dày-thực quản.
Các phương pháp khác
Siêu âm, chụp xạ hình (theo dõi nồng độ phóng xạ của thực quản sau khi bơm vào dạ dày dung dịch sunfuacolloidal đánh dấu 99m technetium sẽ cho biết khối lượng và thời gian trào ngược dịch vị)… cũng có giá trị chẩn đoán nhất định.
TIẾN TRIỂN VÀ BIẾN CHỨNG
Tiến triển
Thường không thấy song hành giữa triệu chứng lâm sàng và tổn thương thực thể của các biến chứng. Đau, ợ nóng nhiều chưa chắc đã có tổn thương viêm thực quản nặng; ngược lại viêm thực quản nặng có thể không có triệu chứng cho đến khi xuất hiện các biến chứng loét, hẹp, xuất huyết, ung thư hóa.
Biến chứng
- Trào ngược dạ dày-thực quản có thể gặp các biến chứng:
Viêm thực quản: tỷ lệ gặp khoảng 2% dân số (chiếm 10-20% bệnh nhân đến soi). Biến chứng này thường liên quan đến tuổi, tuổi hay có biến chứng viêm thực quản là 60-70.
Chảy máu: 6-24% trong số viêm thực quản.
Chít hẹp: 1,21-2,5%, có một số yếu tố tăng nguy cơ chít hẹp thực quản như nghiện rượu, hút thuốc lá, đái tháo đường, sử dụng thuốc kháng viêm NASD.
Loét thực quản có thể dẫn đến xuất huyết.
Viêm thanh quản thành trước.
Dị sản Barrett: hay gặp ở người trên 60 tuổi (34% so với 12%), ở nam nhiều hơn nữ (3,5/1). Người ta cho rằng 10- 15% bệnh nhân dị sản sẽ phát triển thành loạn sản và ung thư thực quản, cho nên với bệnh nhân dị sản thực quản cần kiểm tra bằng nội soi và sinh thiết định kỳ liên tục trong 2 năm.
Xơ hóa do viêm có thể làm co rút thực quản (brachee- sophage).
Ung thư thực quản đoạn xa, niêm mạc thực quản bị ngắn (emdobrachyesophage) do niêm mạc thực quản bị thay thế dần bởi niêm mạc dạ dày (dị sản niêm mạc Barrett) với nguy cơ hóa ung thư phần niêm mạc bị dị sản.
Các biến chứng như viêm thanh quản, viêm xoang, viêm mũi họng, viêm phổi do hít (do trào ngược thường xảy ra vào ban đêm)… ít gặp hơn.
CHẨN ĐOÁN
Trong đa số trường hợp chẩn đoán chủ yếu dựa vào hỏi bệnh sử có các dấu hiệu của bệnh trào ngược dạ dày-thực quản như ợ nóng, ợ chua, nuốt khó, đau… Nội soi thực quản giúp phát hiện ưào ngược và các biến chứng của bệnh trào ngược dạ dày-thực quản như viêm thực quản, loét, hẹp thực quản và dị sản Barrett. Xquang thực quản có thể phát hiện các biến chứng teo hẹp, loét thực quản hoặc thoát vị hoành. Đo áp lực cơ thắt dưới thực quản ít chính xác vì áp lực này thường thay đổi do nhiều nguyên nhân. Đo pH thực quản là phương pháp tin cậy hơn để chẩn đoán bệnh trào ngược dạ dày-thực quản, nhưng không xác định được các tổn thương thực thể do trào ngược nên có thể nội soi để chẩn đoán cả trào ngược và tổn thương. Khi bệnh nhân có triệu chứng bệnh trào ngược dạ dày-thực quản cũng có thể tiến hành điều trị thử với các thuốc ức chế bơm proton (Omeprazol, lansoprazol, rabeprazol) nếu không có các xét nghiệm thăm dò… Nghiệm pháp Beratein ít nhậy và đặc hiệu nên thường được dùng để chẩn đoán nguyên nhân của đau ngực không do tim.
ĐIỀU TRỊ
Chiến lược điều trị bao gồm: cải thiện triệu chứng, phòng tổn thương thực quản, các biến chứng và chống trào ngược.
Điều trị nội khoa
– Chế độ ăn uống sinh hoạt hợp lý, không hút thuốc, không uống rượu bia, không sử dụng các chất kích thích như café, thuốc lá, chocolat; không ăn quá no hoặc uống nhiều nước có gas…; tránh làm tăng áp lực xoang bụng như nịt lưng, nịt vú quá chặt, không nên nằm ngay sau khi ăn.
Loại trừ các yếu tố nguy cơ như: thoát vị khe thực quản, dùng các thuốc chống viêm giảm đau, thuốc làm giảm trương lực cơ vòng dưới thực quản (như: anticholinergic, theo phyllin).
Các thuốc điều trị:
+ Thuốc trung hòa acid: có tác dụng trung hòa acid của dịch dạ dày, giúp kiểm soát triệu chứng ợ nóng mức độ nhẹ tới vừa. Các thuốc nhóm này gồm hydroxid nhôm, hydroxid magiê…
+ Nhóm thuốc có tác dụng bảo vệ niêm mạc: sucralfat gắn với protein tạo hàng rào bảo vệ niêm mạc dạ dày thực quản chống lại các tác nhân từ dạ dày. Thường chỉ định sucralfat trong các trường hợp bệnh trào ngược vừa đến nặng. Sucralfat dạng viên nén lg, uống ngày 4 viên trước bữa ăn và lúc đi ngủ, tránh dùng antacid hoặc kháng histamin H2 trước hoặc ngay sau khi uống sucralfat (cách nhau khoảng 30 phút).
+ Thuốc điều hòa vận động: làm tăng trương lực cơ thắt thực quản dưới, đồng thời làm tăng nhu động, nhanh chóng làm rỗng dạ dày. Thuốc gồm metoclopropamid, cisapriđ nên chỉ định dùng trong đợt ngắn ngày, uống 30 phút trước bữa ăn và lúc ngủ (chú ý với những bệnh nhân tim mạch).
+ Các thuốc ức chế tiết acid: có 2 nhóm là kháng histamin H2 và ức chế bơm proton.
Nhóm kháng histamin H2 có tác dụng làm giảm tiết dịch acid trong dạ dày. Thường dùng để điều trị các trường hợp trào ngược nhẹ và vừa, gồm có: cimetidin, ranitidin, famotidin, nizatidin.
Nhóm ức chế bơm proton: tác dụng ức chế khâu cuối cùng của quá trình bài tiết acid. Nghiên cứu cho thấy thuốc nhanh chóng cải thiện triệu chứng, giảm tình trạng viêm loét thực quản và nguy cơ tái phát. Nhóm này gồm có: Omeprazol, rabeprazol, lanzoprazol, pantoprazol, esomeprazol.
Do bệnh dễ tái phát sau ngừng thuốc nên thường phải điều trị duy trì sau giai đoạn điều trị tấn công (lúc này giảm nửa liều) hoặc dùng thuốc lại khi có triệu chứng.
Điều trị bằng phẫu thuật
Chỉ định phẫu thuật
- Có thể xem xét phẫu thuật ở những bệnh nhân bị trào ngược dạ dày-thực quản trong các trường hợp sau:
Điều trị bằng thuốc đúng phác đồ, đủ thời gian nhưng thất bại.
Quyết định lựa chọn phẫu thuật mặc dù điều trị bằng thuốc thành công (do cân nhắc dựa vào các yếu tố như tuổi tác, thời gian hoặc chi phí điều trị v.v..).
Biến chứng của bệnh trào ngược dạ dày-thực quản như Barrett thực quản, viêm thực quản độ 3 hoặc 4.
Do khối thoát vị lớn của dạ dày qua cơ hoành (chảy máu, nuốt khó).
Có những triệu chứng bất thường (hen, khàn tiếng, ho, đau ngực) và có bằng chứng trào ngược khi theo dõi pH trong 24 giờ. Những bệnh nhân bị Barrett và nuốt khó có nguy cơ có bệnh nền ác tính kèm theo cao, do đó cần phải gia tăng đề phòng. Có thể sẽ phải cắt thực quản nếu bệnh nhân bị nuốt khó nặng kéo dài.
Kỹ thuật
Phẫu thuật mở hoặc nội soi.
Mục tiêu chính của phẫu thuật ở những bệnh nhân trào ngược dạ dày thực quản là nhằm củng cố lại hàng rào chống ưào ngược mà không tạo ra những tác dụng phụ quá mức. Nhiều phương pháp phẫu thuật đã được thử nghiệm trong phạm vi rộng và đã chứng tỏ được tính hiệu quả trong kiểm soát trào ngược với tác dụng phụ tối thiểu. Đó là các phương pháp tạo nếp gấp đáy vị (phẫu thuật Nissen, phẫu thuật Toupet). Phẫu thuật 360°- hoặc Nissen-lundoplication được xem là phương pháp hay được sử dụng đối với những bệnh nhân thực quản bình thường. Đối với những bệnh nhân thực quản bị tổn thương, thường sử dụng kỹ thuật phẫu thuật Toupet để làm giảm nguy cơ nuốt khó sau phẫu thuật. Các phương pháp can thiệp qua nội soi gồm khâu cơ vòng TQ qua nội soi, tiêm chất sinh học làm tăng khối cơ với những ca bị biến chứng hẹp thực quản có thể được nong thực quản qua nội soi.
PHÒNG BỆNH
Trào ngược dạ dày-thực quản là một bệnh mạn tính ngày càng tăng lên ở các nước châu Á và Việt Nam. Bệnh không chỉ ảnh hưởng đến chất lượng cuộc sống do các triệu chứng mà còn có thể gây các biến chứng nặng như loét thực quản, hẹp thực quản và ung thư hóa. Để phòng bệnh cần giảm thiểu các yếu tố nguy cơ, theo dõi sàng lọc người có triệu chứng để theo dõi điều trị. Trong điều trị cần được xem xét, chỉ định chính xác để đạt kết quả tốt nhất


