ĐẠI CƯƠNG
Sự thường gặp
Ung thư tụy là một loại ung thư thường gặp trong ung thư tiêu hóa, nó chiếm khoảng 10% ung thư tiêu hóa và khoảng 2% trong toàn bộ các loại ung thư, bệnh gia tăng trong những năm gần đây. Ở Mỹ, ước tính có khoảng 37.170 người được chẩn đoán là bị ung thư tụy vào năm 2007. Ở châu Âu và Bắc Mỹ, ung thư tụy đứng thứ hai sau ung thư đại tràng; ở Việt Nam chưa có thống kê cụ thể tỷ lệ bệnh. Bệnh gặp ở nam hon ở nữ (1,5/1), thường ở tuổi trung niên, hiếm gặp ở người< 45 tuổi; hon 90% các bệnh ung thư tuyến tụy là adeno carcinoma ống tuyến của tuyến tụy ngoại tiết. Khối u thường ở đầu tụy cao gấp 2 lần với phần còn lại của tụy. Bệnh nhân ung thư tuyến tụy có tiên lượng nghèo nàn, tỷ lệ sống sau 5 năm chỉ khoảng 5%.
Nguyên nhân bệnh sinh
- Nguyên nhân chưa rõ nhưng người ta thấy các yếu tố có thể làm tăng nguy cơ ung thư tuyến tụy gồm:
Lớn tuổi, đặc biệt là trên 60 tuổi.
Chủng tộc da đen.
Thừa cân hoặc béo phì.
Viêm mạn tính của tuyến tụy (viêm tụy).
Bệnh tiểu đường: là nguyên nhân hay hậu quả của ung thư tuyến tụy.
Hội chứng di truyền: có thể làm tăng nguy cơ ung thư, trong đó có một đột biến gen BRCA2, hội chứng Peutz- Jeghers, hội chứng Lynch và u ác tính không điển hình, nốt ruồi lành tính gia đình (FAMMM).
Tiền sử gia đình mắc bệnh ung thư tuyến tụy.
Hút thuốc: người ta thấy nguy cơ ung thư tụy tăng lên với số lượng tiêu thụ thuốc lá và giảm đi theo theo số lượng ngừng hút thuốc.
Các yếu tố môi trường khác như: chế độ ăn uống, thói quen uống cà phê và rượu nhiều, tiền sử cắt đoạn dạ dày, nhiễm H.pylori… đang được nghiên cứu xem có phải là yếu tố nguy cơ hay không.
Giải phẫu bệnh lý
- Ung thư thường gặp ở đầu tụy (70%), ít hơn ở thân và hiếm gặp hơn ở đuôi tụy.
- Ung thư thường gặp nhất là adenocarcinom (90%) có cấu trúc tuỵến ngoại tiết của tụy nhưng đôi khi những tế bào được sắp xếp hoàn toàn không đều nhau.
Ung thư hình thành trong các tế bào sản xuất hormon của tuỵến tụy được gọi là ung thư nội tiết tụy, loại ung thư tụy nội tiết rất hiếm.
Phân loại và giai đoạn của ung thư tụy
Việc phân loại và xác định giai đoạn còn trong giai đoạn nghiên cứu. Các tác giả Mỹ đề xuất bảng phân loại (T, N, M) như sau:
T: u nguyên phát Tx: Không xác định được u TI: u < 2cm đường kính T2: u 2-6cm T3: Ư > 6cm
T4: u xâm lấn sang tổ chức xung quanh N: Hạch
Nx: Không xác định được hạch No: Không có di căn đến hạch bạch huyết N1: Một nhóm hạch khu vực thấy được khi mổ N2: Hai nhóm hạch khu vực thấy được khi mổ
N3: Sờ thấy trên lâm sàng hạch bạch huyết (không phải mổ bụng)
N4: Hạch bạch huyết ngoại biên to ra M: Di căn xa Mx: Không đánh giá được Mo: Không có di căn xa M1: Xuất hiện di căn xa
TRIỆU CHỨNG
Triệu chứng lâm sàng
Tùy theo vị trí khối u mà có triệu chứng lâm sàng khác nhau, u ở đầu tụy có triệu chứng khác u ở thân và đuôi tụy. Các dấu hiệu có thể là: đau, sốt, vàng da.
Đau
Đau chiếm tỷ lệ 80-90% trong số các ung thư tụy, hay gặp hơn ở các ung thư thân và đuôi tụy.
Đau thường gặp nhất ở vùng thượng vị (46%), nửa bụng trên (18%), đau ở vùng 1/4 bụng trên trái gặp trong ung thư thân và đuôi tụy (13%) (theo A.R. Mossa, 1980).
Khoảng 15-30% số bệnh nhân đau khu trú tăng lên khi nằm và giảm xuống khi ngồi.
Đau ở bụng dưới trong thời gian dài trước khi biểu hiện các triệu chứng khác gợi ý cho ta phải chú ý tới ung thư tụy.
Khoảng 2/3 số bệnh nhân có đau bụng 3 tháng trước khi có vàng da.
Bệnh nhân có u bóng Vater thường không đau.
Vàng da
Gặp khoảng 7-30% số bệnh nhân ung thư tụy (J.Berk vàE.Gambile, A.R.Mossa, 1980).
Vàng da thường là hậu quả của chèn ép tắc mật và kèm theo ngứa. Có 80-90% bệnh nhân u đầu tụy có vàng da (H.D. Gullick, 1959), trong đó chỉ có 6% số bệnh nhân u ở thân và đuôi tụy.
Vàng da tắc mật tiến triển từ từ, ngày càng tăng dần, nếu vàng da có tính chất đậm mà không có đau là triệu chứng có giá trị (khác với vàng da tắc mật do sỏi).
Có một số trường hợp kèm lách to do ung thư thân và đuôi tụy chèn vào tĩnh mạch lách.
sốt
Nhiệt độ tăng kèm rét run như triệu chứng của áp-xe đường mật gặp ở 10% bệnh nhân có ung thư đầu tụy, nhưng không thường xuyên thấy nhiễm trùng đường mật.
Triệu chứng khác
Hay gặp sút cân, thường là 1-2 tháng trước khi đến khám, có thể do bệnh nhân không để ý.
Đầy hơi, nôn, chướng bụng, thiếu máu, ỉa chảy, táo bón, mệt mỏi (ít có giá trị bệnh lý).
Triệu chứng xét nghiệm và chẩn đoán hình ảnh
Xét nghiệm huyết học, hoá sinh
Bạch cầu tăng, amylase máu tăng.
Hút dịch tá tràng xét nghiệm có thể thấy tế bào ung thư.
Bilirubin máu tăng, nhất là bilirubin tự do.
Nước tiểu có muối mật và sắc tố mật.
Phosphatase kiềm tăng, đến giai đoạn cuối lại giảm.
Nếu ung thư thân tụy thì có kèm theo đái tháo đường.
Xét nghiệm các chất chỉ điểm khối u như CEA, CA 125, CA 19-9, nhưng không có tính chất đặc hiệu.
Xét nghiệm gen sinh ung thư Ki-as: sự đột biến của gen này có thể xảy ra rất sớm khi ung thư tụy, ngay ở giai đoạn loạn sản; độ nhậy của phương pháp này là 90%, tuy nhiên độ đặc hiệu chỉ có 50%.
Xquang
Chụp khung tá tràng thấy giãn rộng.
Chụp dạ dày: có thay đổi ở các nếp niêm mạc, hình ảnh dạ dày bị đẩy sang vị trí khác, các bờ cong dạ dày thay đổi do bị u chèn ép hoặc có giãn rộng khoảng trống trước dạ dày, hoặc có hình ảnh giãn dạ dày khi có nhồi máu tĩnh mạch lách.
Hình ảnh Xquang dạ dày-tá tràng trong ung thư tụy
Chụp tĩnh mạch lách-cửa: có hình ảnh chèn ép của u vào tĩnh mạch cửa.
Chụp mật qua da: có ý nghĩa ở bệnh nhân tắc mật, có hình ảnh tắc mật do u chèn vào đường mật, không thấy có hình sỏi.
Chụp đường mật, tụy qua nội soi: phương pháp cho phép phát hiện ung thư tụy kích thước 2cm đường kính vì đi đường trực tiếp, kết họp với sinh thiết hút giúp cho chẩn đoán phân biệt ung thư tụy và viêm tụy mạn.
Chụp động mạch tụy: là phương pháp tốt nhất để chẩn đoán trên bệnh nhân nghi ngờ có u tụy.
Siêu âm
Siêu âm phát hiện được khối u tụy, tuy nhiên có đến trên 20% các trường họp không thấy được hình ảnh tụy. Siêu âm còn giúp đánh giá giãn đường mật và ống tụy cũng như sự di căn đến hạch quanh tụy. Có thể thấy các hình ảnh:
- Vị trí hoặc sự lan toả của u.
- Bờ tụy không đều.
- Giãn ống mật chủ đoạn trong tụy.
- Giãn ống tụy (Wirsung).
- Vùng loãng siêu âm.
- Giãn đường mật.
- Hình ảnh các động mạch bị đẩy.
- U có kích thước l,5cm có thể phát hiện được trên siêu âm (88%) phụ thuộc vào kỹ thuật thăm dò và kinh nghiệm.
- Nội soi siêu âm
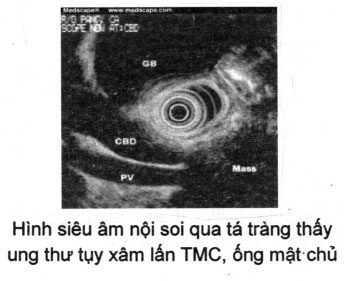
Nội soi siêu âm có giá trị trong chẩn đoán ung thư tụy đạt độ nhậy 90%, giá trị tiên đoán (+) 98% và độ chính xác chẩn đoán ung thư tuyến tụy là 92-100%; tuy nhiên, độ nhậy đạt thấp hom ở ung thư ở thân và đuôi tụy. Qua nội soi siêu âm có thể sinh thiết chẩn đoán xác định.
Chụp CT
Độ chẩn đoán chính xác trung bình đạt khoảng 85%. Chụp cắt lớp vi tính xoắn ốc ba thì có giá trị cao trong chẩn đoán ung thư tụy, khoảng 90% các trường hợp.
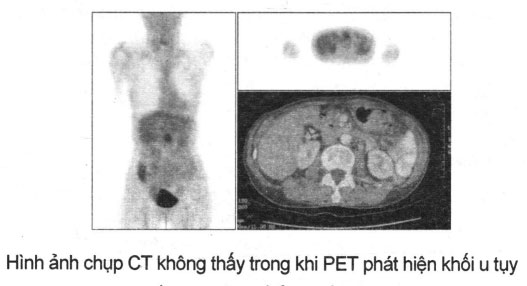
Chụp cắt lớp PET/CT
Phương pháp này có tác dụng phát hiện sớm khối u và sự lan tràn của khối u, tuy nhiên kinh phí khá đăt và ở Việt Nam hiện nay còn ít cơ sở có máy.
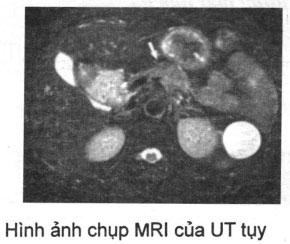
Chụp cộng hưởng từ (MRI)
Chụp cộng hưởng từ cũng cho giá trị cao trong chẩn đoán tương tự như chụp cắt lớp vi tính xoăn ốc ba thì. Có nghiên cứu thấy MRI có độ nhậy là 96,2% và độ đặc hiệu là 98,6% trong phát hiện ung thư tụy.
Chụp mật-tụy ngược dòng
Phương pháp này có giá trị nhất định cho chẩn đoán, có thể có biểu hiện chít hẹp hoặc cắt cụt nhưng không đặc hiệu.
Chụp động mạch chọn lọc hoặc siêu chọn lọc
Nói chung phương pháp này ít có giá trị trong chẩn đoán.
Chụp đường mật qua da
Dùng một kim nhỏ chọc vào gan và bơm thuốc cản quang vào đường mật chụp và theo dõi thuốc cản quang trong đường mật.
Sinh thiết tụy qua da hoặc qua nội soi siêu âm.
TIẾN TRIỂN VÀ BIẾN CHỨNG
Ung thư tụy có tính chất lan nhanh ra xung quanh đến tĩnh mạch mạc treo tràng trên, tĩnh mạch cửa, tá tràng và di căn hạch quanh tụy, cuống gan, hạch mạc treo tràng trên, hạch tạng. Vào lúc bệnh nhân được chẩn đoán thì có đến 25- 30% bệnh nhân đã có di căn; thường gặp nhất là di căn gan và phúc mạc, hiếm hơn là di căn xương và phổi. Chính vì sự di căn lan rộng nên tiên lượng xấu và hầu như chỉ định phẫu thuật là rất khó khăn.
CHẨN ĐOÁN
Chẩn đoán xác định
Khoảng 2/3 ung thư tụy là xảy ra ở phần đầu tụy, 1/3 còn lại ở đuôi và thân tụy. Biểu hiện lâm sảng của 2 loại tổn thương định khu này là khác nhau. Mặc dù hiện nay đã có nhiều phương tiện xét nghiệm và thăm dò hiện đại nhưng việc phát hiện các khối u tụy < 2cm thường rất khó khăn do sau khi khối u xuất hiện một thòi gian mới có biểu hiện lâm sàng. Căn cứ vào ung thư đầu tụy có biểu hiện vàng da tăng dần, đau thượng vị thường lan ra sau lưng. Có the chỉ là biểu hiện vàng da đi kèm với đau vùng hạ sườn phải. Ung thư thân và- đuôi tụy chẩn đoán khó khăn hơn; triệu chứng thường thấy là đau thượng vị, lan ra sau lưng và phải ngồi chống gối cúi ra phía trước sẽ đỡ đau; kèm theo có các biểu hiện toàn thân như chán ăn, mệt mỏi, gầy sút, rối loạn tiêu hóa… Khi có các dấu hiệu nghi ngờ phải sử dụng các dấu hiệu chẩn đoán hình ảnh và xét nghiệm hóa sinh để chẩn đoán.
Các giai đoạn của ung thư tụy: sử dụng qua các thăm dò chẩn đoán hình ảnh và khi mổ có thể xác định các giai đoạn ung thư tuyến tụy. Các giai đoạn của ung thư tuyến tụy là:
Giai đoạn I: ung thư là chỉ giới hạn ở tuyến tụy.
Giai đoạn II: ung thư đã lan rộng ra khỏi các tuyến tụy và đã lây lan đến các hạch bạch huyết.
Giai đoạn III: ung thư đã lan rộng ra khỏi các tuyến tụy đến các mạch máu lớn trên tuyến tụy và các hạch bạch huyết.
Giai đoạn IV: ung thư đã lan vượt xa tụy đến gan, phổi và phúc mạc.
Chẩn đoán xác định ung thư tụy trong khi mổ quan sát đại thể tụy và sinh thiết.
Chẩn đoán phân biệt
Trước hết phải chẩn đoán phân biệt u tụy với các loại u khác của các tạng lân cận như: u gan, u đường mật.
- Chẩn đoán giữa vàng da do u tụy với vàng da tắc mật do sỏi tụy cần theo dõi tính chất đau. Nếu u chèn ép đường mật thì vàng da có tính chất liên tục, cố định và ngày càng tăng; nếu giai đoạn muộn có thể sờ thấy u, xét nghiệm có rối loạn chức năng tuyến tụy.
- Ung thư bóng Vater: triệu chứng vàng da không liên tục, giống tắc mật do sỏi và thường có sốt do nhiễm khuẩn đường mật, hay gặp có xuất huyết đường tiêu hoá.
ĐIỀU TRỊ
Điều trị ngoại khoa
Nhìn chung, chỉ phẫu thuật mới có thể kéo dài cuộc sống cho bệnh nhân; tuy nhiên, chống chỉ định điều trị ngoại khoa khi tuổi quá cao (> 70 tuổi), thể hạng không cho phép hoặc có các bệnh mạn tính kèm theo như nhồi máu cơ tim, suy gan, suy thận… hoặc những bệnh nhân có di căn lan rộng. Tùy theo tình trạng bệnh nhân và tình trạng khối u mà phẫu thuật viên sẽ quyết định phương pháp phẫu thuật triệt để hay tối thiểu.
- Phẫu thuật triệt để:
+ Phẫu thuật của Whipple: cắt 2/3 dạ dày, tá tràng, ống mật chủ (đoạn ngoại vi), túi mật, đầu tụy, đoạn đầu trung tâm của hỗng tràng và các hạch lympho lân cận; nối lại dạ dày với hỗng tràng và nối ống mật chủ, mỏm tụy với hỗng tràng. Nguy cơ với phẫu thuật là chảy máu và nhiễm trùng.
+ Phẫu thuật cắt toàn bộ tụy: bao gồm cắt cả lách, thân và đuôi tụy, cắt hạch bạch huyết rộng hơn phẫu thuật Whipple.
+ Phẫu thuật Fortner: cắt toàn bộ tụy, phần trước tụy của tĩnh mạch gánh, động mạch thân tạng, động mạch mạc ừeo tràng trên, động mạch đại tràng giữa.
Cho tới nay nhiều bệnh viện đã thành công với kỹ thuật cắt bỏ tụy cùng các cơ quan liên quan, tuy nhiên, ngoài yêu cầu kỹ thuật thì đây là phẫu thuật rất nặng, cần hồi sức và chăm sóc sau mổ rất cẩn thận chu đáo.
- Phẫu thuật tối thiểu: những ung thư tụy không có khả năng phẫu thuật có thể chỉ định phẫu thuật tối thiểu, nhằm mục đích sau
+ Làm nhẹ bớt vàng da, ngứa, tắc mật.
+ Làm giảm bớt cản trở dạ dày.
Tiến hành nối đường mật với đường tiêu hoá để giải quyết lưu thông đường mật. Thông thường nối túi mật với hỗng tràng, hoặc nối ống mật chủ với hỗng tràng theo kiểu chữ Y hoặc Omega.
Điều trị nội khoa
- Nếu không có chỉ định phẫu thuật thì điều trị tạm thời như điều trị triệu chứng vàng da, giảm đau, nuôi dưỡng nâng đỡ cơ thể; có thể dẫn lưu mật bằng ống nội giả qua đường nội soi; biến chứng có thể xảy là tuột ống, chít hẹp đường mật.
- Tia xạ, hóa chất trị liệu và hormon liệu pháp: thường sử dụng phối hợp giữa tia xạ và hóa chất, hóa chất thường dùng là 5FU; ngoài ra, có thể tiến hành xạ trị, trước và cả trong quá trình phẫu thuật, tia xạ trực tiếp vào vùng tổn thương. Có thể sử dụng kháng nội tiết tố nam hoặc dẫn xuất của somatostatin trong một số trường hợp ung thư tụy có các thụ thể nội tiết.
Các phương pháp điều trị khác như dùng các kháng,thể đơn dòng hoặc các tế bào lympho được xử lý trước bằng interleukin 2…, tuy nhiên các biện pháp này vẫn còn đang trong quá trình nghiên cứu


