Người khỏe mạnh duy trì nồng độ glucose huyết tương của họ trong một khoảng hẹp. Trong giai đoạn sau khi ăn (postpradial State), bài xuất insulin của các tế bào beta tụy tăng lên làm tăng sử dụng glucose và dự trữ năng lượng của các mô đích. Trong giai đoạn sau tái hấp thu (lúc đói), nồng độ glucose huyết tương được duy trì trong khoảng 3,8 – 5,6 mmol/L (70-100 mg/dL), mặc dù nồng độ này có thể giảm xuống thấp hơn mà không gây bất kỳ triệu chứng gì ở một số đối tượng, nhất là phụ nữ trẻ tuổi. Hạ đường huyết xảy ra khi nồng độ glucose huyết tương giảm xuống thấp hơn 3,0 mmol/L (< 54mg/dL) kèm với triệu chứng. Cơ chế bảo vệ đầu tiên chống lại tình trạng hạ đường huyết là tiết insulin được giảm đi. Nếu nồng độ đường huyết giảm thấp thêm nữa, tăng tiết các hormon chống hạ đường huyết (glucagon và adrenalin) giúp làm giảm thêm nữa sử dụng glucose của các mô, làm tăng giải phóng glucose từ kho dự trữ gan (ly giải glycogen) và làm gan tăng sản xuất và phóng thích glucose (tân tạo glucose), tất cả các quá trình trên nhằm làm tăng nồng độ glucose huyết tương. Muộn hơn, các hormon gây tăng đường huyết khác (cortisol và hormon tăng trưởng) tham gia vào cơ chế bảo vệ đối với tình trạng hạ đường huyết. Các cơ chế chống lại tình trạng hạ đường huyết này là điều sống còn để bảo đảm sự sống sót cá thể do glucose là nhiên liệu chuyển hóa chính cho não trong điều kiện sinh lý. Sau một giai đoạn cho nhịn đói dài ngày, não có thể sử dụng các thể ceton như nguồn cấp năng lượng. Hạ đường huyết có thể xảy ra khi có tiết insulin quá mức, do tiêu thụ hoặc mất quá nhiều glucose, giảm tiết các hormon chống hạ đường huyết, giảm đáp ứng của các mô đích với hormon chống hạ đường huyết hoặc do kết hợp nhiều yếu tố gây bệnh nói trên.
Hạ đường huyết được phân loại thành hạ đường huyết phản ứng (reactive) hoặc hạ đường huyết khi đói (fasting) tùy thuộc vào tình trạng hạ đường huyết này xảy ra chủ yếu là ở giai đoạn sau bữa ăn hay ở giai đoạn sau tái hấp thu (lúc đói).
NGUYÊN NHÂN
Hạ đường huyết khi đói (Fasting hypoglycemia)
Nguyên nhân thường gặp nhất gây tình trạng hạ đường huyết này là do thuốc. Insulin, sulfonylurea và rượu giải thích cho 70% các trường hợp. Hạ đường huyết cũng có thể là tình cờ do cố ý hoặc do dùng thuốc gian lận; Hạ đường huyết giả tạo (rởm) cũng cần được xem xét ở tất cả các bệnh nhân có tiền sử bị bệnh lý tâm thần, hoặc có đường tiếp cận với insulin hoặc thuốc hạ đường huyết (Ví dụ: nhân viên y tế, bạn bè hoặc người thân của bệnh nhân đái tháo đường). Mặc dù các thuốc hạ đường huyết được sử dụng trong điều trị bệnh đái tháo đường là các thuốc rất thường được quy kết gây tình trạng hạ đường huyết do thầy thuốc gây nên, một điều quan trọng cần ghi nhớ là nhiều loại thuốc khác – mà một số các thuốc này thường xuyên được sử dụng – cũng có thể làm hạ thấp nồng độ đường huyết. Được bao gồm trong bảng liệt kê các thuốc này là salicylat, quinin, quinolon, kháng sinh (đặc biệt là gatifloxacin), haloperidol, disopyramid, thuốc ức chế men chuyển angiotensin (ACE), thuốc chẹn beta giao cảm, pentamidin, trimethoprim-sulfamethoxazol và propoxyphen. uống rượu trong khi nhịn ăn kéo dài (ví dụ: trong cuộc chè chén say xỉn) có thể dẫn tới tình trạng hạ đường huyết do ức chế quá trình tân tạo glucose (gluconeogenesis).
Trong trường hợp bị bệnh lý nguy kịch như bệnh gan, bệnh thận giai đoạn cuối, bị đói ăn và tình trạng nhiễm khuẩn (sepsis), sử dụng glucose có thể vượt hơn sản xuất, vì vậy gây hạ đường huyết. Thiếu hụt các hormon chống hạ đường huyết (counter-regulatory hormone) (như gặp trong suy thượng thận, thiếu hụt hormon tăng trưởng) hiếm khi gây hạ đường huyết trừ khi có thiếu hụt nhiều hormon nói trên. Các bệnh lý ác tính không phải của tế bào đảo tụy, bao gồm u lympho, u tế bào gan, bệnh lơxêmi và u quái (teratome) cũng có thể gây hạ đường huyết do chế tiết yếu tố tăng trường giống insulin 2 (IGF-2), chất nàycó thể làm tăng sử dụng và ức chế sản xuất glucose.
Khi tình trạng hạ đường huyết được chẩn đoán, các thầy thuốc chuyên khoa nội tiết thường được mời hội chẩn để xác định xem là liệu bệnh nhân có khối u tế bào tiết insulin (insulinoma) hay không vì vậy là một tình trạng hiếm gặp song có nguy cơ đe dọa tính mạng bệnh nhân với đặc trưng là bài tiết insulin bị rối loạn điều hòa do u tế bào beta của tụy gây nên. Tần suất mắc u tế bào tiết insulin là 1 đến 2 trường hợp cho 1 triệu bệnh nhân-năm. Tuổi trung bình khi bệnh được biểu hiện là 47, với khoảng giới hạn đi từ 8 đến 82 tuổi. Tỷ lệ nữ/nam là 1,4/1. ở các bệnh nhân trẻ tuổi, u tế bào tiết insulin thường được kết hợp với u tân sinh nhiều tuyến nội tiếp typ 1 (MEN-1). Các u tế bào tiết insulin ác tính- chiếm 10% tất cả các u loại này- thường gặp hơn ở các bệnh nhân có tuổi. Các triệu chứng của u tế bào tiết insulin bao gồm các triệu chứng hạ đường huyết, u tế bào tiết insulin kết hợp với MEN có thể có nhiều ổ hoặc ác tính và có thể tiết các hormon khác như gastrin hoặc hormon hướng vỏ thượng thận (ACTH). Do các cơn hạ đường huyết thường xảy ra, các bệnh nhân này có xu hướng xuất hiện tình trạng hạ đường huyết không có dấu hiệu cảnh báo và làm chậm trễ chẩn đoán bệnh.
Hạ đường huyết phản ứng (sau bữa ăn)
Hạ đường huyết phản ứng (reactive hypoglycemia) theo định nghĩa xảy ra sau bữa ăn. Thày thuốc nội tiết thường được tham khảo ý kiến đối với bệnh nhân bị các triệu chứng run chân tay, mệt mỏi, lo lắng, choáng váng, giảm chức năng nhận thức và cảm giác đói cồn cào xảy ra khoảng 2 giờ sau khi ăn. Thường thì bằng chứng sinh hóa về hạ đường huyết không được thấy. Hầu hết các tình trạng hạ đường huyết “phản ứng” thường được chẩn đoán một cách không thỏa đáng dựa trên kết quả xét nghiệm nồng độ đường huyết thấp trong khi tiến hành làm nghiệm pháp gây tăng đường huyết đường uống (OGTT). ít nhất 10% đối tượng bình thường có nồng độ đường huyết < 2,8 mmol/L (<50mg/dL) trong khi tiến hành làm nghiệm pháp gây tăng đường huyết đường uống, và có thể có nồng độ glucose huyết tương thấp tới mức 1,7 mmol/L (30 mg/dL) mà không có triệu chứng. Vì vậy, nghiệm pháp gây tăng đường huyết đường uống (OGTT) không giúp ích cho việc chẩn đoán hạ đường huyết phản ứng. Khi nồng độ đường huyết thấp gây triệu chứng sau một bữa ăn hỗn hợp xảy ra ở bệnh nhân có tiền sử phẫu thuật dạ dày, tình trạng này được biết dưới tên hạ đường huyết do thức ăn (alimentary hypoglycemia). Tình trạng này đã được suy diễn là tháo rỗng dạ dày và hấp thu glucose nhanh dẫn tới nồng độ insulin tăng cao một cách bất tương xứng đối với nồng độ glucose máu thực có. Nếu hạ đường huyết phản ứng được quan sát ở bệnh nhân trong tình trạng sau phẫu thuật giảm béo, cần phải xem xét khả năng hạ đường huyết do tăng nồng độ insulin máu (hyperinsulinemic hypoglycemia) do cắt bỏ một phần tụy có thể giúp làm thuyên giảm các triệu chứng này. Các bệnh nhân này không thể xếp vào nhóm hạ đường huyết do căn nguyên tụy song không phải là u tế bào tiết insulin (non-insulinoma pancreatogenous hypoglycemia), do tình trạng này phù hợp với bằng chứng hóa sinh của tình trạng tăng nồng độ insulin máu không phù hợp, thường sau khi tiến hàng nghiệm pháp nhịn đói 72 giờ âm tính và có phì đại các tế bào beta đảo tụy khi đánh giá mô bệnh học. Mặc dù hạ đường huyết khi đói rất đặc trưng cho u tế bào tiết insulin, song tình trạng hạ đường huyết xảy ra trong bệnh cảnh sau ăn cũng có thể gặp. Một nguyên nhân hiếm gặp của hạ đường huyết là có mặt các tự kháng thể kháng insulin gây hạ đường huyết phản ứng hoặc tự kháng thể kháng thụ thể insulin gây hạ đường huyết lúc đói.
BIỂU HIỆN LÂM SÀNG
Chẩn đoán hạ đường huyết được khẳng định khi có tam chứng Whipple:
- Các triệu chứng của hạ đường huyết
- Nồng độ glucose huyết tương thấp
- Làm thuyên giảm triệu chứng khi nồng độ glucose máu tăng lên
Các triệu chứng thần kinh tự động (neurogenic symptoms) của hạ đường huyết do hoạt hóa hệ thần kinh giao cảm gây nên, và các triệu chứng thần kinh trung ương do hạ đường huyết (neuroglycopenic symptoms) là hậu quả của tình trạng cung cấp glucose cho não không thỏa đáng gây nên (Bảng 31-1).
Các triệu chứng thần kinh tự động và triệu chứng thần kinh trung ương do hạ đường huyết bắt đầu xảy ra ờ ngưỡng đường huyết 2,8-3,0mmol/L (50-55 mg/dL). Nồng độ glucose huyết tương vào khoảng 2,2-2,8 mmol/L (~ 40- 50 mg/dL) được kết hợp với các biến đổi hành vi rõ rệt, và nồng độ đường huyết ,7 mmol/L (30 mg/ dL) và thấp hơn có thể gây tình trạng hôn mê, co giật và tử vong, ở các đối tượng bị nhiều cơn hạ đường huyết tái phát, các ngưỡng nồng độ đường huyết này dịch chuyển sang nồng độ glucose huyết tương thấp hơn. Hiện tượng này được biết dưới tên tình trạng suy chức năng thần kinh tự động liên quan với hạ đường huyết (hypoglycemia-associated autonomic failure [HAAF]) và là một biến chứng thường gặp khi tiến hành kiểm soát chặt nồng độ đường huyết ở các bệnh nhân đái tháo đường. Trong hầu hết các trường hợp, tránh để xảy ra hạ đường huyết trong vòng 2-3 tuần có thể giúp tái hồi lại các triệu chứng báo động có hạ đường huyết, ở các bệnh có bệnh đái tháo đường được kiểm soát kém, điều hòa tăng nồng độ đường huyết và triệu chứng hạ đường huyết có thể xảy ra ở các nồng độ đường huyết cao hơn.
Bảng 31-1. Các triệu chứng của hạ đường huyết
| Triệu chứng thần kinh tự động (neurogenic) | Triệu chứng thần kinh trung ương do hạ đường huyết (neuroglycopenic) |
| Trống ngực | Lẩn lộn |
| Run rẩy | Mệt mỏi |
| Lo lắng | Co giật |
| Vã mồ hôi | Mất ý thức |
| Cảm giác đói cồn cào | Khiếm khuyết thần kinh khu trú |
| Dị cảm |
XỬ TRÍ HẠ ĐƯỜNG HUYẾT
Không có tiền sử dùng thuốc, bệnh lý nặng cần hồi sức, thiếu hụt hormon hoặc khối u không phải là tế bào bêta tụy, xử trí tình trạng hạ đường huyết tập trung giải quyết câu hỏi là liệu bệnh nhân có u tế bào tiết insulin hoặc các tình trạng bệnh lý có thể điều trị khỏi hoàn toàn bằng phẫu thuật hay không. Đầu tiên, cần phải xác định xem bệnh nhân thực sự có các cơn hạ đường huyết có triệu chứng và nồng độ glucose huyết tương được chứng minh là < 3 mmol/L (<54 mg/dL). Nếu tình trạng hạ đường huyết rõ rệt của bệnh nhân không gây triệu chứng, điều quan trọng là cần xem xét tình trạng giả hạ đường huyết do lấy mẫu, bảo quản không đúng hoặc sai sót trong phương pháp xét nghiệm gây nên. Định lượng nồng độ glucose huyết tương có thể giảm 0,6-1,1 mmol/L/giờ (10-20 mg/dL/giờ) sau khi lấy mẫu máu, vì vậy, điều quan trọng là cần tiến hành xét nghiệm nhanh mẫu máu sau khi lấy. Thêm vào đó, khi có nhiều tế bào máu lớn, như ở các bệnh nhân bị bệnh lơxêmi, có thể tiêu thụ glucose huyết tương, vì vậy làm hạ thấp giả tạo kết quả định lượng, ngay cả khi có dùng chất ức chế phân hủy đường trong ống nghiệm.
Khai thác bệnh sử chi tiết là điều cơ bản và cần bao gồm các vấn đề sau: hoàn cảnh xảy ra cơn hạ đường huyết và mối tương quan theo thời gian với các bữa ăn hoặc gắng sức, các triệu chứng kết hợp, thay đổi cân nặng, tái phát của cơn hạ đường huyết, tiền sử dùng thuốc gây nghiện/rượu, tiền sử dùng thuốc, tiền sử phẫu thuật dạ dày, tiền sử cá nhân hoặc gia đình đái tháo đường hoặc MEN 1 hoặc các tình trạng bệnh lý kết hợp với MEN 1, các tinh trạng bệnh nội khoa đi kèm và các triệu chứng thiếu hụt hormon khác.
Không có dấu hiệu thực thể nào đặc hiệu cho u tế bào tiết insulin (insulinoma). Các nguyên nhân gây hạ đường huyết khác có thể được bộc lộ nhờ khám thực thể toàn diện, bao gồm các dấu hiệu sử dụng rượu lâu ngày, thiếu hụt hormon khác, hoặc MEN 1. Đánh giá cận lâm sàng cần tập trung cung cấp bằng chứng về nồng độ insulin và C-peptid trong cơn hạ đường huyết có triệu chứng (nồng độ glucose huyết tương < 3 mmol/L [< 54 mg/dL]). Nếu nồng độ C-peptid thấp trong khi nồng độ insulin cao, bệnh căn được gợi ý là do sử dụng insulin ngoại sinh. Với nồng độ insulin cao và C-peptid cao, cần tiến hành sàng lọc đối với sulfonylurea và các chất gây tăng tiết insulin không phải sulfonylurea (repaglinid và nateglinid) để loại trừ việc sử dụng các thuốc này một cách vô tình hay vụng trộm.
Để gợi ý một cơn hạ đường huyết khi đánh giá sinh hóa, bệnh nhân có thể được hướng dẫn thực hiện nhịn đói dưới sự giám sát. Có thể cần cho bệnh nhân nhập viện để thực hiện nghiệm pháp cho nhịn đói có giám sát trong vòng 72 giờ. ở hầu hết các đối tượng khỏe mạnh, ngay cả sau 72 giờ cho nhịn đói, nồng độ glucose huyết tương vẫn cao hơn 2,8 mmol/L (> 50 mg/dL). Tuy nhiên, nồng độ đường huyết của một số phụ nữ khỏe mạnh có thể giảm thấp hơn mức trên song không có triệu chứng. Bệnh nhân có thể được yêu cầu vận động vừa phải để thúc đẩy một cơn hạ đường huyết. Nghiệm pháp nhịn đói được kết thúc và bệnh nhân được điều trị hạ đường huyết bằng truyền glucose tĩnh mạch một khi tình trạng hạ đường huyết có triệu chứng được xác nhận trên xét nghiệm hóa sinh và lấy được các mẫu máu thích hợp (các giá trị chẩn đoán là: nồng độ glucose < 3 mmol/L (< 54 mg/dL), insulin > 3ụU/mL, C-peptid > 0,2nmol/L, proinssulin > 5,0 pmol/L, β-hydroxybutyric < 2,7 mmol/L, và test sàng lọc tìm các chất gây tiết insulin âm tính. Nếu tam chứng Whipple đã được xác nhận trước đó, test nhịn đói để chẩn đoán có thể được kết luận khi có một kết quả nồng độ glucose huyết tương không có triệu chứng < 3 mmol/L (< 54 mg/dL). Bên cạnh đó, một khi có triệu chứng, bệnh nhân có thể được tiêm 1 mg glucagon tĩnh mạch và thay đổi trong nồng độ glucose máu >1,4 mmol/L (> 25 mg/dL) trong vòng 30 phút là phù hợp với chẩn đoán u tế bào tiết insulin.
Cần điều trị ngay tình trạng hạ đường huyết nặng bằng dextrose tĩnh mạch (liều bolus khởi đầu là 1 ống glucose 50 (25g glucose) sau đó truyền glucose để duy trì nồng độ đường huyết > 5,5 mmol/L [100 mg/dL]) hoặc 1 mg glucagon tiêm bắp hoặc dưới da (ở các bệnh nhân không có sẵn đường truyền tĩnh mạch). Các bệnh nhân còn tỉnh cũng có thể được cho dùng các carbohydrat hấp thu nhanh (nước quả ép, các viên glucose). Tuy nhiên, để dự phòng hạ đường huyết tái phát, bệnh căn nền gây hạ đường huyết phải được xử trí. Một khi chẩn đoán u tế bào tiết insulin được xác định bằng các xét nghiệm sinh hóa, định khu u thường được tiến hành trước hết bằng chụp cắt lớp vi tính nhiều đầu dò với lát cắt mỏng pha đôi và siêu âm nội soi (kết hợp giữa hai biện pháp kể trên đạt độ nhạy chẩn đoán tới gần 100%). Tiến hành làm siêu âm trong khi phẫu thuật có thể giúp định khu khối u chính xác, nhất là khi khối u khu trú ở vùng đầu của tụy – là phần dầy nhất của tụy. Điều trị được chọn là phẫu thuật cắt bỏ đối với u tế bào tiết insulin và thủ thuật này ngày càng được thực hiện nhiều hơn bằng kỹ thuật mổ nội soi.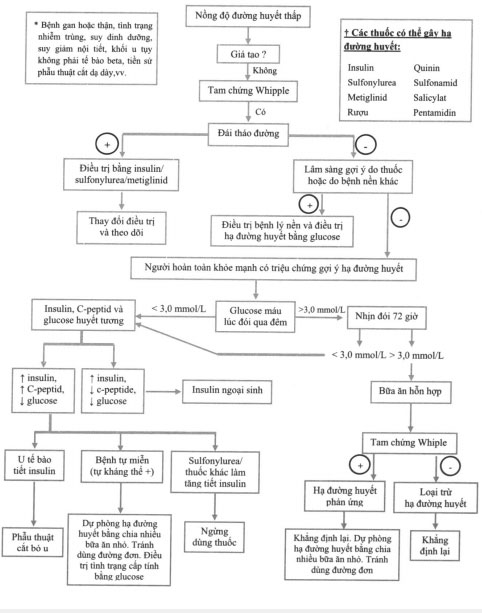
Hình 31-1. Phác đồ diễn tiến để chẩn đoán phân biệt và xử trí hạ đường huyết
Nguồn: Cryper PE. Glucose homeostasis and hypoglycemia. ln:Larsen PR và cs, William Textbook of Endocnnology, 10th ed. Philadenphia: WB Saunders; 2003 Đối với các u biểu mô tuyến có một nhân duy nhất, phẫu thuật có thể giúp điều trị tiệt căn. Các u tế bào tiết insulin có nhiều khối kết hợp với MEN 1 được điều trị bằng cắt bỏ tụy gần hoàn toàn (80%), mặc dù tỷ lệ tái phát vẫn là 21% sau 20 năm. Điều trị nội khoa bằng diazoxid (các tác dụng phụ đáng chú ý là phù và gây chứng rậm lông), verapamil, hoặc octreotid được dành cho các bệnh không phải là ứng viên để tiến hành phẫu thuật, các bệnh nhân có bệnh tái phát và từ chối mổ lại, hoặc các đối tượng có bệnh không thể phẫu thuật được. Cho các bữa ăn giàu hydratcarbon chia nhiều lần có thể giúp dự phòng xảy ra hạ đường huyết.
Vai trò quan trọng của các bác sỹ chuyên khoa nội tiết trong xử trí hạ đường huyết phản ứng là đảm bảo chắc chắn với bệnh nhân và bác sỹ điều trị không chuyên khoa là tình trạng này không phải là u tế bào tiết insulin có nguy cơ gây đe dọa tính mạch của bệnh nhân. Điều trị sẽ bao gồm cho bệnh nhân ăn thành nhiều bữa nhỏ và tránh dùng các loại đường đơn. Các thuốc chẹn beta giao cảm, thuốc kháng cholin và chất ức chế α-glucosidase của ruột cũng có thể có tác dụng điều trị nhất định.
Bệnh nhân cần được hướng dẫn về các triệu chứng hạ đường huyết và các biện pháp điều trị thích hợp (kể cả khi nào cần tới sự trợ giúp y tế), và các bệnh nhân đái tháo đường nên được cho đeo vòng cổ tay cảnh báo tính trạng bệnh của họ và có sẵn glucagon trong bộ cấp cứu mang theo người.
Một phác đồ tiếp cận để chẩn đoán phân biệt và xử trí các tình trạng hạ đường được trình bày trong Hình 31-1.
NHỮNG ĐIỂM QUAN TRỌNG CẦN GHI NHỚ
Cần loại trừ tình trạng hạ đường huyết giả tạo do sai sót trong quá trình lấy máu, bảo quản hoặc sai sót trong kỹ thuật xét nghiệm.
Chẩn đoán xác định bằng tam chứng
Người khỏe mạnh có thể có nồng độ glucose trong huyết tương thấp.
Nguyên nhân thường gặp nhất gây hạ đường huyết là do thuốc (đặc biệt là insulin, sulfonylurea và rượu).
Cần lấy một mẫu bệnh phẩm máu để tiến hành xét nghiệm hóa sinh giúp chấn đoán trong khi có cơn hạ đường huyết, và sau đó tiến hành điều trị ngay lập tức.
Điều trị được chọn đối với u tế bào tiết insulin là phẫu thuật cắt bỏ khối u.
Nghiệm pháp gây tăng đường huyết bằng glucose theo đường uống không giúp ích cho chẩn đoán hạ đường huyết phản ứng.


