I. ĐẠI CƯƠNG
U tuyến yên chiếm khoảng 10% các khối u trong não, khối u có thể lành hoặc ác tính, tiết hoặc không tiết hormon. Tuỳ theo kích thước khối u mà phân loại u nhỏ (đường kính < 10mm), hoặc u lớn (≥ 10mm). Khối u tiên phát thường gặp nhất là u tuyến tuyến yên (pituitary adenoma), thường lành tính, phát sinh từ tế bào thuỳ trước tuyến yên, có thể chia ra như sau:
- U tiết hormon tăng trưởng GH, lâm sàng biểu hiện bằng hai bệnh: to đầu chi (acromegaly) và bệnh khổng lồ (gigantism), chiếm tỷ lệ khoảng 15% các khối u tuyến yên.
- U tiết prolactin chiếm khoảng 25% khối u tuyến yên có triệu chứng.
- U tiết TSH, chiếm khoảng 1% các khối u tuyến yên, có thể có hoặc không có triệu chứng cường giáp.
- U tiết ACTH, chiếm khoảng 15% các khối u tuyến yên, lâm sàng là Bệnh Cushing hoặc Hội chứng Nelson (sau cắt cả hai bên tuyến thượng thận).
- U tiết hormon sinh dục, chiếm khoảng 10% các khối u tuyến yên, làm tăng tiết FSH, và ít gặp hơn là LH.
- U tiết nhiều hormon, chiếm khoảng 15% các khối u tuyến yên, ngoài tăng GH và prolactin, thường phối hợp với bệnh acromegaly và cường giáp.
- U tế bào không tiết hormon, chiếm khoảng 20% các khối u tuyến yên, không có dấu ấn về tổ chức học, miễn dịch, hoặc trên kính hiển vi điện tử về tiết hormon
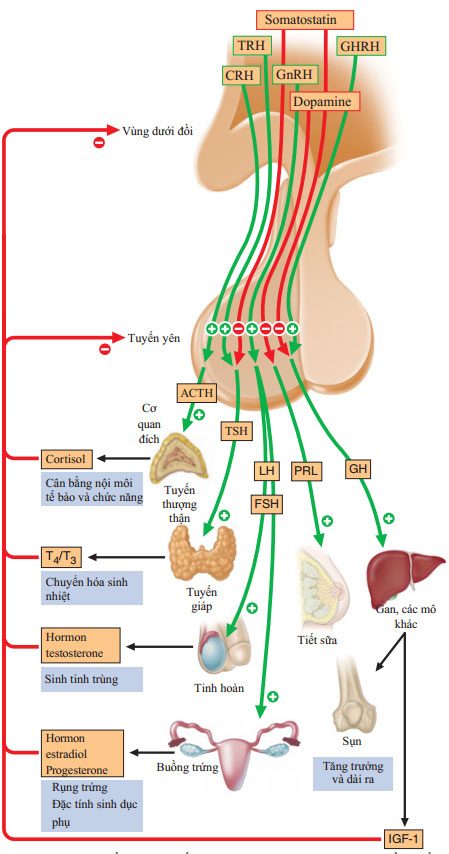
Sơ đồ trục tuyến yên. Hormon vùng dưới đồi điều tiết hormone thùy trước tuyến yên, rồi đến các tuyến đích. Hormon tuyến đích ngoại vi feedback điều hòa hormon vùng dưới đồi và tuyến yên. GHRH, hormon giải phóng hormon tăng trưởng; SRIF, somatostatin, yếu tố ức chế giải phóng somatotropin; TRH, hormon giải phóng thyrotropin; các chữ viết tắt khác
II. NGUYÊN NHÂN
Các khối u tuyến yên phát sinh là do:
- Tăng sinh một dòng tế bào tuyến yên.
- Đột biến các gen gây ung thư hoặc các gen kìm hãm sinh u, hầu hết là ác tính, nhưng ít gặp.
- Một số đột biến khác liên quan với u tuyến tuyến yên (pituitary adenomas) như hoạt hóa đột biến gen, gặp 40% các u tuyến tiết GH, đột biến điểm gen tiểu đơn vị alpha của protein G làm tăng AMP vòng, do vậy tăng tiết GH và tăng sinh tế bào, đột biến gen H-ras đã xác định được trong các ung thư tuyến yên do di căn. Gen biến đổi khối u tuyến yên gặp rất nhiều trong hầu hết các typ khối u tuyến yên, đặc biệt u tiết prolactin.
- Ngoài ra, các đột biến tự thân, các yếu tố của vùng dưới đồi có thể kích thích và duy trì sự phát triển các tế bào u tuyến đã bị biến đổi. Đang có những ý kiến về hệ thống các yếu tố phát triển nguyên bào sợi, rối loạn điều hòa các protein kiểm soát chu chuyển tế bào, và mất mạng lưới reticulin có vai trò quan trọng trong hình thành khối u tuyến yên.
III. CHẨN ĐOÁN
1. Lâm sàng
Gồm những triệu chứng do khối u tiết quá nhiều hormon, hoặc triệu chứng do khối u chèn ép. Hầu hết u tuyến yên là khối u lành tính, nhưng cũng có thể xâm lấn tại chỗ vào tổ chức xung quanh, có hoặc không tiết hormon, tiên lượng tương đối tốt. Ngược lại, các khối u cạnh hố yên thường ác tính, xâm lấn, tiên lượng xấu hơn.
- Khối u tiết hormon
- Triệu chứng do khối u chèn ép tổ chức xung quanh:
- Đau đầu: thường gặp, không tương ứng với kích thước khối
- Chèn ép về phía trên và chèn lên giao thoa thị giác, có thể gây bán manh thái dương hai bên, mù màu đỏ, có nhiều điểm tối, mù hoàn toàn.
- Xâm lấn sang bên có thể chạm đến xoang bướm làm tổn thương các dây thần kinh sọ não III, IV, VI, V1 gây song thị, sụp mi, liệt cơ mắt, và một số thần kinh mặt.
- Cơn động kinh, rối loạn bản thể, mất khứu giác có thể có nếu các thuỳ não thái dương và trán bị xâm lấn do phát triển của khối cạnh hố yên.
- Nôn tái phát có hoặc không có tổn thương ống ngoại tháp hoặc ống tháp.
- Sinh dục-nội tiết: có thể dậy thì sớm ở trẻ nhỏ, suy sinh dục ở người lớn.
- Ngoàira có thể bị đái tháo nhạt hoàn toàn hoặc không hoàn toàn, đặc biệt vì rối loạn cơ chế khát, hội chứng tiết không thích hợp ADH, rối loạn giấc ngủ, rối loạn nhiệt độ, rối loạn sự ngon miệng (béo phì, ăn nhiều, hoặc chán ăn, mất cảm giác khát hoặc cuồng uống đều có thể gặp trên lâm sàng).
- Triệu chứng do tăng tiết hormon:
- U tiết prolactin (prolactinomas): tăng nồng độ prolactin máu làm mất kinh nguyệt và chảy sữa ở phụ nữ, giảm libido và rối loạn cương ở nam giới. Khối u kích thước lớn có triệu chứng do chèn ép thần kinh thị giác, thần kinh sọ não và suy chức năng thùy trước tuyến yên.
- U tiết hormone tăng trưởng: Tùy thời gian xuất hiện bệnh trước hay sau tuổi trưởng thành mà sinh bệnh to đầu chi (acromegaly) hay bệnh khổng lồ (gigantism) (xem bài tương ứng).
- U tiết ACTH: xem “Bệnh Cushing”.
- U tiết TSH: biểu hiện cường chức năng tuyến giáp (hồi hộp, đánh trống ngực, rối loạn nhịp, sút cân, run .) và bướu cổ to. Khối u thường lớn, trên 60% có xâm lấn tại chỗ gây các triệu chứng chèn ép về thị giác, thần kinh sọ não.
- U tuyến yên tiết gonadotropin: thường có kích thước lớn. Người bệnh thường có rối loạn về nhìn, các triệu chứng suy chức năng tuyến yên, nhức đầu. Một số khối u tăng tiết FSH, LH hoặc tiểu đơn vị alpha, người bệnh có triệu chứng suy sinh dục do giảm điều hòa chức năng tuyến sinh dục.
- Suy chức năng tuyến yên (hypopituitarism): xem bài “Suy tuyến yên”.
Suy tuyến yên bẩm sinh hay bệnh xuất hiện lúc nhỏ sẽ gây những rối loạn nặng về tuyến giáp, sinh dục, thượng thận, sự phát triển và cân bằng nước.
Giảm tiết ACTH gây hạ huyết áp, sốc, hạ đường huyết, buồn nôn, mệt lả, hạ Na+ máu. Cần định lượng cortisol và ACTH trước khi chỉ định glucocorticoid. Cần làm nghiệm pháp kích thích bằng Cosyntropin một vài tuần sau khi xuất hiện triệu chứng giảm nồng độ ACTH máu (xem thêm bài Suy thượng thận).
Người bệnh thường có triệu chứng suy giáp trên lâm sàng; tuy nhiên, ngay cả khi không có triệu chứng, cần định lượng FT4 để đánh giá tình trạng bệnh.
Rối loạn chức năng sinh dục: phụ nữ thường có rối loạn kinh nguyệt hoặc mất kinh, nồng độ LH hoặc FSH không tăng; nam giới có triệu chứng rối loạn sinh dục và giảm testosterone. Điều trị thay thế hormon sinh dục rất quan trọng để đề phòng loãng xương. Thiếu GH thường xẩy ra khi thiếu ≥ 2 hormon.
- Một số u tuyến yên không tiết hormon
- Nang hố yên/ nang cạnh hố yên (Sella/parasella cysts):
- Thường gặp nhất là các u sọ hầu (craniopharyngiomas), là những nang bị vôi hóa, các khối u trên hố yên phát sinh từ những phần sót lại của tế bào có vẩy trong bào thai của khe Rathke (Rathke′s cleft).
- Thường xuất hiện vào hai đỉnh tuổi: trẻ em từ 5-10 tuổi, và cuối tuổi trung niên. Thường gặp ở nữ, hầu hết các nang là những khối ở trong hoặc trên hố yên đã bị vôi hóa.
- Trẻ thường kêu nhức đầu, nôn, hẹp thị trường và không phát triển.
- Người lớn có thể có bán manh hai thái dương (bitemporal hemianopsia), các triệu chứng bất thường thần kinh sọ não (thần kinh III, IV, VI và V1), giảm tiết các hormon thùy trước tuyến yên và bệnh đái tháo nhạt.
- Các nang khe Rathke (Rathke′s cleft cyts) thường lành tính, tổn thương không bị vôi hóa, giống u tuyến nội tiết không hoạt động hoặc u sọ hầu. Các nang này có tỷ lệ tái phát thấp sau phẫu thuật cắt bỏ.
- U nguyên sống (Chordomas):
- Là những khối u ít gặp, phát sinh từ phần còn lại của nguyên sống (notochordal remnant) trong mặt dốc (clivus). Các u này thường gây phá hủy xương cùng với viêm tại chỗ, hay tái phát.
- Nam giới thường gặp hơn, ở độ tuổi từ 30-50.
- Hay gặp triệu chứng bệnh lý thần kinh sọ não và song thị. Rối loạn chức năng nội tiết không thường xuyên, khối u bị vôi hóa chỉ gặp ở 50% trường hợp.
- U tế bào mầm (Germinomas):
- Phát sinh trong tuyến yên/trên tuyến yên, bao gồm vùng dưới đồi, giao thoa thần kinh thị giác và vùng tuyến tùng.
- Người bệnh có triệu chứng suy hoặc cường chức năng tuyến yên; dậy thì sớm, đái tháo nhạt, rối loạn thị trường và các triệu chứng tăng áp lực sọ não.
- Khối u di căn vào hệ thống thần kinh trung ương khoảng 10% trường hợp.
- U dạng bì (Dermoid tumors):
Khối u ít phát triển ở trẻ em, gây viêm màng não tái phát do sự thoát ra các thành phần của khối u.
- Di căn đến tuyến yên:
- Các di căn ung thư đến tuyến yên thường gặp nhất ở người già, thường phát sinh từ ung thư vú ở phụ nữ và ung thư phổi.
Ung thư tiên phát ở các vị trí khác di căn đến tuyến yên như ung thư ống tiêu hóa, thận, tuyến tiền liệt và da.
- Triệuchứng thường gặp: Rối loạn chức năng thùy trước tuyến yên, rối loạn thị trường, đái tháo nhạt, liệt các dây thần kinh sọ não. Khối u to lên nhanh càng chứng tỏ khối u do di căn.
- Phình mạch (aneurysms):
Các phình mạch có thể phát sinh từ xoang hang, hoặc từ các động mạch cảnh trong trên hoặc dưới chêm, mạch phình có thể tỳ đè vào thần kinh mắt và giao thị gây hẹp thị trường thái dương, liệt nhãn cầu, đau đầu nhiều, đau trên ổ mắt. Phình mạch có thể phát triển vào trong hố yên chèn ép trực tiếp vào tuyến yên làm suy chức năng tuyến yên và tăng tiết prolactin. U phình mạch có thể xác định bằng MRI hoặc chụp mạch bằng cộng hưởng từ – MRA (MR angiography) rất cần thiết để quyết định sinh thiết qua xương bướm.
- Các u hạt tuyến yên:
- Viêm màng não do lao có thể xẩy ra ngay tại hố yên hoặc cạnh hố yên. Các u lao có thể có trong hố yên hoặc trên hố yên, kết hợp với các triệu chứng suy chức năng tuyến yên, rối loạn thị trường và đái tháo nhạt.
- Bệnh sacoid (Sarcoidosis) vùng dưới đồi – tuyến yên, hầu hết người bệnh có những triệu chứng của hệ thần kinh trung ương và có thể là nguyên nhân làm suy chức năng thùy trước tuyến yên có hoặc không có triệu chứng khối u trong hố yên. Sarcoidosis rất hay gặp ở vùng dưới đồi, thùy sau tuyến yên và thần kinh sọ não. Rối loạn nội tiết thường gặp nhất là suy chức năng sinh dục do thiểu tiết hormon sinh dục (gonadotropic hypogonadism), tăng tiết prolactin vừa phải, và đái tháo nhạt.
- U hạt tế bào khổng lồ (Giant cell granuloma – Granulomatous hypophysitis) là u hạt tế bào khổng lồ không bã đậu hóa, hiếm gặp, chiếm chỗ một phần hoặc toàn bộ tuyến yên và không có tổn thương các cơ quan khác, thường gặp nhất ở phụ nữ tuổi trung niên và lớn tuổi.
Nguyên nhân chưa rõ, triệu chứng lâm sàng thường gặp là suy chức năng thùy trước tuyến yên và tăng prolactin máu.
- Histiocytosis X (HX): Có thể là bệnh u hạt tế bào ái toan một ổ hoặc nhiều ổ hoặc thể ác tính hơn – bệnh Letterer- HX thường gặp trong vùng dưới đồi, một nửa người bệnh có đái tháo nhạt. Trẻ em có thể chậm phát triển, suy giảm hormon thùy trước tuyến yên. Bệnh HX gồm có ba triệu chứng: đái tháo nhạt, lồi mắt và tiêu hủy xương.
- Viêm tuyến yên tế bào lympho (lymphocytic hypophysitis), gặp chủ yếu ở nữ, 60-70% xẩy ra vào giai đoạn cuối thai kỳ hoặc sau đẻ. Các bệnh tự miễn khác (viêm tuyến giáp tự miễn) gặp khoảng 20-25%, khối u trong/ trên tuyến yên có thể to, suy chức năng thùy trước tuyến yên, đái tháo nhạt, và/hoặc rối loạn thị trường (50-70%).
Sự phục hồi chức năng tuyến yên có thể tự phát hoặc bằng corticosteroid và điều trị thay thế các hormon khác. Chẩn đoán bằng tổ chức học, hoặc khi phẫu thuật khối u. Phẫu thuật cần thiết nếu có các triệu chứng về rối loạn thị trường hoặc triệu chứng chèn ép ngày càng tăng.
- Áp xe tuyến yên: Hiếm gặp, xảy ra do nhiễm khuẩn, thâm nhiễm trực tiếp các cơ quan phụ cận trong xoang bướm, và nhiễm khuẩn hệ thần kinh trung ương khác. Người bệnh có triệu chứng rối loạn về thị giác, suy chức năng tuyến yên, đái tháo nhạt (50%). Chụp MRI để phát hiện.
- Chảy máu và nhồi máu trong tuyến yên: Chảy máu và nhồi máu trong tuyến yên là do tổn thương do thiếu máu hệ thống của tuyến yên, trên lâm sàng suy chức năng tuyến yên khi 75% tuyến đã bị tổn thương. Tổn thương chỉ giới hạn đến thùy trước, chức năng thùy sau còn nguyên vẹn. Hội chứng Sheehan xảy ra sau chảy máu nặng sau đẻ, hội chứng ít gặp.
- Ung thư tuyến yên (Pituitary carcinomas): Hiếm gặp, có thể tiết các hormon như GH, ACTH hoặc prolactin, hoặc cũng có thể khối u không có hoạt động chức năng. Chẩn đoán chỉ xác định được khi đã có di căn.
- Tăng sản tuyến yên (Pituitary hyperplasia): To tuyến yên toàn bộ, tăng sản tế bào tiết TSH do suy tuyến giáp tiên phát kéo dài; Tăng sản tế bào tiết hormon sinh dục khi suy sinh dục tiên phát kéo dài. Tăng sản tế bào tiết sữa trong thời kỳ có thai.
- U lympho hệ thống thần kinh trung ương tiên phát (Primary central nevous system lymphoma), tổn thương có thể khu trú ở tuyến yên, vùng dưới đồi gây nên những triệu chứng thần kinh, đôi khi kết hợp với suy giảm hormon tuyến yên thùy trước và / hoặc thùy sau.
- Đột quỵ (ngập máu) tuyến yên (Pituitary apoplexy):
- Là một cấp cứu nội tiết, do chảy máu tự phát trong khối u tuyến yên hoặc sau chấn thương đầu.
- Bệnh tiến triển sau 1-2 ngày với triệu chứng đau đầu dữ dội, cứng gáy, tổn thương thần kinh sọ não ngày càng nặng, trụy tim mạch, thay đổi ý thức, rối loạn thị trường.
- Suy chức năng tuyến thượng thận cấp hay gặp.
- Chụp tuyến yên phát hiện chảy máu trong khối u và lệch cuống tuyến yên.
- Phần lớn người bệnh phục hồi một cách tự phát, nhưng kinh nghiệm cho thấy về sau sẽ suy chức năng tuyến yên. Liệt cơ mắt (ophthalmoplegia) có thể hết đi một cách tự phát, nhưng khi có dấu hiệu giảm thị trường, những biến đổi về ý thức, cần chỉ định phẫu thuật qua xương bướm để giải phóng chèn ép.
2. Cận lâm sàng
- Các xét nghiệm để sàng lọc u tuyến yên
Tùy thuộc vào triệu chứng lâm sàng mà chỉ định định lượng các hormon tương ứng để xác định chẩn đoán và theo dõi kết quả điều trị (xem thêm các bài tương ứng).
- Nghiên cứu hình ảnh
Khối u tuyến yên được chẩn đoán tốt nhất bằng MRI hoặc chụp cắt lớp vi tính tập trung vào tuyến yên.
IV . ĐIỀU TRỊ VÀ THEO DÕI
1. Các khối u tuyến yên không tiết hormon
Chụp cộng hưởng từ hạt nhân (MRI) để chẩn đoán và theo dõi. MRI có thể hai năm làm lại một lần, nếu như không có dấu hiệu phát triển của tổn thương.
Phẫu thuật chỉ định khi khối u lớn có xu hướng ngày càng phát triển.
Nếu tổn thương không có triệu chứng, MRI cần làm lại sau 6 tháng đến 1 năm, sau đó hàng năm. Phẫu thuật có thể trì hoãn, trừ khi có dấu hiệu khối u phát triển.
Nếu có triệu chứng chèn ép vào giao thoa thị giác, xâm lấn vào xoang hang, hoặc suy chức năng tuyến yên, phẫu thuật sẽ được tiến hành và cân nhắc điều trị bằng tia xạ (đặc biệt dao gamma, điều trị bằng chiếu tia từ ngoài). 10% các khối u đáp ứng với bromocriptine giảm kích thước khối
2. Các khối u tuyến yên tiết hormon
- Các khối u tiết prolactin
Điều trị bằng thuốc đối kháng thụ thể dopamin.
- U tiết GH – Acromegaly
Phẫu thuật qua xương bướm là phương pháp được chọn, 70% người bệnh có nồng độ GH đạt < 5ng/mL và nồng độ IGF bình thường, nhưng tái phát 5-10%. Sau khi điều trị bằng tia xạ truyền thống, 40% người bệnh đạt được nồng độ GH < 5ng/mL sau 5 năm, và 60-70% sau 10 năm .
- Bệnh Cushing
Phẫu thuật qua xương bướm áp dụng cho 80-90% người bệnh. Tỷ lệ tái phát 5- 10%, trục dưới đồi – tuyến yên – thượng thận có thể bị ức chế tới 1 năm. Điều trị bằng tia được chỉ định cho các người bệnh không điều trị bằng phẫu thuật, những người bệnh cắt bỏ thượng thận hai bên hoặc bị hội chứng Nelson. 61% người bệnh giảm bệnh được 12 tháng, 70% được 24 tháng.
U tiết TSH
Phẫu thuật qua xương bướm, nhưng ít hiệu quả. Hầu hết người bệnh đáp ứng tốt với octreotide acetate (sandostatin) làm nhỏ khối u. Điều trị bằng tia tùy thuộc khi không phẫu thuật được. Điều trị bằng các thuốc cường giáp như điều trị các trường hợp cường giáp khác.


