ĐẠI CƯƠNG
Giải phẫu chức năng
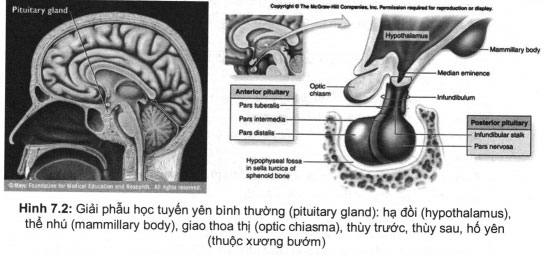
Tuyến yên là một tuyến nội tiết nằm ở nền sọ, ở trong hố yên, giữa tầng sọ trước và tầng sọ giữa. Tuyến yên gồm 2 thùy: thuỳ trước chiếm 3/4 trọng lượng tuyến, thuỳ sau còn gọi là thùy thần kinh. Tuyến yên liên quan mật thiết với vùng dưới đồi và 2 cấu trúc này có ảnh hưởng qua lại, vì vậy, có thể xem tuyến yên và vùng dưới đồi như một cấu trúc thống nhất.
Đây là khâu trung gian giữa hệ thần kinh và hệ nội tiết.
Điều hoà chức năng tiết của tuyến yên là 2 hormon do vùng dưới đồi tiết ra gồm: hormon giải phóng (RH – releasing hormon) và hormon ức chế (IH – inhibiting hormon).
Tuyến yên là một tuyến nội tiết có kích thước bằng hạt đậu khu trú ở đáy não, giúp điều hòa sự bài tiết các hormon từ những tuyến nội tiết khác nhau như tuyến giáp và các tuyến thượng thận. Tuyến yên còn phóng thích những hormon gây ảnh hưởng trực tiếp lên các mô của cơ thể như xương và tuyến tiết sữa, những hormon này bao gồm:
- Hormon kích thích vỏ thượng thận (adrenocorticotropic hormon = ACTH).
- Hormon tăng trưởng (growth hormone = GH).
- Hormon tăng tiết sữa
- Hormon kích thích tuyến giáp (thyroid – stimulating hormon = TSH).
Tuyến yên nằm ờ ngay dưới và phía sau giao thoa thị giác, được ngăn cách với xoang tĩnh mạch hang bởi màng cứng. Tuyến yên có mối quan hệ chặt chẽ về giải phẫu với giao thoa thị giác, nằm sát mặt dưới thùy trán, mặt trong của hai thuỳ thái dương, do đó, khi u tuyến yên đạt kích thước nhất định thì triệu chứng đầu tiên là rối loạn thị trường. Ngay dưới hố yên là xoang bướm, thành dưới và trên của xoang rất mỏng.
Các thùy
Thùy trước tuyến yên (anterior pituitary)
Thuỳ trước hoàn toàn không có liên hệ với não bằng các nẹuron. Vùng dưới đồi chi phối thuỳ trước nhờ các nội tiết tố vận chuyển bằng các tĩnh mạch gắn chặt vào cuống tuyến yên. Các động mạch tuyến yên tách từ động mạch cảnh trong, phía trên hoặc ngay bên trong xoang tĩnh mạch hang cung cấp máu cho tuyến yên.
Hormon thuỳ trước tuyến yên là các protein và glycoprotein có trọng lượng phân tử cao.
Những hội chứng lâm sàng chính của thùy trước tuyến yên.
| Hormon | Tăng tiết | Giảm tiết |
| GH | < 25 tuổi: bệnh khổng lồ > 25 tuổi: bệnh to đầu chi | Lùn tuyến yên |
| ACTH | Bệnh Cushing | Suy chức năng thượng thận |
| TSH | Bướu cổ | Suy chức năng tuyến giáp |
| FSH và LH | Dậy thì sớm | Suy chức năng sinh dục |
| Prolactin | Chảy sữa | Không tiết sữa |
| MSH | Xạm da | |
| Nguyên nhân | – u cường sản tế bào tiết
– Tổn thương vùng dưới đồi – Không rõ nguyên nhân |
– Phẫu thuật cắt bỏ tuyến yên
– Giảm tiết hormon dưới đồi – Không rõ nguyên nhân – Giảm chức năng tuyến yên – Thâm nhiễm tế bào và hoại tử tuyến yên sau đẻ |
Thùy sau tuyến yên (posterior pituitary)
Cấu tạo
+ Thùy sau tuyến yên còn gọi là thùy thần kinh – neurohypophysis. Đây là phần kéo dài của hệ thần kinh, bao gồm:
Các tế bào thần kinh của nhân trên thị và cạnh thất vùng dưới đồi, từ đây các sợi thần kinh đi xuống để tạo thành bó dưới đồi thị – tuyến yên.
Tổ chức thần kinh vùng lồi giữa cuống và thùy sau của tuyến yên, củ xám và phần phễu cũng ghép vào thùy sau của tuyến yên.
Hormon thùy sau tuyến yên do nhân trên thị và cạnh thất vùng dưới đồi tiết ra, được vận chuyển xuống thùy sau để dự trữ tại đó, từ đây hormon được giải phóng vào máu theo nhu cầu của cơ thể.
Các hormon thùy sau tuyến yên
- Arginin varopressin (AVP) hay còn gọi là antidiuretic hormon (ADH):
+ Tác dụng của ADH: ADH tác dụng tại ống thận, tăng tính thấm của các chất nằm xen giữa các tế bào đối với nước, kích thích tiết ra hyaluronidase có tác dụng phá trùng hợp các mucopolysacharid làm tính thấm màng ống thận tăng lên.
+ Nồng độ bình thường của ADH là: 1,4 – 5,6pmol/l (1,5 – 6ng/l).
+ Yếu tố điều hoà tiết ADH:
Áp lực thẩm thấu và thể tích huyết tương: kích thích tiết ADH làm tăng áp lực thẩm thấu, giảm thể tích huyết tương, ức chế tiết ADH làm giảm áp lực thẩm thấu, tăng thể tích huyết tương.
Thụ cảm thể nhận cảm áp lực tại động mạch cảnh và động mạch chủ, kích thích các thụ cảm thể này sẽ tăng nồng độ ADH.
Điều hoà nồng độ ADH thông qua cơ chế thần kinh và các chất kích thích tiết ADH: acetylcholin, angiotensin II, histamin, bradykinin, neuropeptid. Các chất có thể kích thích hoặc ức chế tiết ADH: norepinephrin, prostaglandin,
Tuổi liên quan tới quá trình tiết ADH: tuổi càng cao (>70 tuổi) càng giảm tiết ADH gây tăng giữ nước.
Ảnh hưởng của một số loại thuốc: nicotin, morphin, vincristin, vinblastin, cyclophosphamid, clofibrat, chlopropamid kích thích tiết ADH. Các thuốc và chất cortisol, yếu tố lợi tiểu natri tâm nhĩ (FAN), chlorpromazin, reserpin, phenytoin ức chế tiết ADH.
Oxytocin: có tác dụng kích thích co cơ tử cung lúc đẻ và tiết sữa. Nồng độ bình thường: 1 – 4pmol/l.
BIỂU HIỆN LÂM SÀNG BỆNH LÝ VÙNG TUYẾN YÊN
Bệnh lý vùng tuyến yên có tỷ lệ bệnh nhân là nữ rất cao (chiếm 80%). Các triệu chứng phong phú, thay đổi tùy theo tuổi của bệnh nhân.
Lâm sàng bao gồm 2 nhóm triệu chứng:
- Triệu chứng thần kinh: dọ hiệu ứng chèn ép và/hoặc xâm lấn của tổ chức u và làm rối loạn chức năng các cấu trúc thần kinh kế cận.
- Triệu chứng nội tiết do tác động của u lên tuyến yên.
Triệu chứng thần kinh
Nếu u nhỏ: có thể không có hoặc chỉ là các biểu hiện kín đáo trong thời gian dài.
Nếu u lớn: gây xâm lấn có thể xuất hiện các triệu chứng thần kinh hoặc mắt (40% trong số bệnh nhân nữ và 70% các bệnh nhân nam). Triệu chứng sớm nhất là khuyết thị trường phía thái dương hai bên. Nếu chèn ép nặng hơn sẽ khuyết thêm 1/4 thị trường dưới trong, u lớn có thể chèn ép thuỳ trán và vùng dưới đồi gây nên rối loạn tâm lý, hành vi, nhân cách. Vùng dưới đồi bị tổn thương có thể rối loạn tri giác, trí nhớ, ăn uống quá nhiều hoặc ngược lại.
U lớn hơn có thể chèn ép lỗ Monro hay não thất 3 và gâỵ ứ dịch não thất, u có thể xâm lấn vào xoang tĩnh mạch hang và gây cương tụ hệ tĩnh mạch hốc mắt, tổn thương các dây thần kinh trong xoang.
Nếu khối u phát triển ra phía ngoài chèn ép thuỳ thái dương có thể gây các cơn động kinh thái dương.
Trong u tuyến yên có thể có chảy máu đột ngột. Biểu hiện lâm sàng nhức đầu đột ngột, mất tri giác tạm thời, nôn mửa, cứng gáy, có trường hợp sốt; thị trường bị rối loạn, nặng nhất là mù hoàn toàn, nhưng đa số là giảm thị lực và khuyết thị trường.
Những lần chảy máu trong u có nguy cơ suy tuyến thượng thận đột ngột do phần tuyến yên lành còn lại và cuống tuyến yên có thể bị u chèn ép.
Triệu chứng nội tiết
Suy tuyến yên
Tùy thuộc vào vị trí bị tổn thương suy tuyến yên, cÓ thể chia làm 2 loại:
- Suy tuyến yên có nguồn gốc tổn thương tại tuyến yên: khi tổn thương bệnh nằm trong hố yên, những triệu chứng rối loạn về não phần lớn không có. Tổn thương thùy trước tuyến yên có thể do adenoma tuyến yên (có hoặc không có nhồi máu), phẫu thuật hoặc chiêu xạ tuyên yên, chấn thương sọ não kín hoặc nhồi máu sau đẻ. Nhồi máu tuyến yên sạu đẻ xảy ra do chảy máu dẫn đến hạ huyết áp hệ thống, co mạch gây phá hủy tuyến yên. Tuyn yên phì đại ờ phụ nữ có thai cũng gây thiếu máu cục bộ. Tất cả những tổn thương trên đây đều dẫn đến một hậu quả chung là giảm hoặc ngừng tiết một hoặc nhiều hormon tuyến yên.
- Suy tuyến yên có nguồn gốc do thần kinh – dưới đồi: khi có nguyên nhân gây tổn thương vùng dươi đoi như u màng não, u sọ hầu, phình mạch… làm tổn thương đường liên hệ thần kinh và mạch máu giữa vùng dưới đồi, thoái hoá các nhân trong vùng dưới đồi, làm giảm tiết các hormon giải phóng và như vậy cũng sẽ gây giảm hoặc ngừng tiết các hormon của tuyến yên. Suy tuyến yên do thiếu hụt các hormon dưới đồi ngoài các triệu chứng gây ra do thiếụ hụt các hormon tuyến yên còn kết hợp với các triệu chứng tổn thương riêng của vùng dưới đồi do bệnh lý các trung tâm điều tiết tại đó. Có thể có tăng tiết một hormon nào đó trong trường hợp thiếu hụt hormon (trong điều kiện sinh lý bình thường) ức chế tiết hormon đó. Ví dụ: thiếu yếu tố ức chế tiết prolactin (prolactin inhibiting factor = PIF) do vùng dưới đồi trong trường hợp bình thường sẽ gây ra tăng yếu tố giải phóng prolactin (prolactin releasing factor = PRF).
Khởi đầu của bệnh không rõ rệt và tiến triển từ từ thường khó phát hiện và dễ bị bỏ qua, song có một số nguyên nhân có thể gây khởi phát và diễn biến bệnh cấp tính.
- Biểu hiện lâm sàng của bệnh tùy thuộc vào sự thiếu hụt và mức độ thiếu hụt của một hay nhiều hormon tuyến yên. Tuy vậy, ở đa số bệnh nhân có một số triệu chứng lâm sàng chung thường gặp sau:
+ Triệu chứng: mệt mỏi, ăn kém ngon miệng, co cứng bụng, nôn, hoa mắt, chỏng mặt khi đứng; giảm khả năng hoạt động tình dục.
+ Các dấu hiệu khác: da xanh tái, rụng lông nách và tóc, nhiều vết nhăn ở da, rụng lông mày, sút cân, hạ huyết áp tư thế đứng, nhịp tim chậm, mất kinh, vô sinh, teo tinh hoàn.
+ Xét nghiệm: thiếu máu mức độ nhẹ, hạ đường huyết, hạ natri huyết, điện tim có điện thế thấp.
+ Biểu hiện lâm sàng do thiếu hụt hormon tuyến yên:
Thiếu thyroid stimulating hormon (TSH): giảm chuyển hoá như trong suy giáp. Tuy nhiên, thiếu TSH trong suy tuyến yên sẽ không có phù niêm mà da và niêm mạc mỏng, hố nách khô, nhẵn, không ra mồ hôi.
Thiếu hormon sinh trưởng (growth hormon = GH): nếu cùng với thiếu hormon kích vỏ thượng thận (adrenocorticotropic hormon = ACTH) sẽ dẫn đến giảm đường máu lúc đói do tăng tính mẫn cảm đối với
Suy chức năng tuyến thượng thận do giảm tiết ACTH được biểu hiện bằng các triệu chứng: mệt mỏi, hạ huyết áp, rối loạn tiêu hoá, mất sắc tố da ở những vùng có sắc tố tự nhiên như đầu vú, bộ phận sinh dục.
Suy chức năng do giảm tiết gonadotropin (các chất hướng sinh dục): tùy thuộc vào giới sẽ có biểu hiện khác nhau.
Nữ giới: vô kinh thứ phát, không có cơn rối loạn vận mạch và tiền triệu trước khi xuất hiện kinh nguyệt, teo tuyến sữa và bộ phận sinh dục ngoài, lãnh cảm.
Nam giới: tinh hoàn nhỏ hoặc teo, râu mọc thưa, mất động lực (libido) tình dục, số lượng và chất lượng tinh trùng giảm.
Lượng vasopressin giảm nhiều đưa đến đái tháo nhạt, lượng nước tiểu tăng và tỷ trọng giảm. Bệnh nhân luôn khát nước; nếu tỉnh và được uống đầy đủ thì vẫn duy trì được cân bằng nước, nhưng nếu ý thức giảm hoặc có tổn thương vùng dưới đồi, nước không được bù đủ và sẽ có tình trạng thiếu nước.
Thiếu prolactin thường không có triệu chứng trên lâm sàng.
Các u tuyến yên có hoạt tính nội tiết tố tăng
Tăng tiết prolactin
Do nhiều nguyên nhân khác nhau, thường hay đi kèm với giảm năng tuyến sinh dục và/hoặc tiết nhiều sữa, có thể là dấu hiệu chứng tỏ adenoma tuyến yên hoặc bệnh lý vùng dưới đồi. ở phụ nữ mãn kinh, 10- 40% có tăng prolactin, khoảng 30% phụ nữ mãn kinh có tăng tiết sữa là do khối u tuyến yên gây tăng
Tăng prolactin gây phì đại tuyến vú và chảy sữa ờ nam giới rất hiếm gặp.
Bệnh to đầu chi (acromegaly)
Bệnh to đầu chi là bệnh mạn tính, thường gặp ở tuổi trung niên, do tiết quá nhiều hormon sinh trưởng (GH) và trong thời gian dài gây nên phát triển quá mức của xương, tổ chức liên kết và các cơ quan nội tạng.
- Nguyên nhân:
+ Tại tuyến yên:
Adenoma tế bào ái toan hoặc kết hợp với tế bào không bắt màu.
Cường sản tế bào ái toan.
+ Ngoài tuyến yên:
Tổn thương vùng dưới đồi do u, viêm.
Chấn thương.
Lâm sàng: bao gồm các triệu chứng do tăng tiết GH tác động lên tất cả các cơ quan, tổ chức và do khối u chèn ép.
+ Triệu chứng chủ quan:
Đau đầu thoáng qua hoặc thường xuyên: gặp ở 80% các trường hợp.
Đau xương- khớp.
Mệt mỏi, rối loạn thị giác, hẹp thị trường, nhìn đôi, ù tai, chóng mặt, tăng cân, tăng tiết mồ hôi.
Rối loạn kinh nguyệt ờ phụ nữ.
+ Triệu chứng khách quan:
Bộ mặt thay đổi: xương to phát triển không đều (xương gò má, hàm dưới), trán to và nhô ra làm hố mắt sâu, tai và lưỡi to.
Da dày, nhiềụ nếp nhăn, có thể xám da, da ẩm nhớt; tóc cứng, mọc nhiều lông, giai đoạn sau tóc rụng nhiều.
Giai đoạn đầu cơ phì đại, tăng trương lực; về sau teo, thoái hoá.
Các xương sống, xương sườn, xương chân tay phát triển mạnh, to và dài ra, biến dạng.
Các tạng như tim, gan, thận, tuyến giáp, tuyến cận giáp đều to hơn bình thường.
Sản sinh nhiều nội tiết tố ACTH dẫn đến hội chứng Cushing
Béo phì thân, chân tay teo, huyết áp tăng, mọc lông quá nhiều, các vệt tím ở bụng ngực, rối loạn tâm thần, rối loạn kinh nguyệt, mất khoái cảm tình dục (orgasmus), bệnh cơ, đái tháo đường, loãng xương…
- Sản sinh quá nhiều TSH
Là những u hiếm: dựa vào nồng độ thyroxin cao, TSH cao bất thường…
Xét nghiệm chẩn đoán
Khám kỹ lâm sàng: ghi nhận các vấn đề về song thị và mất thị trường (như mất thị trường ngoại vi (peripheral Vision) hoặc mất thị giác ở một số vùng của thị trường).
Các xét nghiệm về chức năng nội tiết bao gồm:
+ Lượng cortisol:
Xét nghiệm ức chế tuyến yên bằng dexamethason. Dexamethason là một steroid ngoại sinh gây phản hồi âm tính (negative feedback) đến tuyến yên để ức chế bài tiết ACTH. steroid này không thể vượt qua được hàng rào máu – não khiến xét nghiệm này giúp đánh giá một phần đặc hiệu của trục hạ đồi – tuyến yên – thượng thận.
Xét nghiệm cortisol nước tiểu.
+ Lượng hormon kích thích nang noãn (follicle – stimulating hormone = FSH).
+ Lượng yếu tố tăng trưởng insulin (insulin growth factor -1 = IGF -1).
+ Lượng luteinizing hormon (LH): LH tiết bởi thùy trước tuyến yên, kích thích sự rụng trứng ở nữ và tiết androgen ở nam.
+ Lượng prolactin máu.
+ Lượng testosterone/estradiol máu.
+ Lượng hormon tuyến giáp:
T4 tự do.
TSH
– Các xét nghiệm khác giúp xác định chẩn đoán bao gồm: + Đo thị trường.
+ Chụp CT có thể thấy:
Khối lượng mô chứa trong hố yên nhiều hơn bình thường.
Chu vi tuyến yên không bình thường.
Khu vực giảm đậm độ bên trong nhu mô tuyến yên trên phim có và không có cản quang.
Tăng mật độ trên phim không có cản quang.
Chất cản quang tập trung.
Các mao mạch tuyến yên ngấm cản quang và di lệch.
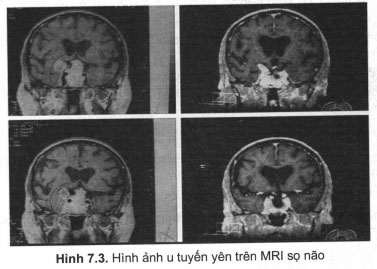
+ Chụp MRI sọ não:
ĐIỀU TRỊ
Điều trị bảo tồn
Những u tăng thể tích chiếm một tỷ lệ không đáng kể, u này không sản sinh các hormon bất lợi cho sức khoẻ hoặc không có triệu chứng khó chịu sẽ cần được theo dõi.
Chụp CT hay MRI từ 6 tháng đến 1 năm/lần.
Điều trị bằng thuốc
Các u prolactinoma: sau khi dùng bromocriptin, khối lượng u giảm và nồng độ prolactin trong máu giảm; nhưng khi ngưng thuốc thì kích thước khối u và mức độ sản sinh hormon lại trở về như cũ.
Điều trị phẫu thuật
U tuyến yên thường không phải là ung thư và do đó không di căn đến các bộ phận khác của cơ thể. Tuy nhiên, khi tăng trưỞng, chúng có thể chèn ép lên các thần kinh và mạch máu quan trọng.
Phẫu thuật để cắt bỏ khối u thường rất cần thiết, đặc biệt khi khối u gây chèn ép thần kinh thị giác và có thể dẫn đến mù lòa.
Trong đa số trường hợp, u tuyến yên được cắt bò qua đường mũi hoặc qua các xoang. Tuy nhiên, một số u không thể phẫu thuật được bằng các đường kể trên và phải mổ cắt bỏ u xuyên qua sọ.
Điều trị dự phòng
Khi mổ tuyến yên bao giờ cũng có nguy cơ tuyến thượng thận ngưng hoạt động. Vì vậy, trước mổ nên cho corticosteroid từ 3 – 7 ngày.
Dự phòng nhiễm trùng: cho kháng sinh đường tĩnh mạch.
Xạ trị cho bệnh nhân mổ thất bại hoặc những bệnh nhân điều trị bằng thuốc không được mà cũng không mổ được.


