ĐẠI CƯƠNG VỀ Ý THỨC
Định nghĩa
Về phương diện sinh lý thần kinh người ta định nghĩa: ý thức là sự nhận biết của một cá thể về bản thân và môi trường xung quanh.
Để đảm bảo cho sự tồn tại của ý thức (một trạng thái đặc biệt trong hoạt động chức năng của não bộ) có hai hoạt động chức năng quan trọng là:
- Sự thức tỉnh và sự đáp ứng (do các cấu trúc dưới vỏ đảm nhiệm).
- Sự tiếp nhận và nhận thức (chức năng của vỏ não).
Biểu hiện lâm sàng của ý thức
Thức tỉnh: là tình trạng mở mắt tự nhiên, hoặc mở mắt khi đang ngủ mà có kích thích đánh thức.
Đáp ứng: là các hoạt động có định hướng của cơ thể trả lời các kích thích từ bên ngoài. Các hình thức đáp ứng rất khác nhau, ví dụ: người đang ngủ sẽ mở mắt khi có kích thích, các vận động chủ động có định hướng nhằm loại bỏ kích thích gây đau, các hoạt động phản xạ, hoặc đáp ứng bằng ngôn ngữ, thực vật…
Nhận thức: khả năng hiểu các kích thích ngôn ngữ, nhận biết được các kích thích tri giác (các kích thích giác quan như: âm thanh, hình ảnh; kích thích cảm giác thân thể như: đau, nóng, lạnh…).
Giải phẫu và sinh lý của trạng thái ý thức
Những thí nghiệm nhằm định khu các cấu trúc chức năng của ỷ thức
Bremer (1935) trong khi nghiên cứu chia cắt các tầng của não bộ đã cho rằng trạng thái thức là chức năng của thân não.
Magoun và Moruzzi (1949) từ kết quả thực nghiệm phá huỷ hoặc kích thích chọn lọc từng khu vực cùa não bộ đã đi tới kết luận: cơ sở sinh lý thần kinh của trạng thái thức là hệ thống lưới hoạt hoá lên ở thân não (ascendent reticular activating System viết tắt là aRAS). Hệ thống lưới đó có hoạt tính cholinergic, tuy nhiên, các chất dẫn truyền thần kinh khác cũng có vai trò nhất định trong sự điều chỉnh trạng thái ý thức như serotonin của nhận đan (raphé), catecholamin của nhân lục (locus coeruleus) cũng như dopamin. Vai trò của chất GABA đối với hoạt động ý thức còn chưa đươc rõ ràng.
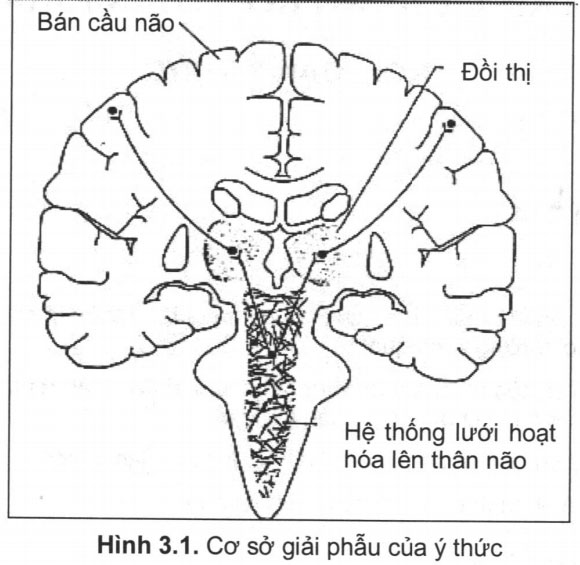
Cơ sở giải phẫu của ý thức
Ngày nay người ta cho rằng cơ sở giải phẫu của ý thức gồm có:
- Vỏ não.
- Đồi thị.
- Hệ thống lưới hoạt hoá lên thân não (hình 3.1).
CÁC TÌNH TRẠNG Ý THỨC TRÊN LÂM SÀNG
Để xác định các mức độ ý thức trên lâm sàng người ta cần căn cứ vào các chức năng thức tỉnh, đáp ứng và chức năng nhận thức thông qua đáp ứng của bệnh nhân đối với các kích thích bên ngoài như gọi to, lay người bệnh nhân, đáp ứng với kích thích đau…
Tuy nhiên, các trạng thái ý thức, các mức độ rối loạn ý thức không phải bao giờ cũng được phân định một cách rõ ràng.
Trên lâm sàng, người ta chia ý thức thành nhiều mức độ khác nhau
Tỉnh táo (normal walking State)
Là tình trạng ý thức của người bình thường, trong đó các chức năng thức tỉnh và nhận thức còn nguyên vẹn, hoạt động chức năng của các giác quan hoàn toàn bình thường (điều kiện là không có tổn thương thực thể ngũ quan), người ta có thể ngủ rất sâu nhưng tự tỉnh dậy được hoặc sẽ tỉnh dậy khi có kích thích. Khi tỉnh dậy chức năng nhận thức được trở lại hoàn toàn bình thường.
Ngủ gà (drowsy State hay somnolence)
Bệnh nhân luôn trong tình trạng buồn ngủ, ngái ngủ, giảm khả năng thức tỉnh cũng như thời gian thức tỉnh. Khi được đánh thức thì tỉnh dậy và có chức năng đáp ứng bình thường, nhưng sau đó lại ngủ ngay. Bệnh nhân cũng có khi tự tỉnh dậy được.
Lú lẫn (confused State)
Là tình trạng sững sờ, bệnh nhân mất khả năng định hướng về bản thân (quên tuổi, quên tên mình, quên quê quán…), về thời gian (không nhận biết được thời gian trong ngày hoặc không nhận biết được ngày tháng…) và về môi trường xung quanh (không nhận biết được mình đang ở đâu, không nhận ra người thân…).
U ám (stuporous State)
Là tình trạng suy giảm ý thức nặng nề gần như hôn mê. Khả năng đáp ứng với các kích thích bên ngoài giảm đi rõ rẹt. Bệnh nhân co thể còn có một vài cử động tự phát hoặc đôi khi còn thực hiện được một vài cử động đơn giản theo mệnh lệnh, tình trạng hô hấp còn bình thường.
Hôn mê (coma)
Tình trạng bệnh nhân mất hoàn toàn các chức năng thức tỉnh, đáp ứng và nhận thức, bên cạnh đó còn có những rối loạn tim mạch hô hấp và thực vật kèm theo.
Các trạng thái lú lẫn, ngủ gà và u ám được gọi chung là giai đoạn tiền hôn mê.
Các tình trạng rối loạn ý thức khác
Trạng thái thực vật (vegetative State)
Là tình trạng bệnh nhân còn chức năng thức tỉnh nhưng mất chức năng nhận thức.
Tiêu chuẩn chẩn đoán trạng thái thực vật:
- Không có khả năng vận động chủ động.
- Không có khả năng tự ăn.
- Không có lời nói có nghĩa.
- Không có nhận thức (bệnh nhân mở mắt, có thể đưa mắt nhìn theo một vật đang chuyển động nhưng không có nhận thức về nó).
- Khả năng đáp ứng giảm rất nhiều. Có lúc làm được một số động tác đơn giản theo yêu cầu như mở mắt, há miệng nhưng không làm được các mệnh lệnh phức tạp hơn.
- Đại tiểu tiện không tự chủ.
- Một trạng thái thực vật kéo dài trên ba tháng được gọi là trạng thái thực vật dai dẳng.
Chết não (brain death)
Là tình trạng tổn thương nặng nề, không hồi phục các chức năng của não bộ kề cả các chức năng thân não. Tất cả các chức năng thức tỉnh, đáp ứng và nhận thức đều bị mất vĩnh viễn. Khi bệnh nhân đã được xác định là chết não thì tử vong sẽ là một kết cục chắc chắn (một vài chức năng sống nào đó có thể còn tồn tại tự phát nhưng sẽ không được lâu dài).
Hội chứng bị nhốt (locked – in – syndrom)
Tình trạng bệnh lý này còn được gọi với tên khác là hội chứng khoá trong hoặc hội chứng mất ly tâm vận động.
Biểu hiện lâm sàng là liệt tứ chi, liệt mặt hai bên, liệt môi – lưỡi – hầu – thanh quản. Tổn thương giải phẫu thấy ở bó tháp, bó gối và tổn thương thể lưới cạnh trung tâm của cầu não.
Câm bất động (mutism akinetic)
Tình trạng bệnh lý này được Cairns mô tả lần đầu tiên vào năm 1941. Đây là một tình trạng rối loạn ý thức trong đó bệnh nhân vừa không thể vận động chủ động được (theo yêu cầu hoặc khi có kích thích đau) vừa không thể nói được. Bệnh nhân thường mở mắt tự nhiên hoặc khi có kích thích, có thể còn có vận động nhãn cầu hoặc nhìn theo một vật chuyển động nào đó. Tổn thương giải phẫu bệnh không nằm trên bó tháp hoặc bó gối (như trong hội chứng khoá trái), mà người ta thấy tổn thương đồng thời thuỳ trán hai bên do não úng thuỷ cấp tính ở các bệnh nhân có u não thất ba.
HÔN MÊ (COMA)
Định nghĩa hôn mê
Hôn mê là tình trạng mất ý thức, là một phản ứng tương đối đồng nhất của não bộ đối với các kích thích nội sinh hoặc ngoại sinh khác nhau như: thiếu oxy, thay đổi độ pH, hạ đường huyết, rối loạn nước – điện giải… cũng như đối với các chất độc nội sinh và ngoại sinh.
Ở trong tình trạng hôn mê bệnh nhân mất khả năng thức tỉnh (hai mắt luôn ở trạng thái nhắm, không mở tự nhiên cũng như không mở khi có kích thích khác nhau với những cường độ khác nhau). Bệnh nhân không còn đáp ứng phù hợp với các tác nhân kích thích bên ngoài, rối loạn ngôn ngữ hỗn hợp (không nói được và không hiểu được lời nói), không có các vận động chủ động có định hướng và có ý nghĩa của các cơ mặt, các cơ ở chi hoặc cơ thân.
Các mức độ hôn mê trên lâm sàng
Hôn mê độ I (hôn mê nông – coma sopor)
- Cơ chế bệnh sinh: do quá trình bệnh lý gây ức chế vỏ não lan toả, các trung khu vỏ não (ví dụ trung khu ngôn ngữ, vận động, cảm giác, giác quan…) bị ức chế.
- Lâm sàng:
+ Gọi, hỏi, lay kích thích đau không đáp ứng bằng lời nói, không mở mắt.
+ Không đáp ứng phù hợp với kích thích đau (khi kích thích mạnh bệnh nhân chỉ nhăn mặt, kêu rên).
+ Phản xạ hắt hơi còn; phản xạ đồng tử với ánh sáng, phản xạ nuốt còn nhưng chậm chạp.
+ Có rối loạn cơ vòng.
+ Chưa có rối loạn hô hấp và tim mạch.
Nếu bệnh nhân vật vã, giãy giụa, kêu la, mê sảng, người ta gọi là hôn mê thao thức (coma vigil).
Hôn mê độ II (hay hôn mê vừa, hôn mê thực sự – coma confirmé)
- Cơ chế bệnh sinh: quá trình bệnh lý đã lan sâu xuống vùng gian não và não giữa giây rối loạn các nhóm nhân giữ chức năng quan trọng như điều hoà thực vật, thân nhiệt, chuyển hoá và nội tiết ờ gian não, ức chế phản xạ đồng tử với ánh sáng.
- Lâm sàng:
+ Gọi, hỏi, lay, kích thích đau bệnh nhân không trả lời, không đáp ứng mở mắt.
+ Phản xạ đồng tử với ánh sáng mất, phản xạ giác mạc mất hoặc rất trơ, phản xạ nuốt còn hoặc chỉ mất thì miệng. Các phản xạ gân xương giảm nhiều.
+ Đại tiểu tiện không tự chủ, rối loạn điều hoà thân nhiệt (thường tăng thân nhiệt).
+ Rối loạn nhịp thở (thở kiểu Cheyne – Stokes, kiểu Kussmaul hoặc Biot), rối loạn chức năng tim mạch (mạch nhanh, nhỏ; huyết áp dao động).
+ Có thể thấy biểu hiện co cứng mất vỏ não.
Hôn mê độ III (hôn mê sâu – coma carus)
- Cơ chế bệnh sinh: quá trình ức chế sâu sắc tiếp tục ảnh hường xuống cầu não bên dưới, gây ức chế trung khu phản xạ giác mạc và bắt đầu ảnh hường đến chức năng hành não; ức chế phản xạ nuốt, ho.
- Lâm sàng:
+ Bệnh nhân mất ý thức sâu sắc, không đáp ứng với mọi kích thích và mọi cường độ.
+ Mất tất cả các phản xạ (kể cả phản xạ nuốt, phản xạ ho), đồng tử dãn.
+ Rối loạn thần kinh thực vật nghiêm trọng: tim đập yếu, huyết áp giảm, da xanh nhợt, rối loạn nhịp thở (thường thở kiểu thất điều hoặc thở ngáp), rối loạn thân nhiệt (thân nhiệt thường giảm), tăng tiết đờm dãi.
+ Đái ỉa dầm dề.
+ Có thể thấy dấu hiệu duỗi cứng mất não.
Hôn mê độ IV (hôn mê quá mức, hôn mê không hồi phục – coma dépassé)
- Cơ chế bệnh sinh: giai đoạn này quá trình bệnh lý ức chế rất nặng nề sâu sắc tới hành não và cả tuỷ sống. Tại hành não các trung khu sống quan trọng như trung khu hô hấp, tim mạch bị ức chế trầm trọng đe dọa cuộc sống của bệnh nhân.
- Lâm sàng:
+ Rối loạn hô hấp và tim mạch rất nặng nề, bệnh nhân không còn tự thở được, cần hô hấp hỗ trợ, huyết áp hạ rất thấp có khi không đo được, tim đập rời rạc và yếu ớt.
+ Mất tất cả các phản xạ, đồng tử dãn rộng, toàn thân giá lạnh.
+ Nếu tổn thương não nặng nề, không hồi phục được tạ gọi là tình trạng chết não và chắc chắn bệnh nhân sẽ tử vong. Khi đó bệnh nhân chỉ còn tồn tại nhờ các phương tiện kỹ thuật hỗ trợ và thuốc trong một thời gian ngắn.
Đánh giá mức độ rối loạn ý thức theo thang điểm Glasgow
Bảng 3.1. Thang điểm Glasgow của Teasdale và Jenett (1978)
| Chỉ tiêu | Biểu hiện | Điểm |
| Đáp ứng | Mở mắt tự nhiên | 4 |
| Mở mắt | Mở mắt khi gọi, khi ra lệnh | 3 |
| Mở mắt khi có kích thích đau | 2 | |
| Không mở mắt | 1 | |
| Đáp ứng | Vận động đúng theo mệnh lệnh | 6 |
| Vận Động | Vận động thích hợp khi có kích thích (sờ vào chỗ bị kích thích) | 5 |
| Đáp ứng không thích hợp | 4 | |
| Đáp ứng kiểu co cứng mất vỏ | 3 | |
| Đáp ứng kiểu duỗi cứng mất não | 2 | |
| Không đáp ứng | 1 | |
| Đáp ứng | Trả lời đúng câu hỏi | 5 |
| Lời nói | Trả lời lẫn lộn, mất định hướng | 4 |
| Trả lời không phù hợp câu hỏi | 3 | |
| Trả lời không rõ tiếng, không hiểu được | 2 | |
| Không trả lời | 1 | |
| Cộng: | 15 điểm |
Đánh giá kết quả điểm Glasgow:
15 điểm: bình thường
9 đến 14 điểm: rối loạn ý thức nhẹ.
6 đến 8 điểm: rối loạn ý thức nặng.
4 đến 5 điểm: hôn mê sâu.
3 điểm: hôn mê rất sâu, đe dọa không hồi phục.
NGUYÊN NHÂN HÔN MÊ
Trong đa số trường hợp, hôn mê thường do một tổn thương não lan toả hoặc khu trú.
Tổn thương lan toả: thường do nhiễm độc, chuyển hoá, chấn thương, tuần hoàn (chảy máu dưới nhện, chảy rmáu não thất, bệnh não tăng huyết áp…), nhiễm khuẩn (viêm màng não, viêm não…), động kinh (trạng thái động kinh)…
Tổn thương não khu trú:
+ Tổn thương trên lều: do tổn thương lan rộng của bán cầu não như ổ máu tụ, nhồi máu não ổ lớn hoặc áp xe bán cầu não, trong đó vai trò của phù nề não đặc biệt quan trọng.
+ Tổn thương khu trú dưới lều: các quá trình bệnh lý thường là nhồi máu vùng mái, thân não, chảy máu thân não, hoặc một tổn thương ngoài thân não nhưng gây chèn ép thân não…
MỘT SỐ LOẠI HÔN MÊ TRÊN LÂM SÀNG
Hôn mê nội sinh
Hôn mê do tiểu đường (coma diabetỉcum)
- Đặc điểm:
+ Hôn mê do tiểu đường không phải là một kết cục có tính chất định mệnh của rối loạn chuyển hoá, mà thường là một tình trạng bệnh lý cấp tính do các nguyên nhân ngoại sinh gây nên.
+ Khi một bệnh nhân tiểu đường có suy giảm ý thức thì cần nghĩ ngay tới hôn mê để có thái độ chẩn đoán và xử trí kịp thời. Tuy nhiên, ta cũng cần lưu ý rằng, co tới 40% bệnh nhân tiểu đường tiềm tàng có biểu hiện lâm sàng đầu tiên là hôn mê (gọi là hôn mê khởi phát). Các bệnh nhân này không có tiền sử tiểu đường và khi bị hôn mê sẽ có tỷ lệ tử vong cao (tới 50%), lý do có thể là những bệnh nhân này thường cao tuổi.
+ Những bệnh nhân đột qụy não hoặc nhồi máu cơ tim có đường huyết tới 22mmol/l cũng không nên coi là hôn mê do tiểu đường. Giá trị đường huyết khi đó chỉ có thể là tư liệu tham khảo cho việc điều trị mà thôi.
- Nguyên nhân:
+ Nhiễm khuẩn hô hấp.
+ Chế độ ăn không hợp lý.
+ Bỏ hoặc giảm liều thuốc tiểu đường đang sử dụng.
Những bệnh lý tim mạch, các cuộc mổ ờ bệnh nhân tiểu đường ít khi là nguyên nhân của hôn mê.
- Lâm sàng và chẩn đoán hôn mê tiểu đường Các triệu chứng trong hôn mê do tiểu đường:
+ Mệt mỏi, mất phản xạ, tăng kích thích, ngủ gà, u ám tới hôn mê.
+ Rất khát nước, sợ mỡ, đi tiểu nhiều, sút cân, da đỏ.
+ Khô lưỡi và miệng, trương lực da giảm, nhãn cầu mềm.
+ Chán ăn, buồn nôn, nôn, đau bụng (triệu chứng giả viêm phúc mạc do tiểu đường – pseudoperitonitis diabetica), hơi thở của bệnh nhân có mùi cêtôn, rối loạn nhịp thở kiểu Kussmaul, biểu hiện sốc giảm thể tích (da lạnh, chân tay màu tím xỉn, tăng nhịp tim, huyết áp hạ). Bảng 3.2. Phân biệt hôn mê toan cêtôn và hôn mê tăng thẩm thấu
| Đặc điểm | Hôn mê toan cêtôn | Hôn mê tăng thẩm thấu (không cêtôn) |
| Tuổi | Trẻ | Cao tuổi |
| Tiền sử | Tiểu đường | Thường không có tiền sử (khoảng 20% có tiền sử) |
| Khởi phát | Đột ngột (vài giờ đến vài ngày) | Từ từ (nhiều ngày) |
| Nguyên nhân | Thiếu insulin trầm trọng hoặc hoàn toàn | Thiếu insulin tương đối dẫn tới mất bù trong chuyển hoá đường nhưng còn có thể ức chế phân huỷ mỡ |
| Ý thức | Rối loạn nặng nề | Rối loạn nhẹ |
| Mất nước | Vừa | Nặng nề |
| Thở Kussamul | rõ | Không có |
| Mất nước | Mức độ vừa | Nặng |
| Nhãn cầu | Bình thường hoặc mềm nhẹ | Mềm |
| Triệu chứng mạch | Hội chứng sốc nặng | ít ảnh hưởng |
| Triệu chứng về bụng | Giả viêm phúc mạc | Viêm tụy (thường bị bỏ qua) |
| Đường máu | Thường dưới 27,5mmol/l (500mg/l) | Thường trên 550mmol/l (10.000mg/l) |
| Aceton máu | Cao | Bình thường |
| Aceton nước tiểu | Cao | Không thấy |
| Toan máu | rõ | Không có |
| Na+ huyết thanh | Thấp hoặc bình thường | Tăng |
| Độ thẩm thấu | Bình thường hoặc tăng | Cao |
| Urê-N | Tăng vừa | Tăng |
| Nhu cầu insulin | Cao | ít |
| Điều trị sau hôn mê | Thường dùng insulin | Thuốc tiểu đường đường uống và chế độ ăn |
| Truyền dịch | Bicarbonat, điện giải, dịch keo, nhiều kalium(dạng dịch thẩm thấu) | Điện giải, đường, có thể truyền dịch keo |
| Biến chứng | Thường xảy ra hay gặp nhiễm khuẩn. | Viêm tụy, phù não |
| Tiên lượng | Tốt | Nặng nề |
| Tỷ lệ tử vong | Khoảng 10% | Khoảng 50% |
Cần điều tra nguyên nhân gây hôn mê, thời gian bị bệnh của bệnh nhân, thời điểm và liều lượng thuốc tiểu đường đã được sử dụng, số lượng nước tiểu trong ngày của bệnh nhân, bệnh nhân có nôn không? (số lần và mức độ?).
- Chẩn đoán phân biệt:
+ Sốc hạ đường huyết, đột qụy não, u não, viêm não, phù não, cũng như các dạng hôn mê khác (hôn mê do tăng rê huyết, hôn mê gan…). Tình trạng kích thích vật vã có thể thấy trong các trường hợp hạ đường huyết cũng như trong hôn mê thao thức (coma vigil). sốc hạ đường huyết có thể được khẳng định hoặc loại trừ bằng cách tiêm glucose tĩnh mạch. Các bệnh kèm theo của hôn mê do tiểu đường như viêm phổi, viêm cầu thận, nhồi máu cơ tim, xuất huyết tiêu hoá cũng cần được xác định và có kế hoạch điều trị.
+ Khó chẩn đoán phân biệt là những trường hợp viêm phúc mạc lan toả hoặc viêm tụy cấp.
- Điều trị:
+ Chăm sóc và điều trị như các bệnh nhân hôn mê khác.
+ Dùng insulin.
+ Truyền dịch: tuỳ theo các triệu chứng lâm sàng và cận lâm sàng, tình trạng tim mạch. Quá trình bù nước cần tiến hành từ từ, bổ sung điện giải căn cứ theo điện giải đồ, điều trị sốc. Trong trường hợp không giải quyết được bằng con đường bù nước thì cần truyền dịch keo.
+ Truyền NaHC03 trong trường hợp rối loạn thăng bằng kiềm – toan.
+ Glucosid.
+ Kháng sinh.
Sốc hạ đường huyết
Định nghĩa: là tình trạng bệnh lý trong đó đường huyết hạ thấp nghiêm trọng. Đây là một tình trạng bệnh lý thường gặp” có bảng lâm sàng đa dạng dễ bị chẩn đoán nhầm.
Nguyên nhân: có thể do dùng quá liều insulin hoặc các thuốc chống tiểu đường theo đường uống, hiếm hơn là u tế bào B của tuyến tụy, các quá trình bệnh lý nặng nề của gan (xơ gan mất bù, di bàọ vào gan, gan nhiễm mỡ), các quá trình bệnh lý tuyến yên, tuyến thượng thận cũng như tuyến giáp và do nhịn ăn.
Lâm sàng và chẩn đoán: thời điểm xuất hiện và mức độ nặng nề của các triệu chứng lâm sàng phụ thuộc vào hai yếu tố là tốc độ giảm đường huyết và thời gian kéo dài của tình trạng giảm đường. Đầu tiên là các triệu chứng thực vật xuất hiện do tăng adrenalin trong máu (kích thích, yã mồ hôi, run và nhịp tim nhanh), sau đó là các triệu chứng thần kinh trung ương như các biến loạn tâm thần, các cơn co giật và hôn mê. Chẩn đoán được xác định bằng định lượng đường huyết thấy thấp hơn 2,0mmol/l.
Chẩn đoán phân biệt: các loại hôn mê nội sinh khác, đột qụy, động kinh, viêm não, tâm thần hoặc ngộ độc rượu…
Điều trị: các triệu chứng thần kinh trung ương chỉ có thể phục hồi hoàn toàn trong giai đoạn đầu, do vậy, cần điều trị ngay từ khi nghi vấn là có hạ đường huyết. Truyền dung dịch đường 30% cho tới khi bệnh nhân có thể tiếp xúc được (khoảng 50 – 500ml); sau đó duy trì truyền nhỏ giọt dung dịch 10%, duy trì đường huyết khoảng 11mmol/l (200mg%).
Hôn mê gan (coma hepaticum)
- Định nghĩa và phân loại: hôn mê gan là một hội chứng biểu hiện những rối loạn nặng nề của chức năng thần kinh, tâm thần trong những giai đoạn khác nhau của quá trình bệnh lý gan. Mức độ nặng nề của hôn mê có thể nhận biết bằng những thay đổi của các sóng trên điện não đồ. Căn cứ vào bệnh sinh và tiên lượng người ta phân biệt hai thể hôn mê gan:
- Hôn mê gạn nội sinh hay hôn mê gan hoại tử: do phá huỷ tràn lan tổ chức gan như trong viêm gan virus cấp tính hoặc ngộ độc.
- Hôn mê gan ngoại sinh hay hôn mê gan mất chức năng: thể này thường gặp hơn, biểu hiện giai đoạn cuối của tình trạng suy gan mạn tính. Hôn mê thể này có thể gây nên bởi bữa ăn nhiều đạm, chảy máu tiêu hoá, nhiễm khuẩn, các loại hoá dược, rượu…
- Hôn mê gan nội sinh
- Nguyên nhân: hoại tử tổ chức nặng nề do các sản phẩm chuyển hoá đạm, đặc biệt là các acid amin tự do, indol và phenol không được giải độc đã đi thẳng lên não.
- Triệu chứng lâm sàng: quá trình hôn mê xảy ra rất nhanh cho nên việc điều trị sớm sẽ có vai trò quyết định tiên lượng. Các triệu chứng giúp nhận biết hôn mê gan là: thay đổi tâm thận, hưng cảm, khả năng chú ý giảm sút, ngủ nhiều, run kiểu vô đập (flapping tremor), teo gan, xuất huyết đốm (hemorrhagic diathese), hơi thở gan (foetor hepaticus) và tăng vàng da.
- Cận lâm sàng: men gan và các yếu tố đông máu, đặc biệt phức bộ prothrombin (các yếu tố II, VII, IX và X) đang tăng nay giảm mạnh. Ngoài ra còn tăng bilirubin, thiếu máu, giảm tiểu cầu (thrombocytopenia), giai đoạn đầu có kiềm chuyển hoá, giai đoạn muộn là toan chuyển hoá.
- Chẩn đoán phân biệt: các dạng hôn mê nội sinh khác, giả hôn mê gan (pseudocoma hepaticum) do giảm kali nặng nề (ở các trường hợp dùng nhiều lợi tiểu, chọc cổ trướng thường xuyên trong xơ gan), hôn mê do bệnh não, sảng.
- Điều trị:
+ Cách chăm sóc như các bệnh nhân hôn mê khác.
+ Dinh dưỡng bằng truyền dung dịch đường nồng độ cao, bù điện giải, hạn chế tối thiểu cung cấp đạm cho bệnh nhân bằng mọi con đường; trừ trường hợp áp lực keo thẩm thâu giảm (cần cho human albumin), thiếu máu nặng (truyền máu tươi) hoặc giảm tổng hợp các yếu tố đông máu (bổ sung các yếu tố đông máu).
+ Dùng corticoid, có thể dùng tới 300mg/ngày (tuy nhiên, cơ chế tác dụng còn chưa rõ).
+ Chống táo bón và dùng kháng sinh đường ruột (neomycin 6 – 8g/ngày).
+ Vitamin các loại.
+ Cải thiện chức năng gan: truyền máu bổ sung, thay máu, lọc máu và ghép gan.
Hôn mê gan ngoại sinh
Nguyên nhân: do tuần hoàn bên cửa – chủ (portocaval) tự phát hoặc do thầy thuốc (iatrogen), giảm chức năng tế bào gan, tăng tích tụ các chất chuyển hoá đạm như các acid amin tự do, indol, phenol và amoniac; trong đó, amoniac có vai trò là chất chỉ thị hơn là yếu tố nguyên nhân.
Lâm sàng: ngược với hôn mê gan nội sinh, các giai đoạn của hôn mê gan ngoại sinh diễn biến chậm hơn, các triệu chứng thần kinh, tâm thần xuất hiện và thiết lập từ từ. Bên cạnh đó các triệu chứng của suy gan mạn tính biểu hiện rõ nét hơn.
Cận lâm sàng và điều trị ( xem mục 1.3.1)
Hôn mê do tăng urê huyết (coma uraemicum)
- Nguyên nhân: do nhiều nguyên nhân gây nên và là giai đoạn cuối cùng của tình trạng suy thận mạn tính, hiếm hơn là hậu quả cùa suy thận cấp (do những tổn thương trước thận, trong thận hoặc sau thận) không được điều trị kịp thời.
- Lâm sàng và chẩn đoán: các biểu hiện lâm sàng và cận lâm sàng là do rối loạn nước – điện giải, rối loạn thăng bằng kiềm – toan cũng như sự xuất hiện của các sản phẩm chuyển hoá đạm (methylguanidin, indol, phenol, urê…) gây ảnh hường tới nhiều cơ quan. Tăng thể tích do thiểu niệu và vô niệu, rối loạn điện giải (tăng kali máu, giảm natri máu), giảm đạm máu, thiếu oxy, toan máu, tăng urê (azotemia), thay đổi tình trạng đông máu do rối loạn các yếu tố đông máu (mạch, tiểu câu, huyêt tương)… gây nên những thay đổi ở phổi (phù phổi, viêm màng phổi), tim (suy tim, viêm màng ngoài tim, máu tụ màng ngoài tim), đường tiêu hoá (viêm dạ dày, chảy máu tiêu hoá), trung ương thần kinh (phù não, chảy máu não), da niêm mạc (xuất huyết), hệ thống tạo máu (thiếu máu), tăng bạch cầu (leucocytose).
Cặn lắng nước tiểu biểu hiện bệnh lý rõ với giảm thẩm thấu nước tiểu (hypo – isosthenurie). Để loại trừ các bệnh kèm theo và các nguyên nhân gây hôn mê cần ghi điện tim, chụp phổi, chụp thận cũng như các xét nghiệm nước tiểu.
Chẩn đoán phân biệt: các dạng suy thận biểu hiện độc lập hoặc kết hợp với hôn mê đột qụy, hôn mê tiểu đựờng, hôn mê gan hoặc ngộ độc ngoại sinh. Suy chức năng thận do mất nước được nhận biết bởi tăng hemoglobin, hematocrit, natri và áp lực thẩm thấu.
- Điều trị:
+ Điều trị nguyên nhân (như tắc đường tiết niệu, sốc, mất nước…).
+ Dinh dưỡng đủ năng lượng.
+ Giữ thăng bằng nước – điện giải, căn cứ vào các kết quả xét nghiệm lâm sàng cụ thể, nhưng nói chung cần bổ sung nước vào bằng tổng số lượng nước ra/24 giờ + 500ml (trừ trường hợp mất nước nặng nề).
+ Lợi tiểu.
+ Điều trị toan máu: dùng natribicarbonat, trừ trường hợp tăng natri máu (hypernatriemia).
+ Điều trị tăng huyết áp.
+ Kháng sinh.
+ Dùng glucosid.
+ Chỉ định lọc máu kịp thời.
Hôn mê do cường giáp (coma hyperthyreoticum)
Đặc điểm: hôn mê cường giáp biểu hiện tình trạng tràn ngập hormon tuyến giáp trong cơ thể trên cơ sở tình trạng cường giáp kéo dài cộng thêm những tác động thân thể (nhiễm khuẩn, phẫu thuật…) hoặc tâm lý, dùng các chế phẩm iod, can thiệp vào tuyến giáp làm rối loạn chuyển hoá.
Lâm sàng và chẩn đoán: các triệu chứng lâm sàng là tăng nhịp tim (tachycardia) hoặc loạn nhịp nhanh (tachyarrhythmia), tăng thân nhiệt, đi lỏng và nôn kéo theo mất nước, các triệu chứng về mắt của cường giập, rung miu trên tuyến giáp, run chân tay, chậm chạp, nói khó, thiếu máu; nặng hơn có thể rối loạn ý thức các mức độ khác nhau cho tới hôn mê.
Cận lâm sàng: không đặc hiệu (máu lắng tăng, tăng bạch cầu). Trước khi phổ cập điều trị bằng ức chế giáp cần phải định lượng iod gắn protein, cholesterin, triiodthyronin.
Chẩn đoán phân biệt: nhận biết hôn mê cường giáp nếu chỉ căn cứ vào các triệu chứng điển hình của các cơ quan đích (tim, trung ương thần kinh, gan, đường tiêu hoá) thì rất khó. Nhưng nói chung khi hôn mê có rối loạn nhịp tim và tăng thân nhiệt trên bệnh nhân có tiền sử bệnh hoặc Basedow thì nên nghĩ tới rối loạn chuyển hoá.
Điều trị:
+ Ức chế tuyến giáp (blốc tổng hợp hormon).
+ Điều trị suy tuyến thượng thận (50 – 100mg prednisolon mỗi ngày).
+ Truyền dịch.
+ An tĩnh.
+ Glucose.
+ Bệnh nhân có nhịp nhanh và tăng huyết áp cần cho isoptin, chẹn beta.
+ Kháng sinh.
+ Liệu pháp đông miên (hibernisation) nếu thân nhiệt cao hơn 39°C; thẩm phân máu, truyền máu, thay máu khi điều trị bảo tồn không có kết quả, cần cho chỉ định sớm.
Hôn mê do thiểu năng giáp (coma hypothyreoticum)
Đặc điểm: loại hôn mê này hiếm gặp và thường ở người cao tuổi có biểu hiện suy giáp, khởi phất thường do các nguyên nhân chấn thương, nhiễm khuẩn, nhiễm lạnh…
Lâm sàng và chẩn đoán: nhịp tim và nhịp thở chậm (bradycardia, bradypnoe), thân nhiệt giảm (hypothermia) dưới 35°c, huyết áp hạ (hypotonia). Các triệu chứng về da (tái, bệch, da nhăn, tóc khô cứng) cũng như phù nề và vô tình cảm (apathy) ngày một tăng.
Cận lâm sàng: giảm PBJ và triiodthyronin cũng như toan hô hấp. Trong điện tâm đồ có nhịp chậm xoang, điện thế thấp; phim phổi có thể thấy tràn dịch màng tim, màng phổi.
Chẩn đoán phân biệt: hôn mê do đột qụy, các loại hôn mê nội sinh khác, ngộ độc ngoại lai, suy tim mất bù.
Điều trị:
+ Bổ sung hormon (triiodthyronin).
+ Corticoid.
+ Truyền dịch (đường, điện giải có thể cho truyền dịch keo).
+ Hô hấp nhân tạo.
+ Ủ ấm cẩn thận.
- Suy tuyến thượng thận cấp, cơn Adison
- Đặc điểm: là tình trạng suy thượng thận cấp đe dọa tính mạng do thiếu gluco – và mineralocorticoid. Trên cơ sở suy thượng thận mạn tính dưới các tác nhân nhiễm khuẩn, mổ, mang thai… suy thượng thận cáp tính có thể xuất hiện. Suy thượng thận còn có thể do phá hụỷ tuyến bởi chảy máu (nhiễm khuẩn huyết, điều trị chống đông, xuất huyết đốm), di bào vào tuyến thượng thận hoặc dừng đột ngột liệu trình điều trị bằng corticoid đã kéo dài (có thể làm đình trệ hoàn toàn quá trình sản xuất hormon).
- Lâm sàng và chẩn đoán: tăng sắc tố da, trì trệ, mất năng động (adynamia), u ám và hôn mê, các cơn co giật cục bộ hoặc toàn thể, đau quặn bụng, đi lỏng, dẫn tới tình trạng mất nước.
- Cận lâm sàng: xét nghiệm sinh hóa thấy giảm đường huyết (hypoglucemia), giảm natri (hyponatriemia), tăng kalium (hyperkaliemia), giảm bài tiết 11 – hydroxycorticosteroid.
- Chẩn đoán phân biệt: hôn mê do tuyến yên, do tăng urê, cường giáp…
- Điều trị: bổ sung hormon (100 – 300mg hydrocortison hoặc 100 – 150mg prednisolon mỗi ngày. Nếu dung prenisolon cần bổ sung thêm 10 – 50mg desoxycorticosteronacetat mỗi ngày, hoặc thuận tiện hơn dùng 1,5mg aldosteron mỗi ngày.
Truyền dịch (đường, điện giải, dịch keo nếu có hạ huyết áp), kháng sinh.
Hôn mê tuyến yên
Khi có tổn thương ít nhất 75% tổ chức do viêm, u, kén, hoại tử. Hôn mê tuyến yên trong suy thượng thận điển hình vì mất glucocorticoid, và do chuyển hoá trong tình trạng nhược giáp.
- Lâm sàng và chẩn đoán: giảm thân nhiệt, giảm nhịp tim và nhịp thở, hạ huyết áp và hạ đường huyết.
- Chẩn đoán phân biệt: hôn mê do nhược giáp.
- Điều trị: xem mục 1.7 ưu tiên bổ sung glucocorticoid.
Hôn mê ngoại sinh
Hôn mê sau chấn thương sọ não
Chẩn đoán tương đối dễ dàng vì nó thường xuất hiện sau chấn thương sọ não.
Mức độ nặng nề và thời gian kéo dài của hôn mê phụ thuộc vào tình trạng nặng nề của chấn thương sọ não.
Sau chấn thương bệnh nhân có thể đi vào hôn mê ngay nhưng cũng có khi bệnh nhân có khoảng tỉnh (từ khi chấn thương đến khi đi vào hôn mê bệnh nhân ở trong tình trạng tỉnh táo). Những trường hợp như vậy thường có do máu tụ (dưới hoặc ngoài màng cứng).
Hôn mê do chảy máu não
Hôn mê thường xảy ra đột ngột, ở bệnh nhân có tiền sử tăng huyết áp, thường khởi đầu bằng đau đầu, nôn có kèm theo liệt nửa người và liệt mặt, rối loạn thần kinh thực vật, rối loạn cơ vòng. Những trường hợp nặng nề còn có thể có các động tác không tự chủ như co cứng mất vỏ hoặc duỗi cứng mất não, rối loạn nhịp thở và thực vật nặng nề, bệnh nhân trong tình trạng hấp hối.
Hôn mê do viêm não virus
Bệnh nhân có sốt, co giật, có thể có tổn thương thần kinh lan toả các mức độ khác nhau, rối loạn thần kinh thực vật.
Hôn mê do ngộ độc thuốc ngủ
Bệnh nhân ngủ sâu, khó thức tỉnh, đồng tử co nhỏ, nhịp tim chậm, huyết áp và nhiệt độ giảm, rối loạn nhịp thở. cần xác định loại thuốc ngủ bằng cách xét nghiệm dịch dạ dày.
KHÁM BỆNH NHÂN HÔN MÊ
Bệnh sử
Những vấn đề quan trọng trong bệnh sử cần được khai thác tỷ mỉ là thời gian tiến triển của hôn mê, cách khởi phát, thời điểm bệnh nhân được nhìn thấy lần cuối cùng trong trạng thái bình thường. Những thông tin đó giúp ích cho việc phán đoán diễn biến của quá trình hình thành hôn mẽ.
Khởi phát đột ngột thường do nguyên nhân mạch máu, đặc biệt đột qụy thân não hoặc chảy máu dưới nhện.
Thời gian tiến triển từ khi có các triệu chứng thần kinh khu trú tới khi hôn mê nhanh (trong vòng vài phút) là biểu hiện đặc trưng của chảy máu nội sọ.
Hôn mê xuất hiện từ từ (hàng ngày, hàng tuần hoặc lâu hơn) thường do u não, áp xe não, ổ máu tụ dưới màng cứng mạn tính…
Hôn mê sau khi có lú lẫn hoặc trạng thái kích thích vật vã, không cỏ tổn thương khu trú hệ thần kinh trung ương thường do rối loạn chuyển hoá.
Khám bệnh nhân hôn mê (xem trong chương II)
Quan sát tìm các dấu hiệu của chấn thương như vỡ nền sọ, biểu hiện sung huyết quanh nhãn cầu (raccoon eyes), dấu hiệu Battle (sưng và thay đổi màu sắc của da trên xương đá sau tai), máu tụ sau màng nhĩ (hemotympanum), chảy dịch não – tuỷ qua mũi hoặc tai.
Sờ nắn đầu bệnh nhân tìm biểu hiện lún sọ, phù nề phần mềm tại chỗ bị chấn thương.
Kiểm tra huyết áp.
Kiểm tra nhiệt độ: thân nhiệt thấp thường thấy trong hôn mê do rượu, thuốc an thần, bệnh não Wernicke, bệnh não do gan, và myxedema; tăng thân nhiệt thấy trong hôn mê do say nóng, trạng thái động kinh, tăng thân nhiệt ác tính do gây mê qua đường hô hấp, ngộ độc các thuốc có hoạt tính cholinergic, chảy máu cầu não, tổn thương đồi thị…
Dấu hiệu kích thích màng não.
Đáy mắt.
Đồng tử: bình thường (có đường kính 3 – 4mm cân đối và phản xạ nhậỵ), đồng tử đồi thị (co nhẹ, còn phản xạ, gặp trong giai đoạn sớm của chèn ép đồi thị, có thể do gián đoạn đường dẫn truyền giao cảm ly tâm), đồng tử dãn, không còn phản xạ (fixed pupil, đường kính đồng tử hơn 7mm, thường do chèn ép dâỵ III đoạn ngoại vi hoặc do ngộ độc các thuốc có hoạt tính kháng cholinergic hoặc các thuốc cường giao cảm (sympathomimetic). Tuy nhiên, nguyên nhân haỵ gặp nhất là thoát vị qua lều tiểu não của phần trong thuỳ thái dương do khối phát triển trên lều.
Các vận động của mắt (phản xạ mắt – đầu hay dấu hiệu mắt búp bê, các test khám tiền đình).
Kiểm tra các đáp ứng với đau.
CẤP CỨU VÀ CHĂM SÓC BỆNH NHÂN HÔN MÊ
Sau khi tiếp nhận bệnh nhân hôn mê, thầy thuốc cần tiến hành song song hai công việc:
- Chẩn đoán nguyên nhân hôn mê (các xét nghiệm được chỉ định tuỳ từng nguyên nhân).
- Cấp cứu và chăm sóc duy trì các chức năng sống.
Khi đã xác định được nguyên nhân thì điều trị căn nguyên (được đề cập trong từng trường hợp hôn mê cụ thể).
Nguyên tắc xử lý chung bệnh nhân hôn mê:
Duy trì chức năng sống
Chức năng hô hấp
Tuỳ từng hoàn cảnh mà có thể vận dụng các biện pháp sau:
- Giữ thông đường thở (tháo bỏ răng giả, hút sạch đờm dãi, để bệnh nhân nằm nghiêng…).
- Mở khí quản, đặt nội khí quản, thở máy.
- Thở oxy.
Chức năng tuần hoàn
Trợ tim.
Điều chỉnh huyết áp bằng các thuốc làm tăng hoặc giảm áp, truyền dịch. Tuỳ theo bệnh cụ thể mà duy trì các chỉ số huyết áp khác nhau.
Chống phù não
Biện pháp chung
Tăng thông khí, thở oxy.
Nằm đầu cao 15 – 30°.
Hạ huyết áp trong trường hợp cần thiết.
Các thuốc chống phù não
Tuỳ từng trường hợp cụ thể mà có thể chỉ định các thuốc chống phù não sau:
- Glycerin: tác dụng chống phù não thông qua cơ chế thẩm thấu.
- Mannitol: tính chất ưu trương, tác dụng chống phù não qua cơ chế thẩm thấu (tăng áp lực thẩm thấu tại hàng rào máu – não).
- Các thuốc khác:
+ Magiê sulphat.
+ Corticoid.
+ Glucose ưu trương.
- Khi dùng các thuốc chống phù não ưu trương cần đề phòng các nguy cơ sau:
+ Tác dụng phản hồi (rebound effect).
+ Tăng gánh tim và phù phổi cấp.
Duy trì nước điện giải và cân bằng kiềm toan
Đảm bảo lượng nước vào – ra khoảng 2000 – 2500ml.
Chống co giật
Dinh dưỡng đủ
Đảm bảo có đủ 1500 – 2000kcal/24 giờ.
Cho ăn qua sonde.
Truyền dinh dưỡng (đạm, đường, tinh bột kết hợp).
Dự phòng tổn thương thứ phát và phục hồi chức năng
- Chống bội nhiễm:
+ Vệ sinh da, răng, miệng, mũi, bộ phận sinh dục, chăm sóc các loại sonde…
+ Các biện pháp làm giảm khí cặn đường hô hấp (vỗ rung…).
+ Cho kháng sinh.
- Chống loét điểm tỳ:
+ Thay đổi tư thế 2 giờ một lần.
+ Dùng đệm khí hoặc đệm nước có ngăn


