Phương pháp ghi điện thế kích thích (Evoked potential – EP)
1. Đại cương
1.1. Cơ sở lý thuyết của phương pháp ghi điện thế kích thích cảm giác
– Điện thế kích thích (cũng có tác giả gọi là điện thế gợi hay điện thế đáp ứng) về bản chất là sự ứng dụng phương pháp ghi điện thần kinh trên hệ thần kinh trung ương. Khi ghi điện thế kích thích người ta cũng kích thích đường dẫn truyền thần kinh tại một vị trí và ghi lại điện thế đáp ứng (EP) tại một vị trí khác.
– Nếu như phương pháp ghi điện thần kinh được khởi đầu ứng dụng sớm để khảo sát chức năng dẫn truyền ly tâm (đường dẫn truyền vận động) do sự đơn giản trong thao tác kỹ thuật thì điện thế kích thích trong một thời gian dài người ta chỉ ứng dụng được trong thăm khám các đường dẫn truyền hướng tâm (hệ cảm giác, thính giác và thị giác).
– Ghi điện thế kích thích là gì? Thông qua kích thích cơ quan thụ cảm ngoại vi (dây thần kinh cảm giác, mắt và tai) một điện thế được tạo thành và được dẫn truyền lên não, tại mỗi điểm nhất định trên chặng dẫn truyền (dây thần kinh ngoại vi, tuỷ sống, thân não hoặc vỏ não) điện thế này đều có thể đo, ghi lại được và được gọi là điện thế đáp ứng (response potential). Trong đa số trường hợp, điện thế kích thích chính là điện thế đáp ứng nói trên được ghi tại các vùng cấu trúc khác nhau của trung ương thần kinh (tủy sống, thân não, vỏ não).
– Các điện thế đáp ứng của thần kinh trung ương đều có biên độ rất nhỏ (từ 0,1 tới khoảng 20, hiếm khi được 30pV) cho nên chúng có nguy cơ bị các điện thế sinh học lớn khác như điện não (có điện thế hàng chục pV), điện cơ (hàng chục mV) “nuốt” mất dạng. Chính vì vậy, điện thế kích thích chỉ có thể ghi lại được bằng cách tập cộng nhiều điện thế đáp ứng khi sử dụng phép trung bình cộng (averaging) của kỹ thuật máy tính Nhờ kỹ thuật trung bình cộng này mà các điện thế kích thích cảm giác thân thể, thị giác và thính giác được phổ cập lâm sàng và nghiên cứu rầm rộ trong hơn một thập kỷ qua.
– về nguyên tắc: người ta có thể ghi được một loạt các điện thế đáp ứng từ các vị trí khác nhau dọc theo đường dẫn truyền cảm giác. Các điện thế đó là:
+ Các điện thế của các cấu trúc dưới vỏ (tuỷ, thân não…).
+ Các điện thế của vỏ não cảm giác đặc hiệu sơ cấp (prime specific sensory cortex) như vỏ não cảm giác, vỏ não thị giác và vỏ não thính giác với các điện thế tương ứng (hình 8.159A).
– Giống như điện thế của vỏ não cảm giác sơ cấp, các thành phần điện thế dưới vỏ luôn có biên độ nhỏ nhất (<1pV) nhưng lại cỏ tính bền vững cao, không phụ thuộc vào mức độ ý thức của bệnh nhân.
– Các điện thế của vỏ não cảm giác đặc hiệu thứ cấp (seconde specific sensory cortex).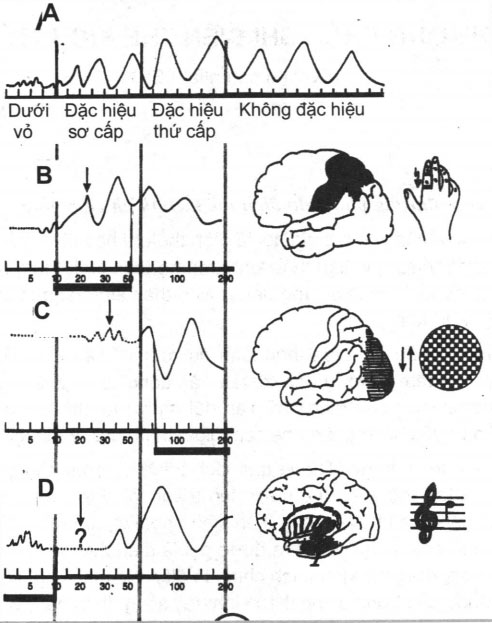 Hình 8.159. Các thành phần chính của điện thế của SEP
Hình 8.159. Các thành phần chính của điện thế của SEP
– Điện thế muộn không đặc hiệu: có nghĩa là điện thế không phụ thuộc vào loại kích thích.
– Các thành phần muộn của điện thế nói chung có biện độ lớn hơn rõ rệt nhưng lại phụ thuộc rất nhiều vào trạng thái ý thức của bệnh nhân. Chỉ cần một sự thiếu tập trung nhỏ cũng có thể dẫn đến những thay đổi đáng kể của điện thế.
– Các thành phần điện thế có ý nghĩa trong chẩn đoán lâm sàng hàng ngày là các thành phần được đánh dấu đen (mũi tên) trong hình 8.159, đó là:
+ Trong hệ cảm giác (B): thành phần dưới vỏ và vỏ não đặc hiệu sơ cấp.
+ Trong hệ thị giác (C): các đáp ứng sớm không thể bỏ qua nhưng các thành phần tương đối muộn lại có vai trò quyết định, các thành phần này lại rất hay bị ảnh hưởng bởi ý thức của bệnh nhân.
+ Hệ thính giác (D): chỉ có thành phần dưới vỏ có ý nghĩa trong chẩn đoán thần kinh.
1.2. Nguyên tắc chung về kỹ thuật ghi SEP, VEP và AEP
Tư tưởng chỉ đạo trong khi thực hành ghi điện sinh lý lâm sàng là:
– Đảm bảo thời gian thao tác không dài quá, quá trình ghi không gây khó chịu cho bệnh nhân và điện thế kích thích phải đảm bảo có thể tái tạo được (hình SEP của các lân ghi đông dạng với nhau).
– Vì sự dao động tự nhiên của giá trị thời gian tiềm ờ EP có thời gian tiềm > 30ms là > 1ms, vì vậy, việc đưa kết quả ở dạng số thập phân (ví dụ như 48,3ms) chỉ có ý nghĩa về mặt lý thuyết.
– về phương diện điện cực: hiện nay có hai loại điện cực được ưa dùng là điện cực lá và điện cực kim. Điện cực lá có lợi thế là không gây đau cho bệnh nhân, trong đó chât liệu bạc là ưu thế nhất. Điện cực kim có tính ưu việt là đặt nhanh, bám chắc, dùng được cho mọi vị trí, nhưng gây cảm giác khó chịu cho bệnh nhân (trên thực tế bệnh nhân không có cảm giác đau), vì vậy, để đảm bảo tính chính xác và thao tác nhanh thì nói chung các điện cực kim (mà các kim châm cứu hay được ưa chuộng) chiếm ưu thế.
– Điều kiện phòng đo phảỉ đảm bảo cho bệnh nhân dễ dàng thư dãn thoải mái (yên tĩnh, ấm…) để tránh nhiễu do điện thế cơ gây nên. Trong đó; quan trọng là các cơ mi, trán, cơ nhai, nuốt và cơ gáy. Nếu bệnh nhân khó chịu hay phải nuốt thì thầy thuốc cần quy thời điểm cho bệnh nhân nuốt nước bọt hoặc cho bệnh nhân có đủ thời gian thư dãn.
– Tên gọi của từng thành phần SEP:
+ Cách mắc điện cực theo nguyên tắc sau:
Sóng âm ở trên đường đẳng điện, đỉnh tương ứng gọi là N.
Sóng dương ở dưới đường đẳng điện, đỉnh tương ứng gọi là P.
+ Cách gọi tên:
Cực của đỉnh (P hoặc N) + thời gian tiềm tàng của đỉnh (ví dụ N20 trong CSEP của chi trên, P40 trong CSEP của chi dưới, P100 trong VEP…).
Cách gọi tên khác là cực của đỉnh (P hoặc N) + số thứ tự của đỉnh ví dụ N1/P1/N2/P2…
2. Điện thế kích thích cảm giác thân thể (somatosensible evoked potential = sSEP hay SEP)
2.1. Lịch sử của phương pháp
Năm 1947, Dawson là người đầu tiên chỉ ra rằng có thể ghi được điện thế của vỏ não cảm giác từ da đầu khi kích thích các dây thần kinh cảm giác hoặc hỗn hợp ở tay; sau đó, đã có nhiều thông tin, ấn bản về vấn đề này được công bố. Ngày nay, ghi điện thế kích thích cảm giác thân thể đã dần trở thành việc thăm khám thần kinh thường quy tại các cơ sở lâm sàng thần kinh nhằm xác minh những tổn thương thần kinh trung ương cũng như ngoại vi, phục vụ cho việc chẩn đoán, theo dõi diễn biến của bệnh và đánh giá kết quả điều trị.
2.2. Cơ sở giải phẫu và sinh lý
– Hệ cảm giác gồm 2 phận: lemniscus (cột sau, dải Reil giữa) và extralemniscus (bó gai thị). Ngày nay người ta đã khẳng định rằng phương pháp ghi SEP hầu như chỉ khảo sát được một cách chọn lọc chức năng của hệ lemniscus (cảm giác sâu).
– Hệ Lemniscus được bắt đầu bằng các thụ cảm thể cơ học ở ngoại vi (da, cơ và khớp), sau đó là đường dẫn truyền (gồm các sợi thần kinh lớn dẫn truyền nhanh, có tốc độ dẫn truyền khoảng 40 – 70m/s (tương ứng với các đuôi gai, các nhánh ngoại vi của tế bào hạch cạnh sống). Các sợi trục (nhánh trung ương) của tế bào hạch cạnh sống đi qua rễ sau, vào cột sau, đi ngược lên trên và tận cùng ở các nhân cột sau (nucleus cuneatus/nuclus gracilis) ở phần dưới của hành não.
– Cũng tại đây tế bào cảm giác thứ 2 bắt đầu, nó bắt chéo trong dải lemniscus medialis ở thân não sang bên đối diện, đi ngược lên trên tới nhân trước nền (ventrobasal) của đồi thị. Từ đôi thị neuron cảm giác thứ 3 đi theo bó đồi – vỏ (tractus thalamocorticalis) lên trung khu cảm giác vỏ não ở hồi sau trung tâm.
Việc ghi SEP được thực hiện trên đường dẫn truyền nhanh có ngưỡng kích thích thấp này. Những bieu hiện bệnh lý của SEP hay gặp nhất khi có tổn thương cảm giác phân biệt 2 điểm, cảm giác tư thế trong không gian và cảm giác rung.
– Khi có một dây thần kinh cảm giác hoặc dây hỗn hợp của hệ lemniscus bị kích thích tại vùng da do nó chi phối thì sẽ có các thành phần SEP khác nhau xuât hiện dọc đường dân truyền cảm giác.
Ví dụ: NSEP1 và NSEP2 sau khi kích thích các dây thần kinh chi trên, các thành phần khác phản ánh những dao động sau si – náp của các neuron tham gia vào quá trình dận truyên xung động thần kinh (ví dụ NSEP3 trong nhân cuneatus, N1 của phức bộ vỏ não sơ câp sau khi kích thích các dây thần kinh chi trên, P1 của điện thế vỏ tương ứng sau khi kích thích các dây thân kinh chi dưới).
– Theo các tác giả, phức bộ CSSEP (điện thế kích thích cảm giác thân thể chi tại vỏ não) sơ cấp xuất hiện do kích thích sợi Ap ở dây thần kinh ngoại vi, các thành phần muộn sau đó xuất hiện do kích thích các sợi A5 và sợi c ở dây thần kinh ngoại vi. Nếu kích thích xuất hiện từ cơ thì phức bộ sơ cấp do các sợi hướng tâm la xuất chiếu trực tiếp lên vỏ não cảm giác.
2.3. Các đạo trình SEP khuyến cáo và kỹ thuật ghi
2.3.1. Khái quát chung
– Các đạo trình được khuyến cáo:
Có nhiều phương pháp, vị trí ghi SEP, nhưng các vị trí (đạo trình) sau được nhiều tác giả khuyên dùng. Tuỳ theo vị trí ghi mà người ta gọi tên cho điện thế ghi được (hình 8.161, hình 8.162), cụ thể như sau: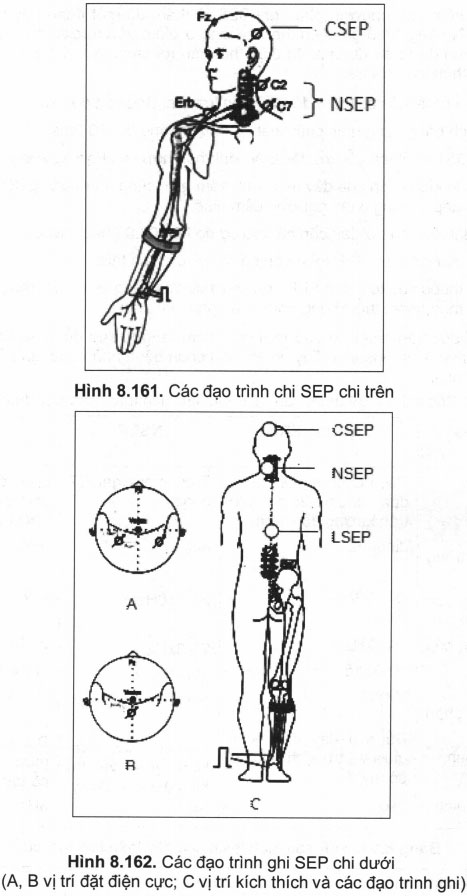 + SEP ghi tại gáy (được gọi là Neck SEP hay NSEP): sau kích thích các dây thần kinh chi trên. SEP ghi tại da đầu (cortical SEP hay CSEP): sau kích thích các dây thần kinh chi trên, chi dưới, dây V, dây mu (N. pudendus) hoặc các dây thần kinh da như dây da đùi ngoài (N. cutaneus femoralis lateralis)…
+ SEP ghi tại gáy (được gọi là Neck SEP hay NSEP): sau kích thích các dây thần kinh chi trên. SEP ghi tại da đầu (cortical SEP hay CSEP): sau kích thích các dây thần kinh chi trên, chi dưới, dây V, dây mu (N. pudendus) hoặc các dây thần kinh da như dây da đùi ngoài (N. cutaneus femoralis lateralis)…
+ SEP thắt lưng (lumbal SEP hay LSEP): sau kích thích các dây thần kinh chi dưới.
+ SEP da đầu (cortical SEP hay CSEP): sau kích thích dây thần kinh pudendus.
– Bổ sung thêm cho phương pháp ghi SEP là thăm dò một đoạn dây thần kinh ngoại vi càng dài càng tốt bằng cách ghi điện the đáp ứng ở điểm gốc (proximal) của nó. Cho tới nay phương pháp luôn được sử dụng là đo điện thế đám rối cánh tay tại điểm erb (ERB potential) đối với các dây thần kinh chi trên.
– Lưu ý: đối với tất cả các thăm dò SEP cần lưu ý những vấn đề sau
+ Kích thích bằng xung hình chữ nhật có thời khoảng 0,1 – 0,2ms.
+ Cường độ kích thích đối với dây thần kinh hỗn hợp cao hơn ngưỡng vận động rõ rệt.
+ Cường độ kích thích của dây thần kinh cảm giác cũng như cường độ kích thích khoanh da (dermatome) gấp khoảng 3 lần ngưỡng cảm giác.
+ Sơ đồ đặt điện cực ở đầu căn cứ vào sơ đồ hệ 10/20 (theo Jasper).
+ Gọi tên của điện thế SEP theo bên cơ thể được kích thích.
+ Sự phụ thuộc vào tuổi của SEP còn chưa được khẳng định nên trong bảng các chỉ tiêu sinh lý việc đưa theo nhóm tuổi không hoàn toàn phải bắt buộc.
– Sự phụ thuộc vào nhiệt độ của thời gian tiềm tàng tương đối ít so với các chỉ số dẫn truyền của dây thần kinh ngoại vi. Tuy nhiên, nếu chân bệnh nhân quá lạnh thì cũng cần được sươi ấm trước khi ghi.
Bảng 8.10. Các chỉ tiêu kỹ thuật của SEP sau khi kích thích các dây thần kinh chi trên
| Các chỉ tiêu | Điện thế ERB | NSEP | CSEP | |
| kỹ thuật | ||||
| – Điện cực ghi: | Cách cạnh ngoài cơ ức | Trên mỏm gai C7 | Sau điểm giữa đỉnh | |
| đòn chũm 2cm, bên | họăc C2 | 3cm sang bên đối diện | ||
| trên xương đòn 1cm. | với bên đo 7cm | |||
| – Điện cực trung tính: | điểm Fz | điểm Fz | điểm Fz | |
| -Giới hạn dưới của tân sô: | 20 – 50Hz | 20 – 50Hz | 2Hz | |
| – Giới hạn trên của | 2 – 3kHz | 2 – 3kHz | 2 – 3kHz | |
| tần số: | 10pV/1ô | 10pV/ô | 10nV/ô | |
| – Phóng đại: | 20ms | 50ms | 50 – 100ms | |
| – Thời gian phân tích: | Đối với dây thần kinh | Đối với dây thần kinh | ||
| Đối với dây thần kinh giữa và trụ kích thích ở cổ tay | ||||
| – Điểm kích thích: | giữa và trụ kích thích ở cổ tay | giữa và trụ kích thích ở cổ tay | ||
| – Tần số kích thích: | 3Hz | 3Hz | 3Hz |
Bảng 8.11. SEP sau kích thích các dây thần kinh chi dưới
| Các chỉ tiêu kỹ thuật | LSEP | CSEP |
| – Điện cực ghi: | Khoang gian đốt D12 – L1 | 3cm sau điểm giữa đỉnh |
| – Điện cực trung tính: | Mào chậu bên kích thích | điểm Fz |
| 20 – 50Hz | 5 – 10Hz | |
| – Giới hạn dưới của tần số: | 2 – 3kHz | 0,8- 1kHz |
| – Giới hạn trên của tần số: | 10pV/1ô | 10μV/ô |
| – Phóng đại: | 50ms | 200ms |
| – Thời gian phân tích: | Đối với dây thần kinh chày và | Đối với dây thần kinh chày |
| – Điểm kích thích: | hiển, kích thích ở cổ chân | và hiển kích thích ở cổ chân |
| – Tần số kích thích: | 3Hz | 3Hz |
2.3.4. CSEP sau kích thích dây V, dây XII
– Điện cực ghi: trên đường đỉnh – tai và cách đường giữa 9cm về bên đối diện với bên đo.
– Điện cực trung tính: điểm Fz.
– Giới hạn dưới của tần số: 2 – 10Hz.
– Giới hạn trên của tần số : 2 – 3kHz.
– Phóng đại: 10μV/1ô
– Thời gian phân tích: 50ms
– Điểm kích thích: đồng thời môi trên và dưới cùng 1 bên bằng điện cực lá (hay sử dụng nhất)
– Tần số kích thích: 3Hz
– Trong trường hợp có nhiều nhiễu hoặc khi cần đánh giá từng nhánh:
+ Kích thích nhánh 2 và 3 bằng điện cực kim.
+ Kích thích một bên lưỡi bằng điện cực ghi EEG cặp tai.
– Dây đất dùng bằng một băng dài quanh đầu giữa điểm kích thích và điểm ghi.
– Nếu nhiễu nhiều, có thể là do 2 điện cực gần nhau quá. Nếu vậy quay điện cực kích thích 180 độ sẽ đỡ nhiễu hơn, cũng có thể do nhiễu điện cơ do kích thích cơ học.
2.3.5. CSEP sau kích thích dây thần kinh mu (dây pudendus)
– Tất cả các chỉ số kỹ thuật giống trong CSEP sau kích thích các dây thần kinh chi dưới.
– Điểm kích thích là dương vật (dùng điện cực nhẫn).
2.3.6. CSEP sau kích thích dây da đùi ngoài (cutaneus femoralis lateralis)
– Tất cả các chỉ số kỹ thuật giống như trong kích thích các dây thần kinh chi dưới.
– Điểm kích thích: mặt ngoài đùi bằng điện cực dán. Trong khi ghi không tránh khỏi sự co các cơ cục bộ, tuy nhiên, theo kinh nghiệm của các tác giả các điện thế co cơ này cũng không gây phiền hà lắm.
2.4. Các kết quả bình thường
2.4.1. Nhận xét chung
– Kết quả rất khác nhau giữa các cá thể, có thể do khoảng cách giữa hai điểm kích thích – ghi khác nhau. Do độ, để tránh những kết quả dương tính giả, cần lấy khoảng sinh lý rộng (khi kích thích các dây thân kinh ở chi trên mà không muốn cân nhắc về độ dài của tay) hoặc chiều cao cơ thể (khi kích thích các dây thần kinh chi dưới) thì lấy giá trị bình thường (norm) = X ± 2,5SD.
– Sự khác nhau của SEP trên từng cá thể cũng cần phải được đề cập, mặc dù nó có nhỏ hơn nhiều lần so với sự khác biệt giữa các cá thể vơi nhau.
– Khi đo nhiều lần liên tục trên một bệnh nhân sẽ được kết quả không đồng nhất.
– Kết quả đo giữa 2 bên cơ thể cũng có sự khác nhau. Vì những lý do đó nên khi đọc kết quả cần phải lưu ý.
– ở đây cũng cần lưu ý một điều rằng, không nên đánh giá quá cao những biểu hiện không bình thường của biên độ. Trong nhiều trường hợp người ta quan sát thấy răng sự chênh lệch biên độ giữa 2 bên cơ thể ở người bình thường có thể tới 1/3 giá trị của nó.
– Các SEP được mô tả ở phần sau.
2.4.2. Đặc điểm các điện thế kích thích
a. Điện thế ERB
– Khác với điện thế đáp ứng cảm giác, nó là tổng điện thế của các sợi cảm giác khi kích thích thuận chiều (orthodrom) và điện thế các sợi vận động khi kích thích ngược chiều (antidrom).
– Cũng giống như trong ghi điện thần kinh, tốc độ dẫn truỵền tối đa được tính bằng khoảng cách giữa hai điểm (điểm kích thích – điểm đo) và thời gian tiềm tàng của đỉnh dương đầu tiên của đap ứng thần kinh. Trong trường hợp này, vị trí của điện thế trung tính ít có ý nghĩa.
b. NSEP sau kích thích các dây thần kinh chi trên
– Bình thường sau kích thích 18ms sẽ ghi được tối đa 4 đỉnh âm từ các cấu trúc:
+ NSEP1: đầu xa đám rối thần kinh cánh tay.
+ NSEP2: điểm vào của rễ sau tương ứng với cột sau.
+ NSEP3: nhân chêm (N. cuneatus).
+ NSEP4: dải Reil giữa (lemniscus medialis).
– Đo đồng thời ở C2 và C7 có các loại điện thế khác nhau cùạ các cấu trúc khác nhau, trong thực tế vấn đề này chỉ có tính chất hàn lâm. Trong 4 thành phần trên chỉ có NSEP3 (còn gọi là N13 vì nó ghi được sau khi kích thích 13 giây) có thể ghi được ở người bình thường. NSEP1- 2 và 4 thường không có khả năng tái tạo ngay cả ờ người bình thường (các điện thế ghi được sau mỗi lần kích thích không đồng dạng). Vì vậy, ý nghĩa chẩn đoán của chúng hạn chế. Chỉ có norm của N13 là được đề cập. Nếu điện thế cơ gáy cao thì việc ghi N13 cũng gặp nhiều khó khăn.
c. CSEP sau khi kích thích các dây thần kinh chi trên
– Ghi được dễ dàng vì điện thế cơ ở da đầu rất nhỏ.
– Trong khoảng thời gian 40 phút kích thích đầu tiên người ta thấy phức bộ các điện thế N1/P1/N2/P2/N3. Quan trọng là điện thế N1 (N20) do kích thích được dẫn truyền từ bó đồi – vỏ và là điện thế vỏ đầu tiên.
+ Thời gian tiềm của nó là thời gian dẫn truyền từ điểm kích thích tới vỏ não cảm giác.
+ N1 thường không rõ đỉnh nhọn mà chỉ là dạng cao nguyên (plateau), thậm chí điện thế này chỉ là điểm bắt đầu xuống của P1. Các dạng này không cỏ ý nghĩa bệnh lý. Cũng có khi nó chỉ là sự chênh lệch thông thường giữa 2 bên cơ thể.
– Khoảng thời gian giữa NSEP3 và N1 của CSEP chi trên (được gọi là khoảng cách liên đỉnh = thời gian tiềm tàng liên đỉnh (interpike latenz) = IPL2) là đại lượng đo thời gian dân truyền giữa nhân chêm (cutaneus) và vỏ não, còn gọi là thời gian dân truyền trung ương. Nó có thể được so sánh giữa 2 bên cơ thể và là một đại lượng để xác định nguyên nhân rôi loạn cảm giác ở tuỷ cổ hay ở bán cầu não.
– Tương tự như vậy khi phân tích IPL1 giữa đám rối cánh tay và nhân cuneatus.
d. LSEP sau kích thích dây thần kinh hông kheo trong (dây chày = N. tibialis).
– Sau khi kích thích dây chày ở sau mắt cá trong sẽ ghi được ở vùng chuyển đoạn cột sống lưng – thắt lưng phức bộ SEP với 1, 2 hoặc 3 pha, đặc trưng bởi một sóng âm nhọn với thời gian tiềm trung bình khoảng 22ms (N22).
– Ngạy cả sóng N22 chính này cũng khó ghi ở người già hoặc người khoẻ mạnh mà không thư dãn tốt khi khám, số lần kích thích cần thiết để trung bình hoá là 1000 – 2000.
– Việc ghi các sóng khác (đo tại D12 – L1 hoặc L5) là một công việc tốn thời gian nhưng theo kinh nghiệm của nhiều tác giả không mang lại nhiều ý nghĩa trên lâm sàng.
– Norm chỉ có cho N22.
– Khi ghi CSEP có thể dựa vào IPL để xác định thời gian dẫn truyền trung ương.
e. CSEP sau kích thích dây thần kinh chi dưới
– Sau khi kích thích các dậy thần kinh chi dưới trong vòng 80ms sẽ ghi được phức bộ điện thế hình w gồm N1/P1/N2, bắt đầu bằng đỉnh dương P1 sau khi kích thích 40ms (P40). Thời gian tiềm tàng của đỉnh P1 là đại lượng phản ảnh thời gian cần thiết cho dẫn truyền trước hướng tâm. Đỉnh N1 là một thành phần điện thế không bền vững.
– Thường thường người ta kích thích dây hông khoeo trong ở sau mắt cá trong, ở các bệnh nhân co cứng cơ, khi kích thích rễ có biểu hiện tự động tuỷ làm bệnh nhân khó chịu và kết quả khó đạt.
– Thay vì kích thích dây thần kinh hông khoeo trong người ta có thể kích thích dây hiển ngoài (suralis) ở cạnh ngoài bàn chận. Trường hợp này cần xác định ngưỡng cảm giác và nhận ngưỡng đó lên 2,5 – 3 lần để lấy cường độ kích thích. Trong hình 8.163A ta thấy SEP xuất hiện rất rõ ràng và có nhiều pha hơn dạng w bình thường. Trong hình 8.163B, thành phần P1 đầu tiên thường có biên độ nhỏ tới mức hình w rất mất cân đối và P1 có thể không được quan sát thấy. Khi đó, P2 dễ bị nhận nhầm là P1 làm thời gian tiềm kéo dài giả tạo. Vì vậy, khi thời gian tiềm P1 kéo dài cần tăng số lần kích thích hơn nữa để xem thông qua quá trình trung bình cộng P1 biên độ nhỏ có xuất hiện không.
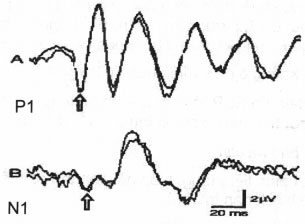
Hình 8.163. CSEP dây chày có hình chữ w (A) và SEP dây suralis (B)
f. CSEP sau kích thích dây thần kinh tam thoa (dây trigeminus)
Sau khi kích thích đồng thời 2 nhánh dưới của dây V ở gần môi 50ms sẽ ghi được phức bộ N1/P1/N2 tại vùng xuất chiếu vận động mội (hình 8.164). Thành phần NỊ không phải lúc nào cũng ghi được. Điện thế P1 (P19) là điện thế ổn định nhất và dễ tái tạo nhất, vì vậy, nó đủ độ tin cậy để đánh giá đoạn đầu của đường hướng tâm.
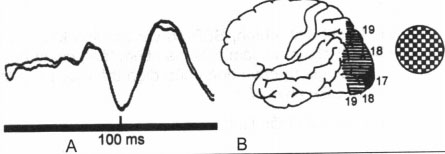 Hình 8.165. Trung khu vỏ não thị giác và hình dạng VEP
Hình 8.165. Trung khu vỏ não thị giác và hình dạng VEP
3.3. Kỹ thuật kích thích thị giác
– Ngay với sự thay đổi sáng – tối cũng có thể tạo kích thích gây VEP, tuy nhiên VẸP thu được bằng kích thích loại này hình dạng không được ổn định và rất khó nhận xét. Cho đên nay người ta thấy rằng, nếu sử dụng kích thích mẫu bàn cờ vua thì VEP rất ổn định. Kích thích loại này chính là sự thay đổi màu đen hoặc trắng của các ô bàn cờ, trong khi độ sáng toàn thể trong thị trường không hề thay đổi.
– Các chỉ tiêu quan trọng đối với một kích thích là:
+ Độ sáng (mật độ chiếu) của kích thích: độ sáng tỷ lệ nghịch với thời thời gian tiềm tàng của VEP (hình càng tối thời gian tiềm càng dài). Người ta thấy rằng khi độ sáng giảm từ 3 lux xuống còn 0,3 lux thì thời gian tiềm của VEP sẽ tăng từ 99 lên 117ms. Trong thực tê, đơn vị tính cường độ ở đây phải là mật độ chiếu sáng (candela trên mỗi mét vuông hay cd/m2), nhưng người ta vẫn phải dùng lux để tính vì máy đo lux dễ kiếm (hay dùng là luxmeter hiệu Conrad – Electronic Muènchen), cách đo đơn giản, cần đảm bảo rằng: độ sáng toàn bộ của màn hình TV kích thích là 300 lux.
+ Khoảng cách từ mắt bệnh nhân đến màn hình: không xa hơn 1m vì độ sáng giảm rất nhanh khi khoảng cách tăng. Nếu các điều kiện trên được đảm bảo thì các hăng sô sau có thê dùng để so sánh:
Thời gian tiềm tàng. 101ms (SD = 6ms; X + 3SD = 119ms).
Chênh lệch thời gian tiềm giữa hai mắt: 2,3ms (SD = 2,7X + 3SD = 10,5ms).
Biên độ: > 3pV.
Tỷ lệ biên độ phải – trái: < 2.
+ Góc nhìn: góc từ mắt bệnh nhân lên cạnh trên và cạnh dưới của ô bàn cờ. Độ lớn của góc phụ thuộc vào độ lớn của ô bàn cờ và khoảng cách từ mắt bệnh nhân tới màn hình. Cân tính toán sao cho góc này vào khoảng 10, như vậy chiều dài của mỗi ô bàn cờ sẽ vào khoảng 1,5cm.
+ Độ tương phản sáng tối (DTP) của các ô bàn cờ: độ sáng của ô trắng (ĐSt) và độ sáng của ô đen (ĐSđ) được đo bằng luxmeter và phải thỏa mãn công thức:
ĐSt – ĐSđ
ĐTP= ______________ X 100 = 80%
ĐSt + ĐSđ
Với độ tương phản này VEP sẽ được ghi tối ưu.
3.4. Quy trình ghi VEP
– Điều chỉnh thị lực của bệnh nhân cho chính xác (bệnh nhân có tật khúc xạ phải mang kính thích hợp…).
– Bệnh nhân ngồi trước màn hình theo khoảng cách đã tính trước, tư thế thoải mái, tránh điện thế nhiễu do co cứng cơ, nhất là các cơ gáy.
– Đặt điện cực (dán hoặc kim), che một mắt (ghi VEP luôn được thực hiện cho từng mắt một).
– Làm tối buồng khám (không nhất thiết phải tối hoàn toàn).
– Bệnh nhân nhìn liên tục vào một điểm cố định sẵn trên màn hình.
– Trong suốt giai đoạn ghi (thời gian trung bình hóa) ta thấy VEP hiện rõ dần.
– Các nhiễu có thể có: bệnh nhận mệt mỏi, mất tập trụng, cố định điểm nhìn không tốt, rung giật nhãn cầu tự phát hoặc do cố định (nhiễu do điện thế nhãn cầu).
– Vì tại giao thoạ thị giác các sợi bắt chéo một phần nên cho dù có ghi VEP từng mắt một thì ỴEP cũng sẽ xuất hiẹn trên vỏ não thị giác cả hai bên, từ đó suy ra: chỉ có rối loạn dẫn truyền một ben đoạn trước giao thoa (nhất ĩà trong đoạn dây thị) mới làm tăng thời gian tiềm tàng của VEP.
3.5. Các thông số kỹ thuật máy
– Điện cực ghi: phía trên ụ chẩm ngoài 2,5cm.
– Điện cực đối chiếu: điểm Fz.
– Giới hạn tần số dưới: 2Hz.
– Giới hạn tần số trên: 100Hz.
– Độ phóng đại: 20 – 50p.v/ô.
– Số lần kích thích (trung bình cộng): 100
– Thời gian phân tích: 300ms.
– Tần số kích thích: 1,5 – 2Hz.
3.6. Các giá trị bình thường
– Người bình thường, sau 300ms đầu tiên đã thấy hỉnh VEP với các thành phần chính là N2, P2, N3 (hình 8.166).
– P2: rõ nhất, ổn định nhất.
– VEP rất phụ thuộc vào mức độ tỉnh táo của bệnh nhân.
– Sự lệ thuộc của P2 và VEP vào lứa tuổi: tăng chút ít theo tuổi, ví dụ nếu ờ tuổi 10 thời gian tiềm tàng trung bình là 114ms thì ờ lứa tuổi 70 sẽ tăng thành 119ms.
– Các giá trị bình thường:
+ Thời gian tiềm tàng: 101ms (SD = 6ms; X + 3SD = 119ms).
+ Chênh lệch thời gian tiềm giữa hai mắt: 2,3ms, (SD = 2,7ms; X + 3SD = 10,5ms).
+ Biên độ: > 3pV.
+ Tỳ lệ biên độ phải – trái: < 2.
3.7. Các tình trạng bệnh lý và chỉ định
3.7.1. Những biểu hiện bệnh lý
– Biểu hiện bệnh lý quan trọng nhất là tăng thời gian tiềm tàng P2, phản ánh tình trạng dẫn truyền chậm trong đoạn dây thị giác. Trong thực tế, các sợi dẫn truyền thị giác bắt chéo không hoàn toàn tại giao thoa thị giác, vì vậy, nếu nói sự thạy đổi thời gian tiềm tàng do dải thị sau giao thoa thì điều đỏ rất hiếm khi xảy ra và trong thực tế không được đề cập đến.
– Do sự chênh lệch biên độ và hình dáng của VEP nên khi đánh giá cũng cận hết sức thận trọng vì chúng có khoảng dao động rất lớn giữa các cá thể và chúng lệ thuộc rất nhiều vào sự tỉnh táo của bệnh nhân trong khi ghi.
3.7.2. VEP trong một số bệnh
– Viêm thần kinh hậu nhãn cầu:
+ Do rối loạn dẫn truyền nặng nề nên có khi không ghi được.
+ Nếu thị lực trên 0,1 vẫn có thể ghi được VEP nhưng biên độ giảm và thời gian tiềm tàng kéo dài, nhiều khi chỉ còn 10 – 30ms.
+ Chỉ rất hiếm các trường hợp viêm thần kinh hậu nhãn cầu có VEP bình thường.
+ Cũng tương tự như vậy, rất hiếm khi thấy sự phục hồi hoàn toàn của thời gian tiềm tàng kéo dài do viêm thần kinh hậu nhãn cầu. Nguyên tắc chung, cho dù thị lực có thể phục hồi hoàn toàn, thời gian tiềm tàng vẫn bị kéo dài.
+ VEP còn dùng để phân biệt những thay đổi đĩa thị: trường hợp viêm gai thị do viêm thị thần kinh gây kéo dài thời gian tiềm tàng, ứ phù gai thị nguyên nhân bệnh thần kinh thị giác trước và phù gai, chỉ trong trường hợp giảm thị lực nặng nề mới có giảm biên độ điện thế và tăng nhẹ thời gian tiềm tàng..
+ Các chứng bệnh viêm thị thần kinh khác: trong giang mai thần kinh, bệnh thoái hỏa dạng tinh bột thường có thời gian tiềm tàng của VEP kéo dài.
+ Thực tế không có thay đổi đặc hiệu trên VEP trong bệnh viêm thần kinh hậu nhãn cầu.
– Các quá trình choán chỗ chèn ép dây thị (bệnh nhãn cầu do nội tiết, viêm cơ vận nhãn…).
+ Dãn tới giảm biên độ cho tới mất hoàn toàn điện thế, có trường hợp kèm theo tăng thời gian tiềm tàng.
+ Thay đổi hình dáng điện thế.
– Tổn thương dây thị do nhiễm độc (rượu, thuốc lá): gây tổn thương sợi trục biểu hiện là giảm biên độ điện thế.
– Trong mù vỏ não: sẽ mất VEP.


