Khái niệm
Tăng áp lực động mạch phổi (PA) do bệnh lý nhu mô và mạch máu phổi, tăng áp lực đổ đầy tim trái, hoặc kết hợp. Bảng 136-1 liệt kệ các nguyên nhân gây tăng áp phổi
Triệu chứng
Khó thở gắng sức, mệt mỏi, đau ngực (do thiếu máu thất phải), ngất, phù ngoại vi.
BẢNG 136-1 PHÂN LOẠI TĂNG ÁP PHỔI
1. Tăng áp động mạch phổi
Vô căn
Bệnh mô liên kết (VD, CREST, xơ cứng bì, SLE, VKDT)
Bệnh tim bẩm sinh (VD, thông liên thất, còn ống động mạch,
thông liên nhĩ)
Tăng áp lực TMC
Nhiễm HIV
Thuốc hoặc chất độc (VD, fenfluramines)
2. Tăng huyết áp tĩnh mạch phổi
Rối loạn chức năng tâm thu hoặc tâm trương thất trái
Bệnh lý van tim trái
Tắc nghẽn tĩnh mạch phổi
3. Bệnh phổi
Bệnh phổi tắc nghẽn mạn tính
Bệnh phổi mô kẽ
Rối loạn hít thở khi ngủ
Giảm thông khí mạn
4. Bệnh thuyên tắc huyết khối phổi mạn
Thuyên tắc phổi mạn tính
Thuyên tắc phổi do huyết khối (VD, khối u hoặc vật lạ ngoài cơ thể)
5. Khác
Sarcoidosis
Histiocytosis X
Schistosomiasis
Viết tắt: CREST, calcinosis, Raynaud’s phenomenon, esophageal involvement, sclerodactyly, and telangiectasia (hội chứng)
Thăm khám lâm sàng
Giãn tĩnh mạch cổ, giãn thất phải, P2 mạnh, S4 bên phải, hở van 3 lá. Xanh tím và phù ngoại vi là những biểu hiện muộn.
Cận lâm sàng
Xquang ngực cho thấy ĐMP phình to. ECG có thể cho thấy phì đại Thất phải và dãn Nhĩ phải. Siêu âm tim cho thấy dãn Thất phải và Nhĩ phải; Áp lực tâm thu Thất phải có thể ước lượng thông qua ghi nhận Doppler dòng phụt van 3 lá. Đo chức năng phổi xác định cácrối loạn tắc nghẽn hoặc hạn chế; thường có cung lượng tim giảm. CT ngực xác định các bệnh phổi mô kẽ hoặc bệnh thuyên tắc phổi do huyết khối. Kháng thể kháng nhân (ANA) tăng trong bệnh lý mô liên kết.
XN HIV nên được thực hiện đối với các bệnh nhân có nguy cơ. Thông tim xác định chính xác áp lực ĐMP, cung lượng tim, và kháng lực mạch máu phổi, và nó còn xác định các bệnh tim bẩm sinh; khi làm thủ thuật, cần đánh giá đáp ứng với các chất giãn mạch tác dụng ngắn Hình 136-1 tóm tắt các cách xử trí bệnh nhân với tăng áp phổi không rõ nguyên nhân.
TĂNG ÁP LỰC ĐỘNG MẠCH PHỔI VÔ CĂN (PAH)
Không phổ biến (2 ca/triệu người), là dạng rất nặng của tăng áp phổi. Hầu hết Bệnh nhân có độ tuổi 40 – 50 tuổi, nữ nhiều hơn nam; lên đến 20% có tiền sử gia đình. Triệu chứng chủ yếu là khó thở, thường xảy ra đột ngột.
Khả năng sống <3 năm nếu không chữa trị.
Thăm khám lâm sàng
Sóng a nhô cao trong sóng mạch cảnh, phì đại thất phải, T2 tách đôi với P2. Giai đoạn cuối có suy tim phải.
Cận lâm sàng
Xquang: To thất phải và ĐMP trung tâm. ĐMP hình nón. Chức năng hô hấp: thường bình thường hoặc rối loạn thông khí hạn chế nhẹ. ECG: dãn thất phải, lệch trục phải, và dày thất phải. Siêu âm tim: dãn Thất phải và Nhĩ phải và hở van 3 lá.
Chẩn đoán phân biệt
Những rối loạn khác của tim, phổi và mạch máu phổi cần được xem xét. Các xét nghiệm chức năng phổi sẽ xác định bệnh phổi mạn tính gây ra tăng áp phổi và tâm phế man. Bệnh mô kẽ (PFTs, CT scan) và tăng áp phổi giảm oxy máu (ABGs, Sao2) nên được loại trừ. Chụp tưới máu phổi nên được xem xét nhằm loại trừ thuyên tắc phổi (PE) mạn tính. Tăng áp phổi hiếm khi do các bệnh lý ký sinh trùng (schistosomiasis, giun chỉ bạch huyết). Các rối loạn tim mạch cần được loại trừ bao gồm hẹp động mạch phổi và hẹp van động mạch phổi, thông liên thất và thông liên nhĩ với bệnh mạch máu phổi thứ phát (Hội chứng Eisenmenger ), và hẹp van 2 lá thầm lặng trên lâm sàng.
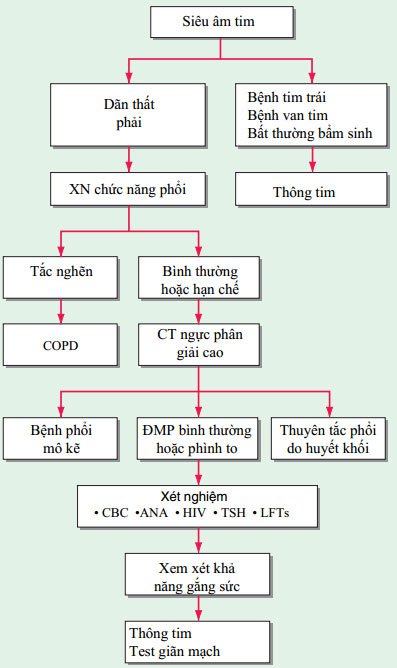
HÌNH 136-1 Xử trí bệnh nhân tăng áp phổi vô căn. Phải đánh giá tất cả các nguyên nhân có thể và các bệnh lí liên quan.
ĐIỀU TRỊ Tăng áp lực động mạch phổi
Hạn chế vận động mạnh, sử dụng lợi tiểu khi phù ngoại vi, thở O2 nếu giảm PO2, và chống đông wafarin kéo dài (INR mục tiêu = 2.0–3.0).
Nếu thuốc dãn mạch tác dụng ngắn có hiệu quả trong trong khi thông tim, bn có thể hưởng lợi từ liệu pháp chẹn kênh calcium liều cao (VD, nifedipine, up to 240 mg/d, hoặc amlodipine up to 20 mg/d); phải theo dõi hạ huyết áp hoặc suy tim phải trầm trọng hơn trong lúc điều trị.
Các liệu pháp được công nhận bao gồm:
1. Đối vận thụ thể Endothelin: bosentan (62.5 mg uống 2l/ng × 1 tháng, sau đó 125 mg uống 2l/ng) và ambrisentan (5–10 mg hàng ngày) cải thiện khả năng gắng sức đáng kể. Theo dõi men gan. Bosentan chống chỉ định cho bn đang dùng cyclosporine (thuốc sẽ tăng nồng độ bosentan máu) hoặc glyburide (kết hợp sẽ làm tăng men gan).
2. Ức chế Phosphodiesterase-5 : sildenafil (20–80 mg uống 3l/ng) và tadalafil (40 mg hàng ngày) cũng cải thiện khả năng gắng sức ở bn PAH. Không sử dụng chung với chất giãn mạch nhóm NO; kết hợp trên sẽ gây hạ huyết áp đáng kể.
3. Prostaglandins (iloprost đường hít, epoprostenol truyền TM liên tục, và treprostinil TM, tiêm dưới da, hoặc đường hít) cải thiện triệu chứng, khả năng gắng sức, khả năng sống. Tác dụng phụ thường gặp là đỏ mặt.
Với một số bệnh nhân có suy tim phải kéo dài, ghép phổi có thể được xem xét.


