-
Hướng dẫn bệnh nhân Bị GÚT cách tự phục vụ mình nếu đã có hiện tượng biến dạng khớp, bằng cách hàng ngày các đồ dùng của bệnh nhân phải được sắp xếp ở vị trí thích hợp và tiện sử dụng khi cần thiết.
-
Động viên, trấn an bệnh nhân để an tâm điều trị.
-
Ăn uống đầy đủ năng lượng, nhiều sinh tố. Không uống bia rượu và các thức ăn làm tăng acid
CHĂM SÓC BỆNH NHÂN GÚT
- Bệnh GÚT hay gặp ở tầng lớp người có mức sống cao, tỉ lệ ở một số nước châu
Âu khoảng 0,5% dân số, nam gấp 10 lần so với nữ. ở Việt Nam bệnh gặp chưa nhiều song trong thập niên gần đây thấy bệnh tăng lên rõ.
- Gút là một bệnh chuyển hoá, đặc trưng là có những đợt viêm khớp cấp và có hiện tượng lắng đọng natri urat trong các tổ chức, xảy ra do tăng acid uric trong máu.
- Acid uric là sản phẩm thoái giáng của nucleotid có base là Có 3 nguồn cung cấp acid uric:
- Do thoái giáng acid nucleic từ thức ăn đưa vào
- Do thoái giáng acid nucleic từ các tế bào bị chết
- Do tổng hợp nội sinh và chuyển hoá purin trong cơ thể nhờ các men đặc hiệu
- Acid uric được thải qua nước tiểu 450-500 mg/ngày và trong phân 200 mg
- Acid uric là sản phẩm thoái giáng của nucleotid có base là Có 3 nguồn cung cấp acid uric:
1.1. Nguyên nhân và cơ chế bệnh sinh
1.1.1. Chuyển hoá của acid uric
- Nồng độ acid uric trong máu theo hằng số của người Việt Nam là 45±10 mg/l (208-327 mol/l). Khi nồng độ > 70 mg/l (> 416,5 mol/l) được gọi là tăng acid uric máu
- Tăng sản xuất acid uric: dùng nhiều thịt có purin, tăng thoái giáng nucleoprotein tế bào, tăng tổng hợp purin nội
- Giảm đào thải acid uric niệu: giảm độ lọc cầu thận, giảm bài tiết của ống thận. ôi khi giảm phân hủy acid uric do vi khuẩn trong phân.
1.1.2. Các nguyên nhân làm tăng acid uric máu
1.1.3. Cơ chế bệnh sinh
Khi acid uric trong máu tăng cao, các dịch đều bảo hoà natri urat và sẽ xảy ra hiện tượng lắng đọng urat ở một số tổ chức, đặc biệt là màng hoạt dịch khớp, sụn xương, gân, tổ chức dưới da, nhu mô thận và đài bể thận…
ở khớp, tăng acid uric máu lâu ngày dẫn đến hình thành các hạt tôphi vi thể trong các màng hoạt dịch, làm lắng đọng natri urat ở sụn. Các vi tinh thể acid uric có thể xuất hiện trong dịch khớp và khi đạt được một lượng nhất định thì sẽ gây viêm khớp và là biểu hiện của cơn gút cấp tính. Trong khi gút, tại khớp sẽ xảy ra một loạt phản ứng: các bạch cầu tập trung đến thực bào làm giải phóng các lysozym, các chất này gây viêm; các vi tinh thể còn hoạt hoá yếu tố Hageman dẫn đến hình thành kallikrein và kinin có vai trò gây viêm khớp; hoạt hoá các bổ thể và plasminogen, dẫn đến hình thành các sản phẩm cuối cùng cũng có vai trò trong viêm khớp.
Từ khi tăng acid uric máu đến cơn gút đầu tiên thường khoảng 20-30 năm và người ta thấy 10-40% số bệnh nhân gút có cơn đau quặn thận cả trước khi viêm khớp.
1.2. Phân loại các hội chứng tăng acid uric máu và bệnh gút
1.2.1. Hội chứng tăng acid uric máu vô căn và bệnh gút nguyên phát
Thể này hay gặp nhất chiếm tới 85% các trường hợp, có tính gia đình và di truyền do rối loạn chuyển hoá purin.
1.2.2. Hội chứng tăng acid uric máu và bệnh gút rối loạn men
Nói chung thể này hiếm gặp.
1.2.3. Hội chứng tăng acid uric máu thứ phát
Có thể xảy ra do suy thận, trong một số bệnh máu, bệnh nội tiết…
1.3. Lâm sàng
Cơn gút cấp đầu tiên thường xuất hiện ở lứa tuổi 35-55, ít khi trước 25 tuổi hoặc sau 65 tuổi. ở nữ ít xảy ra trước tuổi mãn kinh, ở nam giới nếu xảy ra ở tuổi càng trẻ thì bệnh càng nặng.
Điều kiện thuận lợi: nhiều khi không rõ nhưng có thể xảy ra sau bữa ăn nhiều thịt rượu, sau xúc cảm mạnh, sau chấn thương kể cả vi chấn thương (đi giày chật), sau nhiễm khuẩn, dùng thuốc lợi tiểu như thiazid…
1.3.1. Cơn gút cấp tính
Xuất hiện đột ngột ban đêm, bệnh nhân thức dậy vì đau ở khớp, thường là khớp bàn ngón chân cái (60-70%): khớp sưng to, đỏ, phù, căng bóng, đau dữ dội và ngày càng tăng và chạm nhẹ cũng rất đau; các khớp khác có thể bị: cổ chân, gối, bàn tay, cổ tay, khuỷu. Hiếm thấy ở khớp háng, vai, cột sống. Lúc đầu chỉ một khớp sau có thể bị nhiều khớp.
Cơn kéo dài nhiều ngày, thường 5-7 ngày rồi các dấu hiệu viêm giảm dần. Hết cơn, khớp trở lại hoàn toàn bình thường. Trong cơn có thể có sốt vừa hoặc nhẹ, tốc độ lắng máu tăng, dịch khớp thấy bạch cầu khoảng 5000/mm3 phần lớn là đa nhân, dưới kính hiển vi thấy nhiều tinh thể natri urat. Cơn dễ tái phát khi có điều kiện thuận lợi.
Bên cạnh thể điển hình, cũng có thể tối cấp: khớp viêm sưng tấy dữ dội,
đau nhiều và thể nhẹ kín đáo, đau ít dễ bị bỏ qua.
1.3.2. Lắng đọng urat
- Hạt Tôphi
Hình thành các hạt tôphi dưới da. Thường xuất hiện chậm, hàng chục năm sau cơn gút đầu tiên. Khi đã xuất hiện thì dễ tăng số lượng, khối lượng và có thể loét. Tôphi hay thấy ở sụn vành tai, khuỷu tay, ngón chân cái, gót chân, mu bàn chân, gân Achille.
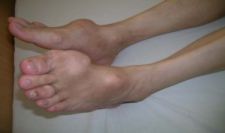
Hình 12.1. Hạt tôphi ngón chân cái và ở mu bàn chân
- Bệnh khớp do urat
Khớp bị cứng, đau khi vận động và làm hạn chế vận động, khớp sưng vừa, không đối xứng, cũng có thể có tôphi kèm theo. Trên X-quang thấy hẹp khe khớp, khuyết xương, hình hốc ở đầu xương.
1.3.3. Biểu hiện ở thận
Urat lắng đọng rải rác ở tổ chức kẽ thận, bể thận, niệu quản.
- Sỏi thận
10-20% các trường hợp gút, điều kiện thuận lợi là pH nước tiểu quá toan, nồng độ acid uric cao. Sỏi urat thường nhỏ và không cản quang.
- Tổn thương thận
Lúc đầu chỉ có protein niệu, có thể có hồng cầu, bạch cầu vi thể, sau tiến dần đến suy thận. Suy thận hay gặp ở thể có tôphi, tiến triển chậm và là nguyên nhân gây tử vong.
1.4. Tiêu chuẩn chẩn đóan
1.4.1. Tiêu chuẩn Rome 1963
- Acid uric máu > 70 mg/l (416,5 mol/l)
- Có hạt tôphi
- Có tinh thể natri urat trong dịch khớp hay lắng đọng urat trong các tổ chức khi soi kính hiển vi hay kiểm tra hoá học.
- Tiền sử có viêm khớp rõ, ít nhất lúc khởi đầu bệnh, viêm khớp xuất hiện
đột ngột, đau dữ dội và khỏi hoàn toàn sau 1-2 tuần.
Chẩn đoán: khi chỉ cần có 2 tiêu chuẩn là chẩn đoán chắc chắn.
1.4.2. Tiêu chuẩn New York 1966
- ít nhất có 2 đợt viêm cấp một khớp ở chi, có khởi bệnh đột ngột và khỏi sau 1-2 tuần.
- Có một đợt như trên nhưng liên quan đến khớp bàn ngón chân cái
- Có hạt tôphi
- Dùng colchicin bớt viêm nhiều trong 48 giờ. Chẩn đoán: Chỉ cần có 2 tiêu chuẩn là đủ
2. CHĂM SÓC BỆNH NHÂN GÚT CỦA ĐIỀU DƯỠNG
- Nhận định tình hình
Gút là một bệnh mãn tính, ngày càng nặng dần, nên khi tiếp xúc với bệnh nhân cần phải nhẹ nhàng, biết thông cảm và biết được các nhu cầu cần thiết của bệnh nhân.
2.1.1. Đánh giá bằng cách hỏi bệnh
- Hỏi các điều kiện thuận lợi như ăn nhiều thịt rượu, sau chấn thương kể cả tinh thần và thể chất và thậm chí ngay cả vi chấn thương (đi giày chật), sau nhiễm khuẩn, dùng thuốc lợi tiểu như …
- Trong gia đình có ai bị bệnh như bệnh nhân không?
- Vị trí của khớp đau, mức độ đau và hạn chế vận động.
- Các khớp đau đột ngột hay từ từ và thời gian đau như thế nào?
- Gần đây nhất có dùng thuốc gì không?
- Có buồn nôn, nôn và rối loạn tiêu hoá không?
- Bị như vậy lần đầu tiên hay lần thứ mấy?
- Thời gian các khớp đau kéo dài bao lâu?
- Có bị bệnh gì khác trước đây không?
- Hạt tôphi xuất hiện và tính chất của nó như thế nào?
- Sử dụng colchicin có giảm viêm hay không?
- Tình trạng tinh thần bệnh nhân có mệt mỏi, đau đớn, trầm cảm không?
- Tự đi lại được hay phải giúp đỡ?
- Tình trạng các chi có bị biến dạng không?
- Trên da có gì bất thường không?
- Kiểm tra các dấu hiệu sống.
- Đánh giá tình trạng các khớp bị tổn thương, chú ý các khớp hay bị tổn thương
- Đánh giá các biến chứng hay các bệnh kèm theo, đặc biệt chú ý tình trạng về tiêu hoá, như đau bụng hay có dấu hiệu xuất huyết tiêu hoá.
- Thu nhận thông tin qua hồ sơ bệnh án và gia đình.
- Quá trình điều trị và chăm sóc trước đó, các thuốc đã sử dụng.
2.2. Chẩn đoán điều dưỡng
Người điều dưỡng phải phân tích, tổng hợp các dữ liệu thu được trên bệnh nhân bị bệnh gút, để xác định các chẩn đoán điều dưỡng. Một số chẩn đoán có thể có ở bệnh nhân như sau:
- Đau, sưng to các khớp do hiện tượng viêm.
- Nguy cơ biến dạng các khớp do tiến triển của bệnh.
- Nguy cơ loét các hạt Tôphi do điều trị và chăm sóc không tốt.
2.3. Lập kế hoạch chăm sóc
Người điều dưỡng phân tích, tổng hợp và đúc kết các dữ kiện để xác định nhu cầu cần thiết của bệnh nhân, từ đó có được chăm sóc điều dưỡng thật rõ ràng. Khi lập kế hoạch chăm sóc phải xem xét đến toàn trạng bệnh nhân, đề xuất vấn đề ưu tiên, vấn đề nào cần thực hiện trước và vấn đề nào thực hiện sau tuỳ từng trường hợp cụ thể.
2.3.1. Chăm sóc cơ bản
- Để bệnh nhân nghỉ ngơi, nằm ở tư thế dễ chịu nhất và tránh tư thế xấu.
- Giải thích cho bệnh nhân và gia đình về tình trạng bệnh tật.
- Hướng dẫn bệnh nhân và gia đình cách tập luyện các khớp để tránh teo cơ, đặc biệt trong giai đoạn cấp.
- Ăn đầy đủ năng lượng và nhiều hoa quả tươi.
- Vệ sinh sạch sẽ hàng ngày.
- Hướng dẫn bệnh nhân cách tự theo dõi các tác dụng phụ của thuốc.
- Hạn chế tối đa làm các hạt tôphi bị vỡ
- Cho bệnh nhân uống thuốc và tiêm thuốc theo chỉ định
- Làm các xét nghiệm cơ bản.
- Mạch, nhiệt độ, huyết áp, nhịp thở.
- Theo dõi diễn biến của các hạt tôphi
- Theo dõi tình trạng thương tổn các khớp.
- Theo dõi một số xét nghiệm như: công thức máu, acid uric, tốc độ lắng máu.
- Theo dõi tác dụng phụ của thuốc, diễn tiến của bệnh.
- Bệnh nhân và gia đình cần phải biết về nguyên nhân để phòng tránh bệnh gút.
- Phải biết được các tổn thương và tiến triển của bệnh để có thái độ điều trị và chăm sóc chu đáo.
2.4. Thực hiện kế hoạch chăm sóc
Đặc điểm của bệnh nhân gút là tiến triển kéo dài và ngày càng nặng dần nếu không được điều trị và chăm sóc. Bệnh để lại di chứng rất nặng nề dẫn đến tàn phế nếu không được điều trị và chăm sóc một cách đúng. Bệnh nhân có thể tử vong do những biến chứng của bệnh hoặc do tai biến điều trị.
2.4.1. Thực hiện chăm sóc cơ bản
- Đặt bệnh nhân nằm nghỉ ở tư thế cơ năng nếu trong giai đoạn cấp.
- Hướng dẫn bệnh nhân cách tự phục vụ mình nếu đã có hiện tượng biến dạng khớp, bằng cách hàng ngày các đồ dùng của bệnh nhân phải được sắp xếp ở vị trí thích hợp và tiện sử dụng khi cần thiết.
- Động viên, trấn an bệnh nhân để an tâm điều trị.
- Ăn uống đầy đủ năng lượng, nhiều sinh tố. Không uống bia rượu và các thức ăn làm tăng acid
- Vệ sinh sạch sẽ: hàng ngày vệ sinh răng miệng và da để tránh các ổ nhiễm khuẩn, phát hiện sớm các ổ nhiễm trùng để có hướng điều trị cho bệnh nhân. Nếu có ổ loét trên da phải rửa sạch bằng nước oxy già hoặc xanh
- Thực hiện đầy đủ các y lệnh khi dùng thuốc như: các thuốc tiêm, thuốc uống. Trong quá trình dùng thuốc nếu có bất thường phải báo cho bác sĩ biết.
- Thực hiện các xét nghiệm:
- Các xét nghiệm về máu như: tốc độ lắng máu, công thức máu, acid ..
- Các xét nghiệm khác như chụp X-quang, siêu âm khớp, điện tim …
- Dấu hiệu sinh tồn: mạch, nhiệt, huyết áp, nhịp thở phải được theo dõi kỹ.
- Tình trạng tổn thương khớp trên lâm sàng.
- Tình trạng sử dụng thuốc và các biến chứng do thuốc gây ra.
- Cần phải giáo dục cho bệnh nhân và gia đình cần phải biết về nguyên nhân, các tổn thương và tiến triển của bệnh để có thái độ điều trị và chăm sóc chu đáo.
- Bệnh nhân cần phải biết cách tập luyện, đặc biệt trong giai đoạn cấp, đồng thời các tác dụng phụ của thuốc có thể xảy ra.
2.5. Đánh giá quá trình chăm sóc
Tình trạng bệnh nhân sau khi đã thực hiện y lệnh, thực hiện kế hoạch chăm sóc so với lúc ban đầu của người bệnh để đánh giá tình hình bệnh tật:
- Đánh giá tình trạng tinh thần của bệnh nhân có được cải thiện không?
- Đánh giá tình trạng các khớp có thuyên giảm không: tính chất sưng và đau, cũng như tình trạng vận động của bệnh nhân.
- Đánh giá các hạt tôphi tiến triển như thế nào.
- Đánh giá hiệu quả của thuốc và tác dụng phụ của thuốc.
- Đánh giá khả năng điều trị của bệnh nhân và gia đình.
- Đánh giá chăm sóc điều dưỡng cơ bản có được thực hiện và có đáp ứng được với yêu cầu của người bệnh không?
- Đánh giá những vấn đề sai sót hoặc thiếu cần bổ sung vào kế hoạch chăm sóc để thực hiện.


