ĐẠI CƯƠNG
Các phương pháp chẩn đoán hình ảnh trong lâm sàng thần kinh học
Thăm dò bằng hình ảnh hệ thần kinh trung ương: hiện có nhiều phương pháp được sử dụng như X quang quy ước, chụp cắt lớp vi tính, chụp cộng hưởng từ, chụp mạch máu quy ước hoặc số hoá chụp cắt lớp phát xạ photon đơn (SPECT), chụp cắt lớp phát xạ phositron (PET) và siêu âm, ..
Các kỹ thuật kể trên ngày một tiến bộ, cho phép phát hiện bệnh sớm và chẩn đoán chính xác hơn nhờ những kết quả nghiên cứu mới về nguyên nhân và sinh lý bệnh học, hoá sinh cùng với những phần mềm mới trong các thiết bị chẩn đoán hình ảnh. Trong phạm vi chương này, tác giả chỉ khu trú vào một số kỹ thuật tiên tiến hiện được áp dụng rộng rãi và có hiệu quả nhất là chụp cắt lớp vi tính.
Lịch sử của phương pháp chụp cắt lớp vi tính
Năm 1971, Hounsfield và Ambrose cùng hãng EMI (Anh) đã thiết kế thành công chiếc máy chụp cắt lớp vi tính dùng tia X chụp sọ não đầu tiên; từ đó đến nay công nghệ chụp cắt lớp đã tiến bộ và đổi mới, mang lại lợi ích to lớn cho lâm sàng, nhất là lâm sàng thần kinh. Năm 1979, giải thưởng Nobel y học đã được trao cho hai chuyên gia vật lý học là Cormack (Mỹ) và Hounsfield (Anh) vì những đóng góp của hai ông cho sự thành công của phương pháp chụp cắt lớp vi tính. Chụp cắt lớp vi tính sọ não cho phép thấy được các cấu trúc nội sọ mà không cần can thiệp. Qua các lớp cắt toàn bộ hộp sọ có thể xác định kích thước, vị trí của các não thất cũng như đậm độ của tổ chức não và những thay đổi của chúng do một quá trình bệnh lý. Chụp cắt lớp vi tính không tiêm thuốc cản quang cho phép nhận biết trên ảnh 7 cấu trúc là: xương sọ (1), mô não xám (2), mô não trắng (3), dịch (4), ổ vôi hoá (5), mỡ (6) và không khí (7).
Kỹ thuật này thường hay kết hợp với tiêm thuốc cản quang có iod vào tĩnh mạch nhằm xem xét mạch máu và những thay đổi của hàng rào máu – não; khi hàng rào này bị phá vỡ do một quá trình bệnh lý sẽ dẫn đến sự hiện diện của thuốc cản quang ỏ vùng não tương ứng.
NGUYÊN TẮC TẠO ẢNH
Dựa vào lý thuyết về tạo ảnh cấu trúc của một vật thể bằng toán học, hệ thống máy chụp chụp cắt lớp vi tính bao gồm một bóng X quang và những bộ cảm biến điện tử (detector) đặt đối diện với bóng X quang. Hệ thống này quay quanh một đường tròn tại mặt phẳng vuông góc với trục dọc cơ thể.
Chùm tia X phát ra qua một cửa sổ rất hẹp, xuyên qua phần cơ thể cần chụp và bị hấp thu một phần; phần còn lại được các bộ cảm biến điện tử ghi lại. Kết quả ghi đựợc ở rất nhiều vị trí khác nhau của bóng X quang đang quay (cũng có nghĩa là nhiều hình chiếu của một lớp cắt cơ thể) được chuyển vào bộ nhớ của một máy tính điện tử để phân tích và tạo thành ảnh. Phương pháp chụp chụp cắt lớp vi tính cho phép đạt được độ phân giải đối quang rất cao, do đó có thể nhận biết các cấu trúc có độ chênh lệch tỷ trọng tới 0,5%.
Từ năm 1971 đến nay, công nghệ chụp chụp cắt lớp vi tính đã qua 4 thế hệ kỹ thuật và mốc tiến bộ quan trọng nhất là công nghệ quét xoắn ốc được ứng dụng trong lâm sàng từ năm 1993. Chụp xoắn ốc cho phép bóng X quang quay và phát tia liên tục nên cho hình ảnh rõ, đẹp và có nhiều ưu điểm như:
+ Thời gian chụp một vùng cơ thể rút ngắn hàng chục lần.
+ Giảm được lượng thuốc cản quang tiêm tĩnh mạch mà ảnh thu được lại có đậm độ chất cản quang trong mạch máu và trong tổ chức cao hơn .
+ Dữ kiện thu được từ khám xét mang đặc điểm của thể tích một vùng cơ thể có tính liên tục, không phải là cộng dữ kiện của nhiều lớp cắt.
+ Ảnh không gian ba chiều (3D) dựng lại từ các dữ kiện có sẵn đạt được chất lượng cao vì không bị phân cách giữa các lớp cắt; do đó ảnh mạch máu, ảnh xương có giá trị chẩn đoán cao hơn.
ĐƠN VỊ THỂ TÍCH, ĐƠN VỊ ẢNH VÀ ĐẬM ĐỘ HOUNSFIELD
Mỗi vòng quét 360 độ của bóng X quang tạo ra một lớp cắt; một lớp cắt được chia ảo theo ma trận toán học thành nhiều đơn vị thể tích (volume element), mỗi đơn vị thể tích sẽ hiện trên ảnh là một đơn vị ảnh (picture element). Quang ảnh một lớp cắt do nhiều đơn vị ảnh họp lại. Chiều rộng hay cạnh của hình vuông bề mặt đơn vị thể tích thay đổi theo ma trận sử dụng: 256, 340 hoặc 512; ma trận càng lớn thì cạnh của hình vuông càng nhỏ và độ phân giải không gian của ảnh càng cao. Chiều cao của đơn vị thể tích chính là chiều dày của lớp cắt; trong thực hành, chiều dày này thường đặt ở các mức 1, 2, 3, 5, 8 và 10mm.
Dựa vào độ hấp thu trung bình tuyến tính của một đơn vị thể tích, máy tính sẽ tính ra đậm độ Hounsfield và chuyển thành đơn vị ảnh; cấu trúc hấp thu càng nhiều tia X thì đậm độ càng cao và trên ảnh càng sáng. Công thức tính đậm độ Hounsfield của cấu trúc như sau:
u (X) – u (H20)
N (HU) = ———————————– X K
u (H20)
N (HU): là trị số đậm độ Hounsfield của cấu trúc X
U: là hệ số suy giảm tuyến tính của cấu trúc hoặc của nước
H20: là nước tinh khiết
K: là hệ số Hounsfield bằng 1000
- Theo công thức trên, nếu X là nước, số đo Hounsfield sẽ là 0. Giải số đo Hounsfield mở ra từ không khí (- 1000HU) cho tới kim loại (+3000HU); các mô cơ thể thường trong khoảng – 100HU (mỡ), + 45 (cơ) + 60 (gan), + 200 (xương xốp) và + 1700 (xương đặc).
CỬA SỔ VÀ BẬC THANG XÁM TRÊN ẢNH CHỤP Chụp cắt lớp vi tính
Cách tính toán và tạo ảnh nói trên cho thấy ảnh chụp cắt lớp vi tính không phải là ảnh trực tiếp tạo ra từ tia X mà là ảnh tái tạo gián tiếp bằng máy tính điện tử, độ đen trắng trên ảnh tuỳ thuộc vào đậm độ Do mắt thường chỉ có thể phân biệt được tối đa 20 bậc từ đen đến trắng nên ảnh chỉ phân độ theo 16 bậc đen – trắng trong thang xám hiện ảnh.
Để thuận lợi cho chẩn đoán trên ảnh theo đậm độ, máy chụp cắt lớp vi tính được thiết kế hệ thống mở cửa sổ theo ý đồ chẩn đoán của thầy thuốc. Khi cần quan sát loại cấu trúc nào đều có thể mở cửa sổ phù hợp; mỗi cửa sổ đều được đặt theo độ rộng (trên phim ghi chữ W: width) và mức giữa cửa sổ (trên phim ghi chữ L: level hoặc C: center).
Ý NGHĨA CỦA CHỤP CẮT LỚP VI TÍNH TRÊN LÂM SÀNG
Chụp chụp cắt lớp vi tính là kỹ thuật chẩn đoán hình ảnh có ưu thế lớn trong chẩn đoán các bệnh lý thần kinh, đặc biệt là sọ não.
Chấn thương sọ não
Chụp chụp cắt lớp vi tính đặc biệt quan trọng trong chấn thương sọ não vì trên ảnh không tiêm thuốc cản quang cho thấy được những ổ tụ máu ngoài não, trong não, các vùng não giập và cũng xác định được những tác động của sang chấn trực tiếp hoặc gián tiếp đối với các cấu trúc đường giữa. Trên cửa sổ xương, chụp chụp cắt lớp vi tính còn cho thấy những ổ gãy xương kín đáo ở nền sọ mà X quang chuẩn khó phát hiện.
Chỉ định chụp cắt lớp trong chấn thương sọ não thường đặt ra đối với nhóm chấn thương vừa và nặng (điểm Glasgow từ 12 trở xuống). Với nhóm chấn thương nhẹ (13-15 điểm Glasgow), chỉ cần chụp khi có nghi ngờ vỡ nền sọ hoặc diễn biến lâm sàng không phù hợp với điểm Glasgow hoặc với phim X quang sọ. Kỹ thuật chụp chụp cắt lớp vi tính trong chấn thương sọ thường áp dụng hướng cắt song song với đường lỗ tai đuôi mắt và chỉ cần cắt với độ dậy 8 – 10mm và cần tái tạo ảnh theo 2 cửa sổ mô não và xương. Khi nghi ngờ vỡ nền sọ nên cắt lớp mỏng 3 – 5mm song song với đường nền sọ. Dưới đây là sơ đồ giải phẫu X quang 6 lớp cắt chuẩn trên ảnh.
Tụ máu ngoài màng cứng (NMC)
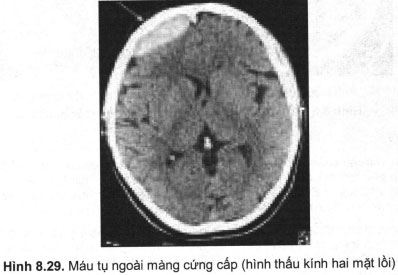
Các ổ máu tụ NMC hầu hết là cấp tính sau chấn thương, thường nối tiếp với đường vỡ xương. Hình ảnh điển hình là hình tăng đậm dạng thấu kính hai mặt lỗi (hình 8.29.), bờ ngoài tiếp giáp xương sọ, bờ trong nhẵn đều vì có lớp màng cứng bao bọc, kèm theo dấu hiệu choán chỗ như đè đẩy não thất và các cấu trúc đường giữa.
Tụ máu dưới màng cứng
-Tụ máu dưới màng cứng hình thành do tổn thương các tĩnh mạch vỏ não ở vùng khoang dưới nhện còn gọi là tĩnh mạch cầu. Tuỳ theo thời gian xuất hiện sau chấn thương, người ta phân ra tụ máu dưới màng cứng cấp tính và mạn tính.
+ Tụ máu dưới màng cứng cấp tính thường có hình tăng đậm dạng liềm hoặc dạng thấu kính phẳng – lồi. Hình tăng đậm này có bờ ngoài tiếp giáp xương hộp sọ, bờ trong tiếp giáp vỏ não và vì vậy không nhẵn đều. Đậm độ của ổ máu tụ giống như đậm độ của tụ máu NMC (65 – 90 đơn vị
Hounsíield). Tụ máu dưới màng cứng hay đi kèm với tổn thương não giập và gặp nhiều ở phía đối diện với bên bị sang chân. Dấu hiệu choán chỗ cũng rất thường gặp.
Một số tác giả còn chia thêm tụ máu dưới màng cứng bán cấp nếu thời gian xuất hiện bệnh trong khoảng 2 tuần lễ sau chấn thương. Đậm độ của máu tụ thay đổi theo thời gian, trở nên tăng đậm không đồng nhất, có cả phân giảm đậm hơn vỏ não, có khi còn thấy mức dịch nằm ngang, phía trên là dịch giảm đậm, phía dưới thấp là phần tăng đậm của các thành phần hữu hình của máu có đậm độ tăng. Dấu hiệu choán chỗ luôn có mặt.
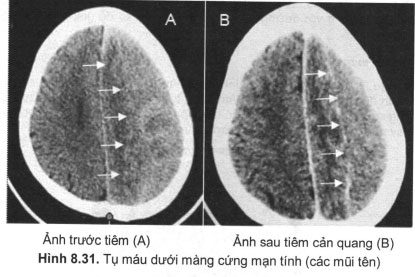
+ Tụ máu dưới màng cứng mạn tính có thời gian xuất hiện sau nhiều tuần đến nhiều tháng sau chấn thương, hay gặp trên 3 đến 6 tuần lễ. Hình giảm đậm dạng liềm hay gặp nhất, có khi là hình thấu kính một mặt phẳng, một mặt lồi (hình 8.31) và vị trí ở cạnh bán cầu não như thái dương – đỉnh, thái dương – đỉnh – chẩm hoặc trán – thái dương – đỉnh. Dấu hiệu choán chỗ cũng thường xuyên đi kèm; cân lưu ý khi có tụ máu dưới màng cứng cả hai bên của hộp sọ, não thất chỉ biến dạng mà đường giữa không bị di lệch do tình trạng choán chỗ cả hai phía gây ra. Đậm độ của ổ máu tụ có khi không thấp hơn nhu mô não mà đồng đậm độ; trường hợp này chẩn đoán dựa vào dấu hiệu choán chỗ, nếu nghi ngờ, có thể tiêm thuốc cản quang tĩnh mạch để tạo ra sự khác biệt đậm độ giữa nhu mô não (có ngấm thuốc) với ổ máu tụ (không ngấm thuốc).
Giập não
Giập não trong chấn thương thường do tổn thương các mạch máu và hình thành các ổ máu tụ trong nhu mô tuỷ hoặc vỏ não và hay gặp tại bên đối diện hơn là chính bên bị chấn thương. Giập não luôn luôn đi kèm phù não và cũng hay phối hợp với tụ máu dưới màng cứng; các tổn thương phối hợp này thường gây hiệu ứng choán chỗ mạnh.
Hiệu ứng choán chỗ: những tổn thương tụ máu NMC, dưới màng cứng, giập não hoặc phù não đều có thể gây ra tình trạng choán chỗ trong sọ, biểu hiện bằng hình ảnh biến dạng và di lệch não thất, di lệch các cấu trúc đường giữa. Theo nhiều tác giả có thể chia ra 3 mức độ choán chỗ:
+ Choán chỗ nhẹ: khi cấu trúc đường giữa lệch sang bên đối diện dưới 5mm.
+ Choán chỗ vừa: khi di lệch đường giữa từ 5 – 10mm (choán chỗ bậc 2).
+ Choán chỗ mạnh: khi di lệch đường giữa trên 10mm (choán chỗ bậc 3). Trường hợp choán chỗ mạnh hay dẫn đến biến chứng thoát vị tổ chức não như thoát vị dưới liềm não gây cắt đứt mô trắng, tổn thương thể trai, chảy máu não thất…, tụt kẹt não qua lều tiểu não gây tắc động mạch và nhồi máu não. Tụt kẹt hạnh nhân tiểu não qua lỗ chẩm hiếm khi thấy được trên chụp chụp cắt lớp vi tính vì thường dẫn đến tử vong sớm.
Tràn khí não
Thường gặp khi có vỡ xoang trán hoặc vỡ xương đá kèm theo rách màng cứng, không khí qua đó tràn vào khoang dưới nhện với mức độ nhiều hoặc ít, có thể gây đè ép não.
Phù não
+ Phù não do chấn thương có thể gặp khu trú hoặc lan toả.
Phù não khu trú: thường có hình giảm đậm, không rõ bờ, tương tự nhồi máu não và có thể ngấm thuốc cản quang do tổn thương hàng rào máu – não, vùng phù có thể lan tới vỏ não và các hạch đáy não kèm theo dấu hiệu choán chỗ.
Phù não toàn thể: do chấn thương ở trẻ em dễ bị bỏ sót vì giảm đậm nhẹ và đều, đường giữa không lệch và não thất hẹp đều khó phân biệt với tình trạng bình thường của não thất ở trẻ em.
Các tổn thương muộn
Rò dịch não – tuỷ khi màng cứng bị rách, hay gặp dịch não – tuỷ chảy qua tai khi vỡ xương đá hoặc DNT chảy qua mũi khi vỡ vùng lá sàng. Muốn tìm lô rò cân bơm thuốc cản quang vào não thất và chụp cắt lớp tư thế đứng – ngang (coronal).
Rò động mạch cảnh trong – xoang tĩnh mạch hang do thành động mạch bị va đập vào thành bên xương hố yên và một thời gian sau mới hình thành lọ rò. Hình ảnh chụp cắt lớp vi tính hay gặp nhất là dãn rộng xoang tĩnh mạch hang và dãn rộng tĩnh mạch mắt trên ở bên có lỗ rò .
Các ổ khuyết não là di chứng của ổ não giập, ổ tụ máu trong não và ổ nhồi máu não do chấn thương. Có thể gặp não úng thuỷ sau chảy máu dưới nhện.
Bệnh lý thần kinh trẻ em
Trong năm đầu sau sinh hay gặp những dị tật bẩm sinh và các tổn thương chu sinh, về hình ảnh thường khó phân biệt giữa hai loại tổn thương này, hơn nữa chúng còn có thể phối hợp với nhau.
Dị tật bẩm sinh ở hệ thần kinh trung ương thường có thể phát hiện bằng siêu âm qua thóp nhưng muốn đánh giá đầy đủ các dị tật phải chụp cộng hưởng từ; chụp chụp cắt lớp vi tính có nhiều hạn chế đối với nhóm bệnh lý này.
Dị tật bẩm sinh
Bảng phân loại của Gross và Jellinger dưới đây có thể thích hợp cho phân loại trên ảnh chụp cắt lớp vi tính:
- Loạn phát: rối loạn mầm đỉnh sọ với ống thần kinh đóng kín gây quái tượng không đầu, dị tật thiếu mặt, quái tượng một hố mắt.
- Hở đường tiếp do không đóng kín ống thần kinh, bao gồm:
+ Hở hộp sọ: nứt sọ hoàn toàn hay một phần kèm thoát vị não – màng não.
+ Giảm sản thể chai, yếu mép não; não thất 5 cũng có thể xếp vào nhóm này.
+ Hở hố sau và rối loạn phát triển tiểu não gây thoát vị não – màng não ở chẩm, kén Dandy Walker, hẹp cống não gây não úng thuỷ bẩm sinh.
Rối loạn chuyển chỗ: thiếu hồi não, đại hồi não, hồi não teo nhỏ, không có hồi não, vỏ não lạc chỗ.
Rối loạn thể tích não: tật não nhỏ, não quá lớn.
Não úng thuỷ.
Hội chứng thần kinh – ngoại bì.
Loạn sản có tăng sinh nguyên bào thần kinh: u xơ thần kinh, xơ cứng cơ, hội chứng sturge Weber, bệnh Von Hippel Lindau.
Các tổn thương não chu sinh
+ Các tổn thương xuất hiện trong khoảng thời gian từ lúc thai 30 tuần lễ đến hết tháng thứ nhất của trẻ sơ sinh, có thể kể ra những tổn thương thường gặp sau:
Bệnh Little: biểu hiện dưới dạng liệt cứng hai chi dưới; nguyên nhân của bệnh là ngoại sinh và bao gồm cả suy nhau thai, thiếu oxy, nhiễm trùng, nhiễm độc và chấn thương cơ giới lúc sinh.
Chảy máu nội sọ: là nguyên nhân tử vong hay gặp nhất của trẻ sơ sinh. Chảy máu và choán chỗ dưới màng cứng do rách các tĩnh mạch cầu nối vỏ não, chảy máu trong não do tổn thương các tĩnh mạch lớn trong não và tĩnh mạch đồi thị – thể vân, từ đó gây ra tràn máu não ở khoang trong (não thất) và khoang ngoài (khoang dưới nhện).
Các thương tổn do thiếu oxy não dẫn đến hoại tử tuỷ não, có khi kèm theo chảy máu. Di chứng điển hình của ngạt sơ sinh là tăng sinh thần kinh đệm và những ổ khuyết não dạng kén ở cạnh não thất. Mức độ của tổn thương có thể từ một vết sẹo nhỏ cho đến những vùng khuyết não rộng.
Tràn dịch toàn não (hydranencephalỵ); tổn thương não bộ do không có cáp máu của hệ động mạch cảnh; trên ảnh thấy thân nãọ, tiểu não và một phần thuỳ thái dương, thuỳ chẩm vẫn tồn tại, các khu vực còn lại bị thay thế bằng dịch. Trên ảnh chụp cắt lớp vi tính rất khó phân biệt loại tổn thương này với trường hợp não úng thuỷ rất lớn.
Lỗ não (porencephaly): thường ở tuỷ não cạnh não thất bên. Trên ảnh chụp cắt lớp vi tính là những ổ khuyết có bờ rõ và đều, đôi khi thông với não thất.
Ổ não xốp: là ổ chứa mạng lưới của tổ chức sẹo thần kinh đệm , trong đó khoang kẽ chứa đầy dịch. Trên ảnh chụp cắt lớp vi tính là những ổ giảm đậm có bờ rõ nhưng đậm độ cao hơn dịch não tuỷ.
Teo não khụ trú: thường là hậu quả của tổn thương não sơ sinh, trên ảnh chụp cắt lớp vi tính thấy co kéo thành não thật, dãn cục bộ não thất, dãn cục bộ bể não và các rãnh cuộn não tại khu vực teo não và vùng kề bên.
Nang dịch dưới màng cứng
Các khoang dịch dưới màng cứng thường xuất hiện ờ trẻ 1 – 2 tuổi và hay gặp đối xứng ở trán hoặc thái dương hai bên. Một số tác giả nêu lên nguyên nhân của chúng là do chảy máu tái phát, viêm tắc một số tĩnh mạch cầu nối hoặc viêm màng não. Trên ảnh chụp cắt lớp vi tính thấy những khoang giảm đậm sát xương sọ, có khi kèm theo dấu hiệu choán chỗ. Loại tổn thương này hay đi kèm với não úng thuỷ thể thông.
Đột qụy não
Não bộ chỉ chiếm 2% trọng lượng cơ thể nhưng lại cần tới 20% nhu cầu oxy của cơ thể và 16% cung lượng tim. Tổ chức não phản ứng rất sớm với tình trạng thiếu oxy, dẫn đến những thương tổn cấu trúc và thiếu sót cơ năng. Các tổn thương này lúc đầu có thể hồi phục, nếu kéo dài sẽ không hồi phục.
Trong số các tai biến mạch máu não thì 80 đến 85% là do thiếu máu cục bộ và 15 đến 20% do chảy máu.
Đột qụy thiếu máu não (nhồi máu não)
- Tuỳ theo vị trí, kích thước tổn thương và nguyên nhân gây bệnh, có thể chia nhồi máu não làm 3 thể chính là:
+ Nhồi máu khu vực vỏ não thường do huyết khối động mạch.
+ Nhồi máu ổ khuyết do tổn thương các động mạch xuyên.
+ Nhồi máu vùng giao thuỷ thường gặp ờ vùng hợp lưu của 3 động mạch não.
Tần suất của các động mạch bị tắc gây nhồi máu não theo thứ tự: ĐM não giữa – ĐM não trước – ĐM não sau – ĐM thân nền. Tuỳ theo vùng tổn thương của nhồi máu, có thể dựa vào sơ đồ cấp máu của các ĐM não để dự đoán động mạch nào bị tắc. Siêu âm Doppler vùng cổ là một kỹ thuật bổ sung cần thiết để tìm bất thường động mạch đoạn ngoài sọ.
Dấu hiệu nhồi máu não trên ảnh chụp cắt lớp vi tính:
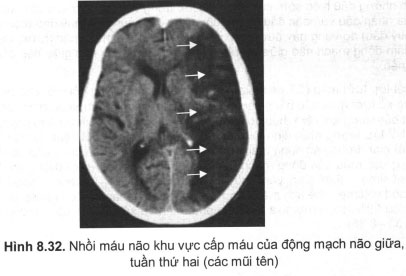
+ Hình ảnh điển hình của nhồi máu khu vực vỏ não là một vùng giảm đậm mang đặc điểm tuỷ – vỏ não theo sơ đồ cấp máu của một động mạch não hoặc một nhánh của động mạch não (hình 8.32). Vùng giảm đậm thường có hình thang (ĐM não giữa), hình tam giác đáy ngoài (một nhánh của ĐM não giữa), hình chữ nhật sát đường giữa (ĐM não trước) hoặc hình dấu phẩy (nhồi máu vùng sâu).
+ Khu vực giảm đậm thường thay đổi theo thời gian: tuần 1 thấy giảm đậm không rõ bờ, có khi giảm đậm không đồng đều (theo một số tác giả là do có chảy máu nhỏ trong vùng bị nhồi máu). Tuần thứ hai thấy bờ vùng giảm đậm rõ hơn; cũng có thể trở nên đồng tỷ trọng trong tuần 2 đến tuần 3 (hiệu ứng sương mù). Sau 1 tháng diện giảm đậm thu nhỏ hơn, bờ rõ hơn và đậm độ cũng giảm xuống gần với đậm độ dịch (giai đoạn hình thành kén nhũn não).
+ Dấu hiệu choán chỗ thường xuất hiện ở tuần đầu và giảm dần theo thời gian; vùng nhồi máu rộng gặp choán chỗ nhiều hơn nhưng mức độ choán chỗ ít khi mạnh như trong u não, áp-xe não. Khi đã hình thành kén nhũn não lại có tình trạng dãn khu trú và co kéo phần não thất sát với ổ kén cũng như hình ảnh rộng và sâu hơn của các rãnh cuộn não tương ứng với khu vực thiếu máu. Các dấu hiệu này thể hiện tình trạng teo não cục bộ sau nhồi máu.
 + Chảy máu trong vùng nhồi máu còn gọi là chuyển thể chảy máu (haỵ nhồi máu đỏ) có thể gặp ở 10 – 12% các nhồi máu não, biểu hiện dưới hai dạng: là xuất huyết dạng chấm nhỏ rải rác và xuất huyết tụ thành đám rộng, dễ nhầm với tai biến chảy máu não nguyên phát.
+ Chảy máu trong vùng nhồi máu còn gọi là chuyển thể chảy máu (haỵ nhồi máu đỏ) có thể gặp ở 10 – 12% các nhồi máu não, biểu hiện dưới hai dạng: là xuất huyết dạng chấm nhỏ rải rác và xuất huyết tụ thành đám rộng, dễ nhầm với tai biến chảy máu não nguyên phát.
+ Các nhồi máu hồi phục nhanh (các triệu chứng lâm sàng mất đi trong vòng hai tuần) có thể thấy được vùng giảm đậm trên ảnh chụp cắt lớp vi tính và cũng trở nên đồng đậm độ sau hồi phục.
– Cơn thiếu máu cục bộ thoáng qua mà các dấu hiệu lâm sàng mất đi trong vòng 48 giờ thường không thấy được hình bất thường nào trên chụp chụp cắt lớp vi tính.
- Nhồi máu ổ khuyết hay gặp ở người cao tuổi, tăng huyết áp và vữa xơ động mạch với những hội chứng ổ khuyết trên lâm sàng thần kinh. Hình chụp chụp cắt lớp vi tính hay gặp là những ổ giảm đậm nhỏ ờ bao trong và các nhân xám trung ương hoặc cạnh thân não thất bên. Kích thước các ổ giảm đậm này thường dưới 15mm, hay gặp hơn các ổ dưới 10mm; các ổ khuyết cũ có khi dưới 5mm; những ổ khuyết quá nhỏ không thấy được trên ảnh cắt lớp. Trên một bệnh nhân có thể gặp nhiều ổ khuyết với giai đoạn cũ, mới khác nhau.
- Nhồi máu vùng giao thuỷ: hiện còn gọi là bệnh thiếu oxy – thiếu máu não. Nguyên nhân của bệnh là hệ quả của tình trạng rối loạn cấp máu hoặc thiếu oxy toàn thể như hạ huyết áp kéo dài, ngừng tim được cấp cứu qua khỏi, ngạt chu sinh kéo dài và hít phải khí carbon
Hay gặp nhất là khu vực đỉnh – chẩm, nơi hợp lưu của động mạch não trước, ĐM não giữa và ĐM não sau. Các hạch đáy não cũng là vị trí hay gặp. Tổn thương vùng chất trắng sâu cạnh não thất ở trẻ sinh thiếu tháng dưới dạng bệnh chất trắng cũng là biểu hiện của bệnh.
- Phát hiện sớm nhồi máu não phục vụ cho việc áp dụng các thuốc tiêu huyết khối, chống ngưng tập tiểu cầu trong cửa sổ điều trị, nhiều tác giả đã nghiên cứu các dấu hiệu sớm của nhồi máu trên chụp cắt lớp. Khi lưu lượng máu giảm xuống mức tới hạn (10 – 15ml/100g não/phút) sẽ gây ra tình trạng phân huỷ glycogen yếm khí và thiếu hụt ATP trong tế bào. Do ATP chịu trách nhiệm cho bơm Na+/K+ qua màng tế bào và cân bằng nội môi nên thiếu hụt ATP sẽ gây rối loạn vận chuyển qua màng tế bào rất sớm, dẫn đến màng tế bào tăng hấp thu nước và tế bào phồng ra (phù do ngộ độc tế bào). Tại thời điểm này chưa có biến đổi tính thẩm thấu của thành mạch. Các neuron (chất xám) thường nhậy cảm hơn vì hoạt động chuyển hoá cao, còn các tế bào nội mô có thể không bị tổn thương trong vòng từ 4 đến 12 giờ; nếu lưu lượng máu tới không phục hồi, phù do vận mạch sẽ xảy ra tiếp theo. Khi tỷ lệ nước trong mô não tăng thêm 1%, đậm độ mô não sẽ giảm từ 3 – 5% và do đó chụp cắt lớp có thể thấy được biến đổi này ở 60 – 92% trường hợp nhồi máu não trong vòng 6 giờ sau đột qụy. Nhiều công trình đã chứng minh những dấu hiệu sớm của chụp cắt lớp trong vòng 24 giờ sau đột qụy bao gồm: xoá nhoà bờ của nhân đậu và/hoặc đầu nhân đuôi, giảm đậm vùng vỏ thuỳ đảo (còn gọi là dấu hiệu dải băng thuỳ đảo) do vùng này được cấp máu giữa ba động mạch não trước, não giữa và não sau, tăng đậm động mạch não giữa một bên so với động mạch não giữa bên đối diện và động mạch thân nền.
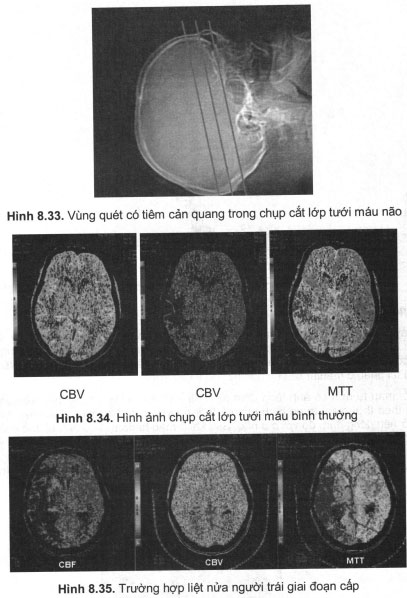
Chụp cắt lớp tưới máu (CT perfusion) là phương pháp tương đối mới cho phép định lượng một số thông số tưới máu não bằng cách quét liên tiếp lớp mỏng từ vùng hạch đáy não cho đến hai não thất bên trong khi tiêm thuốc cản quang iode vào tĩnh mạch với lưu lượng ổn định (mỗi thiết bị đòi hỏi lưu lượng nhất định từ 4 đến 6ml/sec). Sự thay đổi đậm độ cản quang của mô não theo thời gian trong các động mạch não tại vùng khám xét sẽ cung cấp số đo khách quan về chức năng cấp máu của động mạch bao gồm TTP (time to peak – thời gian đạt đỉnh), MTT (mean transit time – thời gian vận chuyển trung bình), CBF (cerebral blood flow) và CBV (cerebral blood volume – thể tích máu cung cấp). Phương pháp này cho phép đạt độ nhậy 93% và độ đặc hiệu 98%, có nhiều hứa hẹn cho phát hiện và xử trí sớm các trường hợp nhồi máu não (hình 8.33 – 8.35).
Đột qụy chảy máu não
Chảy máu não không do chấn thương: phần lớn do tăng huyết áp, vữa xơ động mạch. Khối máu tụ sẽ đè đẩy tổ chức não ra xung quanh gây hiệu ứng choán chỗ và tăng áp lực nội sọ. Máu có thể xuyên qua vách vào não thất, có khi lan vào khoang dưới nhện. Nếu không có chảy máu tái phát, ổ máu tụ sẽ tiêu dần từ ngoài vào trong.
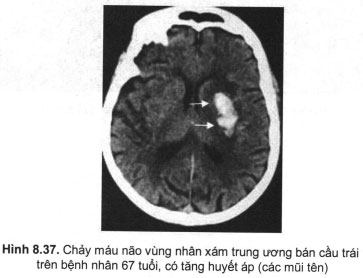
Khối máu tụ mới có ảnh tăng đậm từ + 65 – 90 đơn vị H, rất dễ thấy trên ảnh; đậm độ giảm dần theo thời gian, trung bình giảm 1,5 đơn vị H/ngày. Khoảng 6 tuần sau chảy máu, ổ máu tụ trở nên đông đậm độ với mô não. Sau khi ổ máu tụ đã tự tiêu hết, có thể không còn vết tích nào trên ảnh hoặc một dải hẹp giảm đậm, có thể còn thấy ổ vôi hoá. cần lưu ý tình trạng ngâm thuôc cản quang ờ ngoại vi ổ máu tụ trong khoảng tuần 2 đến tuần 8 do hàng rào máu – não bị phá vỡ ở bao giàu mạch của ổ máu tụ dễ nhầm với ngấm thuốc trong u não (hình 8.37).
Chảy máu dưới nhện
– Trên ảnh chụp cắt lớp vi tính, chảy máu dưới nhện do vỡ phình mạch ở giai đoạn cấp có thể phát hiện từ 60 đến 100% tuỳ theo lượng máu trong khoang dưới nhện và tuỳ theo tác giả. Khả năng nhận biết nói trên giảm xuống nhanh theo thời gian, theo một số tác giả, sau 5 ngày, chụp cắt lớp vi tính chỉ còn phát hiện được dưới 50%. Dấu hiệu chụp cắt lớp vi tính của xuất huyết dưới nhện là tình trạng tăng đậm các khoang dịch dưới nhện mà bình thường là đậm độ dịch của dịch não tuỷ như bể trên yên, bể liên bán cầu, rãnh Sylvius và các rãnh cuộn não.
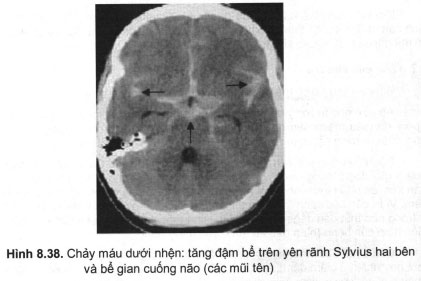
Dịch dưới nhện là khoang dịch có lưu thông nên máu chảy ra sẽ nhanh chóng được hoà loãng và làm cho tình trạng tăng đậm giảm nhanh.
Vị trí của máu tại khoang dưới nhện phần nào cũng gợi ý nguồn chảy máu: chảy máu ở rãnh liên bán cầu thường gặp trong vỡ phồng động mạch thông trước; máu trong rãnh Sỵlvius thường do vỡ ở động mạch não giữa; máu trong não thất IV hay gặp do phình mạch ở hố sau và máu trong sừng trán có thể do vỡ phình mạch của ĐM thông trước.
Bất thường mạch máu
+ Bất thường mạch máu trong sọ bao gồm hai nhóm chính là phồng động mạch và dị dạng mạch.
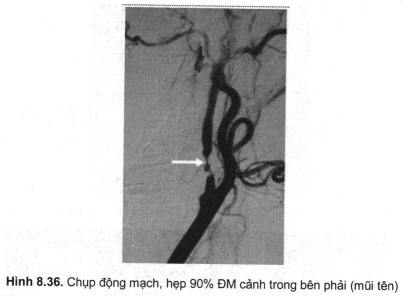
Phồng động mạch hầu hết xuất hiện ở vùng đa giác Willis và là nguồn gốc chủ yếu của xuất huyết dưới nhện. Chẩn đoán xác định hiện vẫn phải dựa vào chụp mạch qua ống thông. Chụp mạch bằng chụp cắt lớp và chụp mạch cộng hưởng từ đang có nhiều hứa hẹn trong phát hiện bệnh nhờ những công nghệ mới về chụp xoắn ốc và tái tạo ảnh ba chiều. Chụp chụp cắt lớp vi tính cho thấy những hình ảnh gợi ý chẩn đoán nhất là khi túi phồng lớn và sau tiêm thuốc cản quang. Những túi phồng lớn hay có vôi hoá ở bờ; túi phồng chưa có huyết khối hiện trên ảnh là một khối choán chỗ giảm đậm và ngấm thuốc mạnh toàn bộ, đồng đều; túi phồng có huyết khối hiện ảnh là một khối tròn, đậm độ không đều và ngấm thuốc từng phần sau tiêm.
Dị dạng mạch thường là bẩm sinh, bao gồm 4 nhóm xếp theo thứ tự hay gặp là: dị dạng thông động – tĩnh mạch, u mạch thể hang, u mạch mao mạch và u mạch tĩnh mạch. Chụp cộng hưởng từ có nhiều lợi thế hơn chụp chụp cắt lớp vi tính và hiện nay chụp mạch vẫn cho hình ảnh quyết định nhất đồng thời cho phép thực hiện phương pháp điều trị qua lòng mạch.
Khoảng 20 – 30% các dị dạng động – tĩnh mạch có ổ vôi hoá. Chụp cắt lớp phát hiện sớm chảy máu tại ổ dị dạng; chụp có tiêm cản quang có thể cho thấy ổ dị dạng mạch, động mạch nuôi và tĩnh mạch dẫn lưu. Rò động – tĩnh mạch màng cứng thường gây dãn bất thường xoang tĩnh mạch dọc trên. Rò động mạch cảnh – xoang hang hầu hết do chấn thương sọ não cũ, chụp cắt lớp có hình ảnh dãn rộng tĩnh mạch mắt cùng bên. Các u mạch thể hang, u mạch mao mạch và u mạch tĩnh mạch thường chỉ thấy được trên chụp cắt lớp khi có xuất huyết.
Các tổn thương viêm, nhiễm khuẩn
Viêm não toàn thể (hay lan toả)
Viêm não toàn thể hay lan toả do virus, Rickettsia hoặc do một quá trình phản ứng miễn dịch cận nhiêm khuẩn thường không thấy được bằng chụp cắt lớp. Di chứng của loại viêm này có thể gặp là mất myelin khu trú hoặc thoái hoá não.
Viêm não khu trú
+ Viêm não khu trú có thể do vi khuẩn, ký sinh trùng hoặc nấm.
Áp – xe não thường do di căn nhiễm trùng sinh mủ từ tai mũi họng, phổi, tim… gây ra. vỏ áp-xe rất giàu mạch nên ngấm thuốc mạnh, quanh ổ áp – xe thường thấy giảm đậm do phù não; vị trí thường gặp của áp – xe là mô trắng của bán cầu não hoặc tiểu não.
Bệnh ấu trùng sán lợn hiện còn hay gặp ở Việt Nam. Chụp cắt lớp cho hình ảnh ấu trùng qua 3 giai đoạn: nang nước, nang keo và nốt vôi hoá nhỏ. Các giai đoạn của ấu trùng có thể đan xen lẫn nhau trên cùng một người bệnh và các nang nước, nang keo có thể gặp phù não đi kèm. Vị trí của các nang ấu trùng thường rải rác ờ nhu mô não, khoang dưới nhện và có thể cả ở trong não thất dẫn đến não úng thuỷ. Hình một chấm đậm lệch tâm của nang là một dấu hiệu điển hình của bệnh (hình đầu ấu trùng sán trong nang).
Các u hạt đặc hiệu do lao, gôm nấm hay giang mai, bệnh sarcoid thấy trên ảnh cắt lớp là một hay nhiều ổ giảm đậm kèm theo hiệu ứng choán chỗ, ngấm thuốc ở ngoại vi nhiều khi khó phân biệt với các u giảm đậm khác.
Tụ mủ dưới màng cứng có thể gặp sau vết thương sọ não hở, viêm màng não mủ, viêm xoang… Trên ảnh là một hình giảm đậm sát xương sọ giống như một ổ máu tụ dưới màng cứng mạn tính nhưng bờ ổ mủ tiếp giáp với tổ chức não ngấm thuốc mạnh vì đó là tổ chức hạt giàu mạch.
Khối u nội sọ
Các khối u não có tỷ lệ mắc khoảng 4,5/100.000 dân và khoảng 1% bệnh nhân nằm viện ở Mỹ; chúng bao gồm 4 nhóm chính sau:
- Các u nguyên phát xuất phát từ các tế bào bình thường có trong sọ.
- Các u nguyên phát hình thành từ những tổ chức bào thai lạc chỗ trong sọ.
- Các u di căn từ những u nguyên phát ngoài sọ.
- Các khối choán chỗ trong sọ giống khối u.
Về mặt mô bệnh học, phân loại u của Russel và Rubinstein được Tổ chức Y tế Thế giới chấp nhận năm 1993 hiện vẫn được sử dụng rộng rãi.
Bảng phân loại của A.Osborn theo tuổi và vị trí hay gặp
- U não ở trẻ em dưới 2 năm tuổi:
+ Phần đông là các u bẩm sinh.
+ Thể hiện lâm sàng có động kinh và thiếu sót thần kinh khu trú.
+ Trên ảnh là khối có thể tích lớn và hay kèm sọ to.
+ Khoảng 2/3 là u trên lều.
+ Hay gặp nhất là u ngoại bì thần kinh nguyên phát (PNET) rồi đến u tế bào sao (astrocytoma) loại không biệt hoá và loại u nguyên bào thần kinh đệm đa dạng, u quái và u nhú đám rối màng mạch.
- U não ở trẻ em từ 2 tuổi trở lên:
+ Chiếm khoảng 15% các u ở trẻ em.
+ Tuổi hay gặp từ 4 đến 8 tuổi.
+ Thể hiện lâm sàng động kinh, sọ to, nôn hoặc buồn nôn do tăng áp lực nội sọ.
+ Thiếu sót thần kinh khu trú.
+ Não úng thuỷ đi kèm.
+ Khoảng 52% trên lều, một nửa trong số này là u tế bào sao, chủ yếu là bậc thấp,
+ Khoảng 1/8 là u sọ hầu, 1/8 là u thần kinh đệm vùng đồi thị – chéo thị giác.
Số hay gặp tiếp theo là u vùng tuyến tùng, u ngoại bì thần kinh nguyên phát, u nhú của đám rối màng mạch.
+ Khoảng 48% là u dưới lều; trong đó 1/3 là u tế bào sao ở tiểu não, 1/4 là u thần kinh đệm ở thân não, 1/4 là u nguyên bào tuỷ và 1/8 là u màng não thất.
- u não người lớn:
+ Trên lều:
« Hay gặp: u tế bào sao bao gồm u tế bào sao ác tính và u nguyên bào thần kinh đệm đa dạng (anaplastic astrocytoma & glioblastoma multiform), u màng não, u tuyến yên, u thần kinh đệm ít nhánh và u di căn .
- Ít gặp: u lympho.
. Hiếm gặp: u màng não thất.
+ Dưới lều.
. Hay gặp: u bao Schwan, u màng não, u biểu bì (epidermoid), u di căn.
. ít gặp: u nguyên bào mạch máu, u thần kinh đệm thân não.
- Hiếm gặp: u nhú của đám rối màng mạch.
U tế bào sao
+ Về mô học, u tế bào sao được phân thành 4 bậc từ lành đến ác, theo Kernohan tuỳ theo mức độ giảm biệt hoá của tế bào.
U tế bào sao bậc I: thường hiện ảnh là một vùng giảm đậm không rõ bờ, khó nhận biết ranh giới u với vùng phù não xung quanh; dấu hiệu choán chỗ không mạnh và u không ngấm thuốc cản quang nên nhiều khi rất khó phân biệt với nhồi máu não.
U tế bào sao bậc II: có ảnh cắt lớp rất thay đổi, phần lớn các u này vẫn có hình giảm đậm, có thể hỗn hợp với những đám tăng đậm nhẹ hoặc đồng đậm độ. Khoảng 80 đến 90% các u này ngấm thuốc cản quang nhẹ và có phù não bậc I quanh u. Khoảng 15 – 20% các u bậc I và bậc II gặp nốt vôi hoá trong u.
U tế bào sao bậc III và bậc IV: khó phân biệt với u nguyên bào thần kinh đệm.
U nguyên bào thần kinh đệm (glioblastoma)
Glioblastoma là loại u ác tính hay gặp nhất trong não với tần suất nam gấp 2 nữ. Dấu hiệu chụp cắt lớp vi tính rất đa dạng, trên ảnh không tiêm thuốc u có tình trạng hỗn hợp đậm độ, có phù não từ bậc I đến III, choán chỗ mạnh, u có thể gặp dạng nốt, dạng vòng hoặc dạng hỗn hợp. Chụp sau tiêm cản quang cho thấy tổ chức u rõ hơn vì những nốt hoặc những vòng giàu mạch ngấm thuốc mạnh xen lẫn những ổ hoại tử không ngấm thuốc; có thể gặp chảy máu trong u. u có thể lan qua đường giữa hoặc thê chai sang bán cầu bên đối diện và có thể di căn theo đường dịch não tuỷ.
U thần kinh đệm ít nhánh (oligodendroglioma)
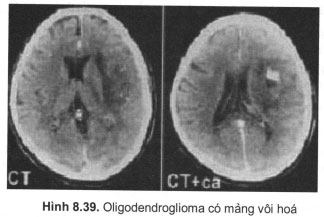
U thần kinh đệm ít nhánh hay gặp ở người trên 35 tuổi, khu trú nhiều ờ tuỷ não thuỳ trán và lan vào mô xám, phát triển kiểu thâm nhiễm nên phù não và choán chỗ không mạnh 70 – 90% có mảng vôi hoá trong u, kén trong u cũng thường gặp, ngấm thuốc cản quang không đều và không mạnh, u hay có cấu trúc hỗn hợp với tế bào sao và có thể gặp u giảm biệt hoá từ thấp đến cao.
U tế bào màng não thất (ependymoma)
U tế bào màng não thất là u hay gặp ờ trẻ từ 1 đến 5 tuổi và vị trí chủ yếu là não thất IV. Nhóm u này có vị trí trên lều ở người lớn trên 35 – 45 tuổi, lại hay khu trú ngoài não thất, dưới màng não thất. Chụp chụp cắt lớp vi tính hay thấy khối đồng tỷ trọng, ngấm thuốc cường độ vừa và không đều. Khoảng 50% các u này có nốt vôi hoá bên trong, u tế bào màng não thất còn gọi là tế bào ống nội tuỷ cũng là u tuỷ sống hay gặp ở người lớn tại chóp tuỷ hoặc bó rễ cùng.
U đám rối màng mạch (choroid plexus tumor)
Phần lớn các u này là u nhú lành tính, hay gặp ở trẻ dưới 5 tuổi, rất hiếm u ác tính. Vị trí u hay gặp là não thất bên ở trẻ em, não thất IV ở người lớn.
Trên chụp chụp cắt lớp vi tính: u nhú đám rối màng mạch có hình giống hoa súp lơ, trong não thất bên, đậm độ ngang mô não nhưng ngấm thuốc rất mạnh. Nếu u ờ não thất IV hay có não úng thuỷ đi kèm, khoảng 25% có nốt thấm vôi trong u.
U màng não (meningioma)
Hầu hết u màng não đều lành tính, hiếm gặp ác tính, u màng não xuất phát từ tế bào biểu mô màng não, nữ so với nam từ 2/1 đến 4/1 và gặp nhiều nhất ở độ tuổi từ 40 – 60. u màng não rất hay phối hợp với u xơ thần kinh typ 2 cùng với nhiễm sắc thể 22.
Trên chụp cắt lớp vi tính dễ nhận biết u, có thể đạt độ nhậy tới 84 – 87%. Vị trí theo thứ tự hạy gặp là cạnh đường giữa, vòm sọ, mào xương bướm, hố sau (cạnh ống tai trong và mặt dốc), cạnh yên và rãnh khứu. Hình trực tiếp của u có hai dạng: hình khối ở vòm sọ và hình mảng dày ở nền sọ; tăng đậm so với mô não, ngấm thuốc mạnh và đồng nhất, khoảng 25% có vôi hoá dạng nốt trong u, 10 – 15% có kén trong u. Xương cạnh u có thể tăng sinh hoặc mòn xương, 60 – 70% có phù quanh u. Do u tiến triển chậm nên thường phát hiện được khi u đã có kích thước trên 3cm, có khi tới trên 6cm.
U nguyên bào tuỷ (medulloblastoma)
U nguyên bào tuỷ còn gọi là u ngoại bì thần kinh nguyên phát (primitive neuro ectodermal tumor), chiếm từ 15 – 25% các u não trẻ em và khoảng 1/3 u não hố sạu ở trẻ em; rất hiếm gặp ở người lớn. u rất hay xuất phát từ thuỳ nhộng, cũng có thể ờ bán cầu tiểu não, hay xâm lấn vào não thất IV nên gây não úng thuỷ tắc nghẽn.
U có thể lan tràn theo đường dịch não tuỷ và là u ác tính. Trên ảnh chụp cắt lớp vi tính, u thường có giới hạn rõ, tăng đậm đều, ngấm thuốc mạnh; cũng có thể gặp đồng đậm, có ổ kén hoá và vôi hoá trong u.
U bao Schwan (schwannoma)
U bao Schyvan hay gặp ở người lớn trên 40 tuổi, rất hiếm ở trẻ em. u thường phối hợp với bệnh u xơ thần kinh typ 2, trong trường hợp này hay gặp u ở tuổi trẻ hơn (trên 30 tuổi). Vị trí hay gặp nhất là u dây thần kinh VIII (còn gọi là u tiền đình – ốc tai) rồi đến dây sinh ba (dây V) và dây thần kinh thị giác. Hình ảnh chụp cắt lớp vi tính của u thường gặp giảm đậm nhẹ hoặc đồng đậm độ với nhu mô não; hiếm gặp vôi hoá hoặc chảy máu trọng u. Các u bao Schwan thường ngấm thuốc mạnh sau tiêm cản quang, u nhỏ ngấm đồng đều, u lớn ngấm không đều do những ổ thoái hoá dạng kén, dạng màu vàng hoặc dạng keo trong u. Khoảng 60% u bao Schwan vùng hố sau gây đè đẩy não thất IV và não úng thuỷ. Trên cửa sổ xương hầu hết có dãn rộng ống tai trong đối với u thính giác, dãn rộng lỗ bầu dục và lỗ tròn ở nền sọ đối với u dây V.
U bao Schwan cũng hay gặp ở rễ thần kinh trong ống sống đơn độc hoặc phối hợp với các tổn thương u xợ thần kinh khác. Dạng điển hình của loại u này trong ống sống có hình quả tạ gồm phần trong ống sống và phần ngoài ống sống với đoạn nối chui qua lỗ ghép.
U tuyến yên (pituitary adenoma)
Hai loại u tuyến yên là u tuyến lớn (macroadenoma) và u tuyến nhỏ (microadenoma), chiếm tới trên 1/3 các khối u vùng hố yên. Trên giải phẫu thi thể, u tuyến nhỏ gặp gấp nhiều lần hơn u tuyến lớn nhưng theo các thống kê dựa trên các kỹ thuật chẩn đoán hình ảnh thì u tuyến lớn lại có tần xuất gấp đôi u tuyến nhỏ. Tỷ lệ gặp còn phụ thuộc vào loại tế bào sinh hormon như loại tiết prolactin gặp nhiềụ hơn loại tiết hormon tăng trưởng và loại thứ nhất gặp ở nữ gấp 4 nam, loại thứ 2 gặp ở nam gấp đôi nữ.
- Chụp chụp cắt lớp vi tính các u tuyến nhỏ khó phát hiện, cấu trúc u giảm đậm và ngấm thuốc ít hơn phần tuyến bình thường, u tuyến lớn có hình khối rõ bờ vượt lên trên hố yên và thường đồng đậm độ với nhu mô não, một tỷ lệ nhỏ có vôi hoá; ngấm thuốc mạnh và đều sau tiêm cản quang, có thể gặp chảy máu hoặc tạo kén trong u.
U di căn
Các ung thư ngoài sọ có thể di căn tới màng não và nhu mô não. Di căn màng não rất khó nhận biết trên chụp chụp cắt lớp vi tính mà phải chụp cộng hưởng từ với thuốc đối quang. Di căn tới nhu mô não rất hay gặp, chiếm khoảng 1/3 các khối u nội sọ. Hay gặp nhất là các u nguyên phát của phế quản – phổi, vú, u sắc tố rồi đến ung thư ống tiêu hóa và tiết niệu sinh dục. Khoảng 60 – 85% gặp tổn thương đa ổ với vị trí vùng ranh giới tuỷ – vỏ não. Tuổi thường gặp trên 40 và nam nhiều hơn nữ. Bản thân u di căn thường đồng đậm, số ít hơn tăng đậm so với nhu mô não lân cận và rất hay gặp chảy máu trong u, nhất là u có nguồn gốc từ thận, u sắc tố. Đa số các u di căn có quầng phù não rộng so với kích thước u; u di căn ngấm thuốc mạnh dạng vòng nhẫn hoặc dạng nốt đặc ở trung tâm.


