Khám vận nhãn ở bệnh nhân chấn thương.
Khai thác bệnh sử cần xác định kiểu tác động của chấn thương. Ví dụ, ở bệnh nhân có liệt dây số IV, tác động hat vào vùng trán đối diện.-cần xác định có vỡ xương không, đặc biệt là vùng trong hốc mắt hay trong nền sọ. Chú ý đến choáng, hôn mê hay nguyên nhân thiếu máu khác, đã dùng những loại thuốc gì. Quan trọng là xác định xem có những vấn đề về thị giác, thần kinh vận nhãn trước khi bị chấn thương hay không.
Khi thăm khám cần lưu ý đến những điểm sau:
– Vận nhãn (có chính xác và hợp lý không, có vận động đầu bất thường hay không).
– Định thị (hai mắt có đứng yên hay không, đầu có ở tư thế thẳng đằng trước hay không).
– Chức năng mi mắt (sụp mi, co rút mi mắt).
– Hai mắt có thẳng trục hay không (có lác ẩn hay lác hiện hay không).
– Quy tụ.
– Vận nhãn một mắt.
– Rung giật nhãn cầu sinh lý (tốc độ và mức độ chính xác).
– Vận nhãn đuổi theo vật (có bình thường và thay đổi theo tốc độ di chuyển của vật).
– Các phản xạ mắt tiền đình (xoay đầu, ghế quay, ức chế).
– Phản ứng với nhắm mi mắt cưỡng bức (hiện tượng Bell).
– Quang động.
– Test nhiệt.
– Thử nghiệm vận nhãn cưỡng bức.
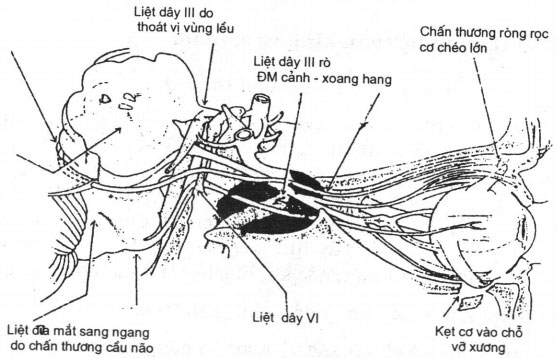
Hình 22.54. Giải phẫu hệ thần kinh vận nhãn, những vị trí chấn thương thường gặp và những biến chứng thần kinh vận nhãn đi kèm.
Chấn thương hốc mắt gây rối loạn vận nhãn.
Đôi khi các cơ vận nhãn, đặc biệt là các cơ trực dưới có thể bị rách khi chấn thương xuyên vào hốc mắt. Chấn thương vào các cơ vận nhãn gây những hạn chê vận nhãn không giống như trong liệt dây thần kinh sọ não. Chẳng hạn, liệt cơ đưa mắt lên trên có thể là do kẹt cơ trực dưới vào chỗ vỡ sàn hốc mắt. Chấn thương thành trong hốc mắt có thể gây nên hội chứng co rút Duane.
Các cơ vận nhãn bị đụng giập có thể hồi phục lại chức năng sau vài ngày. Thử nghiệm vận nhãn cưỡng bức (dùng panh kẹp hay đầu bông để di lệch nhãn cầu) có thể phân biệt giữa cơ vận nhãn bị hạn chế vận động hay bị liệt. Điều trị hạn chế vận động cơ thường khó. Nếu mức độ rối loạn chức năng không chuyển biến sau nhiều tháng, có thể làm phẫu thuật lùi cơ bị hạn chế vận động.
Chấn thương thần kinh vận nhãn
Dây thần kinh vận nhãn hay bị ảnh hưởng nhất sau chấn thương dây số VI. nguyên nhân thường gặp nhất của liệt dây VI là chấn thương sọ não (có thể là nhỏ). Liệt dây số III thường xảy ra sau chấn thương nặng hay có một nguyên nhân nào khác đi kèm. Chân thương gây liệt phối hợp nhiều dây thần kinh thường hiếm gặp.
Liệt dây thần kinh ròng rọc (hay dây số IV).
Dây thần kinh số IV có thể bị ảnh hưởng trong chấn thương sọ não kín vừa và nhẹ hoặc trong trường hợp không có tác động trực tiếp vào đầu.
Chấn thương trực tiếp vào gân cơ chéo lớn có thể xảy ra sau chấn thương xuyên. Cân cơ bị hạn chế vận động, dẫn đến song thị đứng khi nhìn lên (hội chứng Brown). Hiếm khi ròng rọc bị rời rakhỏi chỗ bám ở các bệnh nhân này.
Hầu hết các liệt dây thần kinh số IV là do dây thần kinh bị đụng giập từ mặt sau của não giữa hay chấn thương lên lều tiểu não. Chấn thương sọ từ phía bên có thể gây sóng phản hồi tác động lên não giữa bên đối diện và tổn thương dây IV. Chụp cắt lớp CT thấy có xuất huyết ở vùng này. Có một số trường hợp có liệt dây IV hai bên, cơ chế cũng tương tự như liệt dây IV một bên.
Các triệu chứng liệt dây IV bao gồm song thị đứng và chéo, tăng lên khi nhìn xuống và về hướng nhìn đối diện với cơ chéo lớn bị ảnh hưởng. Một số bệnh nhân có khó đọc, hay nghiêng đầu để tránh song thị.
Chẩn đoán rối loạn chức năng cơ chéo lớn dựa trên thử nghiệm ba bước do Parks đề ra. Dùng hai đũa Moddox lắp vào gọng kính thử để xác định là bảo bệnh nhan nhìn vào một cạnh thẳng. Người bị liệt dây IV hai hình chập nhau để tạo thành đầu mũi tên hướng về phía dây IV bị ảnh hưởng. Liệt dây IV hai bên sẽ thấy cạnh thẳng có hình chữ X, với điểm giao nhau nằm gần về phía bên có liệt dây IV nặng hơn (H.22.55).
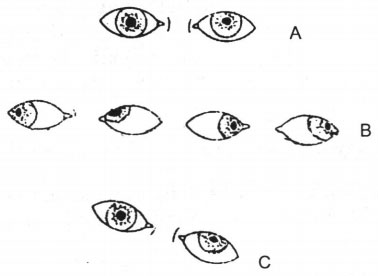
Hình 22.55. Thử nghiệm ba bước để chẩn đoán rối loạn chức năng cơ chéo lớn mắt trái. A. Lác lên trên khi nhìn thẳng đằng trước. B. Mắt trái lác lên trên tăng lên khi liếc sang phải. C. Khi nghiêng đầu sang bên vai trái, lác đứng bên mắt trái tăng lên.
Theo một số nghiên cứu, 65% liệt dây IV một bên và 25% liệt dây IV hai bên là tự khỏi không cần phải điều trị. Do vậy, nên chờ đợi 6 tháng để xác định là tình trạng không cải thiện. Trong giai đoạn này có thể bịt một bên mắt để tránh song thị. Có thể cho đeo lăng kính (trục đứng) ở một số trường hợp. Nhưng vì bản chất song thị hay thay đổi, mắt lác xoáy ra ngoài nên việc dùng lăng kính ở hầu hết các bệnh nhân bị trở ngại.
Có nhiều phương pháp phẫu thuật để điều trị liệt dây IV. Cắt cơ chéo bé là phương pháp đơn giản, có thể làm giảm độ lác đứng tới 15 điôp lăng kính, cắt (hay lùi) cơ chéo bé cùng bên cộng với cắt cơ trực trên cùng bên cũng có tác dụng. Làm yếu cơ trực dưới bên mắt kia kèm với cắt cơ chéo bé cũng có thể có tác dụng, nếu độ lác cao hơn khi nhìn xuống dưới. Liệt dây thần kinh IV hai bên dẫn đến lác đứng lên trên ở mắt phải khi nhìn sang trái và lác đứng lên trên ở mắt trái khi liếc sang mắt phải. Liệt dây IV hai bên thường xảy ra sau chấn thương sọ não nặng và đôi khi chỉ trở nên rõ rệt sau khi can thiệp phẫu thuật để điều chỉnh liệt dây thần kinh một bên.
Liệt dây thần kinh số VI
Liệt dây VI thường xảy ra sau chấn thương sọ não nặng hơn so với liệt dây IV (thường đa số các bệnh nhân có hôn mê sau chấn thương). Cơ chế là do lực tác động lên dây thần kinh VI ở trong ống Dorello, khe hốc mắt trên hay chỗ dây thần kinh bắt chéo qua động mạch tiểu não trước. Tuy nhiên, các biên bản bệnh lý giải phẫu các bệnh nhân tử vong do chấn thương sọ não nặng cho thấy tổn thương thường ở điểm dây thần kinh VI đi ra khỏi thân não. Chấn thương sọ não kín dễ gây tổn thương dây VI ở mỏm xương đá, đặc biệt nếu có đồng thời tổn thương dây tam thoa. Căng giãn các đốt sông cô cũng có thể gây liệt dây VI, do các nhánh của động mạch thân nền ép lên dây thần kinh, tương tự như trong tăng áp lực nội sọ.
Liệt dây VI gây ra song thị ngang, nặng lên khi nhìn xa và liếc về phía vận động của cơ yếu. Trẻ em chịu đựng song thị tốt hơn, người lớn dễ bị song thị làm ảnh huởng, thậm chí khi rối loạn vận động cơ rất kín đáo (phát hiện bằng test bịt mắt – bỏ bịt mắt hay dùng đũa Maddox).
Như với liệt dây IV, cần chờ đợi 6 tháng trước khi quyết định phẫu thuật. Trong trường hợp nhẹ, rút cơ trực ngoài bị tổn thương kết hợp với lùi cơ trực trong có thể hồi phục được thị giác hai mắt. Tuy nhiên, đa số các trước hợp có quá hoạt cơ trực trong bên kia, nên cần phải làm phẫu thuật đi thực cơ. Hiện nay, phương pháp tiêm độc tố vi khuẩn botulinum vào cơ trực trong cùng bên tỏ ra có tác dụng tốt.
Chấn thương dây thần kinh vận nhãn chung
Chấn thương dây thần kinh số III có thể trực tiếp hay gián tiếp do thoát vị qua vùng lều. Mức độ gây chấn thương nặng hơn liệt dây IV hay VI. Nếu liệt dây III xuất hiện sau chấn thương nhẹ, cần chú ý xem có khối u chèn ép phối hợp hay không.
– Chấn thương trực tiếp dây thần kinh III.
Chấn thương kèm theo có liệt dây III thường là chấn thương mạnh vào vùng trán. Đa số các bệnh nhân có mất tri giác. Chụp X quang thường có thể thấy vỡ xương sọ. Dây III có thể bị tổn thương ở các nhánh phân phối cho hốc mắt, ở khe hốc mắt trên hay chỗ dây thần kinh đi vào trong xoang hang, lực kéo từ não giữa hay đụng giập các rễ thần kinh. Các triệu chứng của liệt dây III gồm có song thị (đặc điểm là song thị chéo và thay đổi theo các hương liếc mắt). Thường có sụp mi. Khi thị thần kinh bị tổn hại, bệnh nhân lo lắng về sụp mi và lác ngoài nhiều hơn là dấu hiệu song thị. Ó một số người, đồng tử có thể không bị tổn hại, có thể có rối loạn về điều tiết.
Các bệnh nhân liệt dây III do chấn thương thường có các dấu hiệu về thần kinh khác đi kèm vì chấn thương thường rất nặng. Tổn hại thị thần kinh, giao thoa và dải thị giác có dây III có thể xảy ra ở hai bên. Có thể có liệt nửa người.
Tiên lượng khả năng hồi phục rất hạn chế. Liệt vận nhãn phức tạp gây trở ngại cho điều trị bằng lăng kính hay phẫu thuật. Một vấn đề chính trong liệt dây III là hiện tượng dây thần kinh mọc nhầm chỗ. Chẳng hạn, mi trên nâng lên cao khi nhìn xuống dưới hay vào trong. Khi mổ sụp mi cũng cần cẩn thận, vì nguy cơ dễ gây hở lộ giác mạc. Nên chò đợi 1 năm rồi mối quyết định phẫu thuật.
– Liệt dây III do chấn thương gián tiếp
Thoát vị hạnh nhân tiểu não có thể xảy ra sau chấn thương nặng, khi có xuất huyết ngoài màng cứng, xuất huyết não hay phù não. Thoát vị não là một biến chứng của máu tụ dưới màng cứng, xuất huyết não hay phù não. Thoát vị não là một biến chứng của máu tụ dưới màng cứng (có thể xảy ra sau chấn thương sọ não nhẹ). Khi tiểu não bị khối u, phù nề hay máu tụ ép xuống, hạnh nhân của hồi hải mã có thể chèn ép lên vùng lều, gây éo dây III cùng bên.
Liệt dây III cùng bên với khối máu tụ dưới màng cứng là một trong số những dấu hiệu thần kinh điển. Dấu hiệu này được áp dụng rộng rãi trước khi chụp cắt lớp CT ra đời. Đôi khi đồng tử không bị tổn thương, liệt dây III có thể ở bên đối diện với khối gây chèn ép. Máu tụ ngoài màng cứng có thể gây liệt dây III, thậm chí khi bệnh nhân tri giác còn tốt, Vì các dâu hiệu về đồng tử là những mốc chẩn đoán quan trọng (nhất là với thoát vị não), cho nên bác sỹ mắt nên hạn chế tra thuốc co đồng tử, trừ phi được các bác sĩ chuyên khoa thần kinh đồng ý. cần lưu ý đến tổn hại cơ co đồng tử để tránh nhầm với rối loạn chức năng dây III. ở bệnh nhân hôn mê có thể các định chức năng cơ nâng mi bằng cách nâng bệnh nhân dậy, bình thường mi sẽ nâng lên trừ phi có rối loạn chức năng cơ nâng mi. Liệt dây III do thoát vị lều tiểu não thường hồi phục chậm, liệt dây III có thể kèm theo các rối loạn vận nhãn khác như rung giật nhãn cầu, lác chéo, liệt vận nhãn theo chiều thẳng đứng, do chấn thương bên trong thân não.
Các liệt vận nhãn sau chấn thương sọ não nhẹ
Liệt dây vận nhãn chung và dây VI sau chấn thương sọ não nhẹ không có vỡ xương sọ hay mất tri giác thường hiếm gặp, cho nên phải tìm những tổn thương như khối u nền sọ. Các khối u gây căng giãn và ép vào dây thần kinh, nên chỉ chấn thương cơ giới nhẹ cũng làm liệt vận nhãn xuất hiện, cần lưu ý đến điều này khi tổn thương không tương quan với mức độ chấn thương.
– Liệt phối hợp dây III, IV và VI sau chấn thương
Nhìn chung, khi có nhiều hơn một dây thần kinh vận nhãn bị ảnh hưởng sau chấn thương, chấn thương thường nặng. Chấn thương các dây thần kinh phối hợp hiếm gặp hơn là chấn thương một dây thần kinh riêng lẻ. Chấn thương Phối hợp các dây thần kinh có thể do vết thương xuyên gây ảnh hưởng hốc mắt và khe hốc mắt trên.
Rò động mạch xoang hang là một nguyên nhân của liệt phối hợp nhiều dây thần kinh vận nhãn hay do ứ máu ở các cơ vận nhãn. Các triệu chứng làm bệnh nhân đi khám bao gồm xuất hiện tiếng ù, đau đầu, lồi mắt và cương tụ kết mạc. Mất thị lực do hở mi, bệnh võng mạc do chấn thương trực tiếp lúc xảy ra tai nạn, glôcôm do tăng áp lực tĩnh mạch thượng củng mạc, thiếu máu thị thần kinh hay xoang hang và tĩnh mạch hốc mắt trên giãn to gây chèn ép. Thường có liệt dây VI, liệt dây III hiếm gặp hơn. Điều trị hiện nay là dùng bóng ép, áp dụng với những lỗ rò động mạch cảnh xoang hang mạn tính hay có đe doạ thị lực. Tiên lượng về liệt vận nhãn thường tốt. Nhưng rối loạn vận nhãn có thể là biến chứng của phẫu thuật đặt bóng ép. Có khi Cần nhiều bóng mới đóng được lỗ rò.
Các rối loạn đồng tử sau chấn thương
Giãn đồng tử do chấn thương.
Rối loạn chức năng đồng tử trong chấn thương mắt thường phản ánh chấn thương trực tiếp vào cơ co đồng tử. Sau khi đụng giập lên nhãn cầu, đồng tử co lại, kéo dài trong nhiều giờ và tiếp theo là liệt mống mắt nhẹ. Co thắt đồng tử thường kèm theo co thắt điều tiết. Giãn đồng tử và thiểu năng điều tiết có thể gây trở ngại cho bệnh nhân, đặc biệt là khi nhìn gần.
Điểm quan trọng là mô tả cẩn thận các tổn thương ở mống mắt để tránh nhầm với rối loạn chức năng dây III (có thể là biểu hiện của thoát vị lều tiểu não). Nên khám các bệnh nhân này bằng đèn khe. Nếu thấy có dấu hiệu Tyndall tức là có thể có chấn thương cơ mống mắt, có thể thấy rõ các chỗ rách cơ cơ ở bờ đồng tử. Một dấu hiệu của chấn thương mống mắt là đồng tử không co tốt với ánh sáng và còn không giãn tốt khi vào bóng tối. Hơn nữa, đồng tử đáp ứng kém với pilocarpin. Để thấy rõ vết rách cơ co, có thể chiếu xuyên qua đồng tử. Đồng tử biến dạng có hình chữ D là có thể có đứt chân mống mắt.
Giãn đồng tử có thể xảy ra trong nhiễm độc kim loại do còn dị vật nội nhãn chưa lấy.
– Co đồng tử do chấn thương
Chấn thương là một nguyên nhân gây nên hội chứng Horner. Nếu không có các dấu hiệu khác, có thể chân thương vào đám rối giao cảm cô ở động mạch cảnh. Chuỗi giao cảm có thể bị ảnh hưởng trong chấn thương ngực. Chấn thương tủy sống vùng cổ có thể gây liệt giao cảm nhẹ. Co đồng tử còn gặp trong hội chứng tủy bên Wallenberg bao gồm rung giật nhãn cầu, khó nuốt, liệt nhẹ nửa người, mất cảm giác luân chuyển.
Chấn thương dây thần kinh tam thoa
Trong vỡ sàn hốc mắt, dây thần kinh dưới hốc mắt thường bị chấn thương. Chấn thương xuyên như bị đạn bắn có thể gây mất cảm giác vùng mắt và mặt. Thông thường, nếu hạch Gasser bị ảnh hưởng thì có thể có kèm theo liệt dây III, IV hay VI.
Mặc dù hiếm khi xảy ra, nhưng nếu có thì dấu hiệu chủ yếu là mất cảm giác giác mạc, tổn hại biểu mô và loét nhu mô nhanh chóng xuất hiện. Điều này rất quan trọng, nhất là khi mi mắt nhắm không được tốt, đặc biệt sau chấn thương dây VII. Cần băng mắt hay khâu cò mi để tránh các biến chứng ở giác mạc.
Chấn thương dây thần kinh số VII
Liệt mặt là một biến chứng thường gặp trong chấn thương sọ não. Liệt có nguồn gốc trung ương thường hay đi kèm liệt dây VI và liệt nửa người. Liệt mặt ngoại vi có tiên lượng hồi phục tốt, thường là do vỡ xương đá (thuộc xương thái dương).
Điều trị hở mi ở những bệnh nhân bị chấn thương sọ não là rất quan trọng. Nhắm mi không kín trong lúc hôn mê hay rối loạn chức năng dây VII đòi hỏi phải tra thuốc làm trơn giác mạc. Có thể chỉ định khâu cò mi, phẫu thuật này đơn giản và có thể tháo cò mi khi thấy không cần thiết.
Các rối loạn vận nhãn sau chấn thương
Các dấu hiệu về vận nhãn ở bệnh nhân hôn mê
Các dấu hiệu về mắt là những dấu hiệu thăm khám quan trọng khi bệnh nhân hôn mê . Bác sĩ nhãn khoa có thể giúp các đồng nghiệp thuộc chuyên khoa nội thần kinh hay ngoại thần kinh cắt nghĩa chức năng vận nhãn ở những bệnh nhân bị chấn thương nặng. Trong hôn mê, mi mắt có xu hướng nhắm lại khi chức năng cầu não dưới vẫn bình thường. Dần dần, mi mắt đóng chậm sau khi vành mắt, đó là dấu hiệu điển hình của hôn mê và mất tri giác. Dấu hiệu này không thể quá rõ rệt như trong trường hợp bệnh nhân bị hysteri. Có một phương pháp xác định chức năng cơ nâng mi là dựng bệnh nhân ngồi dậy. Ngay cả trong hôn mê, mi trên sẽ mở ra theo phản xạ trong một khoảng thời gian. Nhưng lại không làm được điều này khi bệnh nhân bị đặt ống nội khí quản hay phải gắn vào một dụng cụ điều trị nào đó.
Hai mắt liếc xuống dưới hay liếc lên trên hoặc đảo qua lại là những dấu hiệu thường gặp trong hôn mê. Các dấu hiệu này chỉ có ý nghĩa nếu tồn tại dai dẳng. Hai mắt luôn nhìn xuống dưới xảy ra trong các tổn thương vùng đồi thị và dưới đồi thị, đặc biệt trong xuất huyết nhồi máu. Mắt liếc lên trên là dấu hiệu thường gặp trong tình trạng thiếu oxy. Các bệnh nhân hôn mê thường không có những vận nhãn nhanh và vì vậy không có các pha nhanh của rung giật nhãn cầu.
Nếu một bệnh nhân rõ ràng bị hôn mê mà có đáp ứng với thử nghiệm kích thích nhiệt, cần xem xét khả năng bị hội chứng “khoá” (locked in). Trong trường hợp này bệnh nhân vẫn tỉnh, có vẻ mất tri giác là do chấn thương cuống não gây trở ngại việc giao tiếp.
Mắt không cân đối có thể là do lác ẩn bị mất bù trừ. Có thể lác ngang hay lác theo chiều đứng. Lác đứng có thể biểu thị của lác chéo hay liệt dây III hoặc dây IV.
vẫn còn vận nhãn liên hợp hai mắt khi xoay đầu hay khi kích thích nhiệt vào một bên tai, chứng tỏ không có tổn thương cuống não ở tai hay bên dưới nhân dây III. Chấn thương não dẫn đến bốn loại biểu hiện ở mắt cơ bản: 1) Không có vận nhãn chứng tỏ có tổn thương cuống não; 2) Hai mắt không liếc được về một bên chứng tỏ có tổn thương một bên ở trung tâm vận động hai mắt ở thân não; 3) Một mắt không vào trong được chứng tỏ có liệt dây III hay liệt vận nhãn gian nhân; 4) Một mắt không liếc ra ngoài được chứng tỏ có liệt dây VI. Thử nghiệm kích thích nhiệt tỏ ra có tác dụng hơn là xoay đầu. Rung giật nhãn cầu do kích thích bằng nước lạnh bao gồm pha chậm hướng về phía tai bị kích thích, tiếp theo là pha nhanh về phía đối diện. Nếu dùng nước ấm thì phản ứng xảy ra ngược lại. Nếu mê đạo một bên bị bất thường sẽ gây phản ứng giả.
Chấn thương trung tâm khu trú gây tổn hại vận nhãn
– Vận nhãn theo chiều đứng
Rối loạn vận nhãn theo chiều đứng là biểu thị của tổn hại não giữa hay tổn hại đồi thị hai bên. Tổn hại cuống não xảy ra trong quá trình thoát vị đường giữa có thể tạo những vùng thiếu máu khu trú ở vùng lều hay chất xám quanh ống dẫn dịch não tủy ở não giữa. Loại tổn thương này có thể gây ảnh hưởng vận nhãn lên trên hay xuống dưới. Trong một số trường hợp có xảy ra hội chứng Parinaud điển hình. Hội chứng này bao gồm liệt nhìn lên trên, liệt quy tụ, đồng tử giãn vừa phải đáp ứng với nhiệt, không đáp ứng với ánh sáng và quy tụ khi cố nhìn lên trên. Hai mắt đi lệch xuống dưới thường xảy ra trong chấn thương vùng đồi thị.
– Vận nhãn theo chiều ngang
Hai mắt cùng liếc sang ngang về bên đối diện với bên có liệt nửa người, vận nhãn khi xoay đầu hay kích thích nhiệt vẫn còn chứng tỏ có tổn thương đồi thị mộ bên hay tổn thương bán cầu vùng trán cùng bên.
Xuất huyết cuống não phía dưới có thể xảy ra khi các nhánh nhỏ gần đường giữa của động mạc thân nền bị tổn thương. Hiện tượng này xảy ra khi não hai bên phù nề ép vào động mạch. Khi đó hai mắt cùng đảo không có chủ ý, hiện tượng này không bị ảnh hưởng khi xoay đầu. Nếu tổn thương cuống não nặng hơn, xoay đầu kích thích nhiệt không gây vận nhãn.
– Liệt vận nhãn gian nhân
Hiện tượng một mắt liếc ra ngoài chậm hay hạn chế và mắt kia rung giật nhãn cầu khi liếc ra ngoài có thể xảy ra sau chấn thương. Có thể bị nhầm với liệt dây III từng phần. Liệt vận nhãn gian nhân sau chân thương là do lực tác động ở chỗ nôi chất xám và chất trắng ở bó dọc giữa khi phần sau của cuống não di lệch xa hơn phần trước. Liệt vận nhãn giai nhân hay xảy ra ở hai bên hơn là ở một bên và có thể kèm theo lác chéo. Tiên lượng hồi phục tốt.
Rung giật nhãn cầu
Rung giật nhãn cầu theo chiều ngang có thể có tần số thấp và biên độ rộng nếu nhân liếc mắt ở cuông não gần đường giữa bị tổn thương. Rung giật nhãn cầu tần số cao, biên độ nhỏ là dấu hiệu của chấn thương nhân tiền đình, cả hai loại Rung giật nhãn cầu có thể xảy ra cùng nhau, với pha nhanh xảy ra cùng bên tổn thương nếu là Rung giật nhãn cầu có liệt liếc mắt và pha nhanh hướng về bên đối diện tổn thương nếu là Rung giật nhãn cầu tiền đình. Chấn thương tiểu não có thể gây rung giật mắt, các hình thái Rung giật nhãn cầu như bật lò xo, không cân xứng. Vận nhãn nhìn theo vật có thể có dạng cử động giật. Có thể có dấu hiệu không ức chế được các phản xạ mắt tiền đình hay xoay đầu để định thị.
Dấu hiệu gật đầu do mắt hay vận nhãn xuống dưới hoặc lên trên xảy ra từng lúc là những dấu hiệu quan trọng ở các bệnh nhân bị hôn mê. Nói chung, đó là biểu hiện của chấn thương cuống não dưới, đặc biệt là tổn hại trung tâm liếc mắt sang ngang ở cuống não. Gật đầu do mắt xảy ra ngay sau chấn thương sọ não có thể có những ý nghĩa quan trọng. ở một số bệnh nhân có chấn thương cuống não, gật đầu do mắt xuất hiện muộn.
Rung giật nhãn cầu dạng quả lắc đồng hồ có thể xảy ra khi có chấn thương các cấu trúc vùng dưới đồi ở một bên. Có thể thấy trong các hội chứng giao thoa do chân thương, sau chân thương sọ gây căng giãn làm tổn hại chỗ nối cuống não và tủy sống.
Khi bệnh nhân liếc về bất kỳ một phía nào đó, có những cử động giật nhanh gọi là giật mắt (opsoclonus). Dấu hiệu này hiếm khi xảy ra sau chấn thương sọ não nặng có kèm theo hôn mê ở người trưởng thành.
Sau chấn thương sọ não, một số bệnh nhân có chóng mặt mặc dù thăm khám lâm sàng thấy bình thường. Trong nhiều trường hợp như vậy, điện Rung giật nhãn cầu thây có những đáp ứng bất thường. Một nguyên nhân khác của các dấu hiệu tiền đình kéo dài, đặc biệt là chóng mặt khi thay đổi tư thế là lỗ rò bạch mạch. Cần thăm khám tai mũi họng vì bệnh này có thể chữa được.
Rung giật nhãn cầu ẩn có thể trở thành hiện sau chấn thương vào một bên mắt. Khi đó gây rối loạn chức năng thị giác ở mắt còn lại, thậm chí khi mắt này bình thường.
Tác động của thiếu oxy lên hệ thống vận nhãn
Chấn thương gây thiếu oxy có xu hướng gây tổn hại hệ thần kinh trung ương rộng hơn là chấn thương trực tiếp. Một số vùng ở não như vùng tiếp giáp giữa các động mạch não giữa trước và các động mạch não giữa sau có xu hướng dễ bị ảnh hưởng của thiếu oxy hơn. Nhìn chung, có rối loạn chức năng não khi tim ngừng đập quá 5 phút. Huyết áp thấp và mất thể tích tuần hoàn cũng gây nên tình trạng này. Thị lực thường bị ảnh hưởng, thiếu oxy nặng là một nguyên nhân của mù vỏ não. ở trẻ em có thể dẫn đến lác.
Liệt vận nhãn theo chiều đứng có xu hướng dễ xuất hiện hơn sau chấn thương gây thiếu oxy. Tổn thương thùy trán và trán đỉnh hai bên cấp tính có thể gây hội chứng Balint. Khi đó vận nhãn có chủ ý có thể không chính xác. Bệnh nhân hướng mắt về một điểm nằm ngoài điểm cần nhìn, bắt đầu những vận nhãn tìm kiếm. Bệnh nhân không chú ý đến những kích thích thị giác, thậm chí những kích thích này gây nguy hại cho thị giác.
Vận nhãn phản xạ không bị ảnh hưởng. Hội chứng này có thể do nhiều nguyên nhân như bệnh xơ cứng não, đột quỵ, chấn thương xuyên và thiếu máu não.
Điều trị mắt rất khó khăn do bệnh nhân không nói được hay tri giác kém. Thăm khám đòi hỏi sự kiên nhẫn. Có thể chỉ dùng kính đọc sách hỗ trợ hay bịt một bên mắt để giảm bớt tàn phế ở những bệnh nhân này.


