Nhắc lại giải phẫu – chức năng
Các sợi thị giác bắt đầu từ các tế bào hạch của võng mạc hợp với nhau thành dây TK thị giác, sau đó đi qua lỗ thị giác (foramen opticum) vào sọ và nằm ở nền sọ trước. Tại giao thoa thị giác (chiasma opticum) nửa phía mũi của dây TK thị giác được bắt chéo sang bên đối diện, hợp với nửa thái dương của bên đó tạo thành dải thị giác (tractus opticus) rồi đi tới trung khu thị giác dưới vỏ (thể gối hay puỊvinạr, thể gối ngoài hay corpus geniculatum laterale và củ não sinh tư trước). Neuron thứ 2 băt đâu từ thể gối ngoài và cho các sợi trục đi qua đùi sau bao trong, qua các tia thị (radiatio optica hay tia gratiolett) tới trung tâm thị giác vỏ não là mặt trong thuỳ châm, khe cựa (íissurae calcarinae). Chức năng dây II là nhìn, nhận biết màu sắc.
Khám dây II
Dụng cụ khám
Khám thị lực: dựa vào bảng Snellen (hình 2.2); nhưng trên lâm sàng thần kinh có thể dùng sách báo, các hình vẽ với những kích cỡ khác nhau. Cho bệnh nhân đọc hoặc nhận biết hình vẽ. Khi có yêu cầu khám chính xác hơn gửi bệnh nhân khám nhãn khoa.
Khám thị trường: dùng thị trường kế (perimetrium) để khám. Vận dụng khám trên lâm sàng thần kinh người ta dùng một vật đích de quan sát (có thể là chiếc bút máy, ngón tay của thầy thuốc…), di chuyển nó từ ngoài vào trong thị trường để cho bệnh nhân phát hiện. Khi cần khám chính xác hơn bệnh nhân được gửi khám nhãn khoa.
Khám đáy mắt: dùng đèn soi đáy mắt.
Khả năng nhận biết màu sắc: dùng các màu sắc khác nhau.
Thao tác khám
Khám thị lực:
+ Tư thế bệnh nhân: bệnh nhân có thể ngồi đứng, thầy thuốc khám từng mắt một của bệnh nhân.
+ Yêu cầu bệnh nhân bịt một mắt, đọc các dòng chữ trên sách báo từ nhỏ đến lớn. Nếu bệnh nhân không đọc được do nhìn không rõ thì:
Yêu cầu bệnh nhân đếm các ngón tay do thầy thuốc đưa ra trước mặt bệnh nhân. Nếu bệnh nhân vẫn không đếm được thì
Bịt mắt bệnh nhân, sau đó mở ra hỏi xem bệnh nhân có phân biệt được sáng tối không.
Khám thị trường: bệnh nhân được bịt mắt không khám lại, khám lần lượt từng bên. Thầy thuốc cầm vật địch di chuyển từ phía sau ra phía trước bệnh nhân (từ ngoài vào trong thị trường) và yêu cầu bệnh nhân khi nào quan sát thấy vật đích thì nói là thấy. Hướng di chuyển của vật đích như sau (bốn phía đại diện cho bốn thị trường):
+ Ở hai bên: cách tai bệnh nhân khoảng 20 – 30cm (khám thị trường thái dương), bình thường là 90°.
+ Phía trên: cách đỉnh đầu bệnh nhân 20 – 30cm (khám thị trường trán hay thị trường trên), bình thường là 60°.
+ Phía dưới: từ sát ngực của bệnh nhân ra trước (khám thị trường dưới), bình thường là 70°.
+ Từ phía tai bên đối diện với mắt đang được khám của bệnh nhân (khám thị trường mũi), bình thường là 60°.
Ngoài ra để khám thị trường người ta còn có phương pháp đối chiếu (confrontation méthode), hoặc yêu cầu bệnh nhân chia đôi đoạn dây được căng trước mặt để kiểm tra xem bệnh nhân có bán manh không.
+ Khám đáy mắt: đòi hỏi người thầy thuốc phải có kỹ năng thuần thục. Để cho dễ khám, người ta có thể nhỏ thuốc cho dãn đồng tử (homatropin); túy nhien, không phải bệnh nhân nào cũng có thể nhỏ được thuốc, hoặc nếu được thì bệnh nhân cũng có nhiêu giờ sau đó nhìn không rõ gây cảm giác khó chịu. Những thầy thuốc có kinh nghiệm thường có thể khám đáy mắt mà không cần sự hỗ trợ của thuốc dãn đồng tử.
+ Nhìn mầu: cho bệnh nhân nhận biết các màu sắc khác nhau.
Đánh giá kết quả
- Thị lực:
+ Mất thị lực (amaurosis): là tình trạng mất hoàn toàn thị lực. Nguyên nhân thường do tổn thương các môi trường quang học bị đục hoặc do tật khúc xạ) cũng như giảm khả năng tiếp nhận của hệ thần kinh (từ võng mạc đến thuỳ chẩm).
+ Mất thị lực thoáng qua (amaurosis fugax): thường là triệu chứng thoảng qua (aura) của các bệnh lý cơn như động kinh hoặc Migraine, cũng có thể là triệu chứng của tình trạng thiếu máu não thoáng qua.
+ Giảm thị lực (amplyopia): thường là do
- Viêm dây thần kinh thị giác do các nguyên nhân (như: giang mai, đái tháo đường, viêm màng não…); cũng có khi viêm dây thần kinh thị giác chỉ giới hạn ở đầu dây thần kinh gây phù hoặc đỏ gai thị thần kinh, hoặc cũng có thể do viêm gai thị thần kinh.
- Viêm thần kinh hậu nhãn cầu (nevrite optique retrobulbaire).
- Viêm tủy thị thần kinh (bệnh Devic hay neuromyelitis optica).
- Tăng áp lực nội sọ.
+ Ảo thị có thể ở dạng ảo thị đơn giản (photoma) như trong aura của động kinh hoặc Migraine (ở dạng sơ đồ pháo đài = Fortification à la vauban); hoặc ảo thị ở dạng phức tạp như nhìn thấy hình người, cảnh vật chuyển động ở các bệnh nhân tâm thần.
- Nhìn màu:
+ Rối loạn nhìn màu (dyschromatopsie).
+ Mất nhìn màu (achromatopsie).
- Thị trường: thị trường có thể tổn thương dưới dạng hoàn toàn gây mù toàn bộ thị trường hoặc không hoàn toàn gây nên các ám điểm hoặc bán manh.
+ Ám điểm (scotome): scotome có thể là sinh lý như điểm mù sinh lý tương ứng với gai thị trên võng mạc. Scotome cũng có thể là bệnh lý do tổn thương khu trú ở võng mạc (thoái hoá võng mạc hoặc bong võng mạc) hoặc tổn thương nhỏ trên đường dẫn truyền thị giác hoặc tổn thương tại vỏ não thị giác.

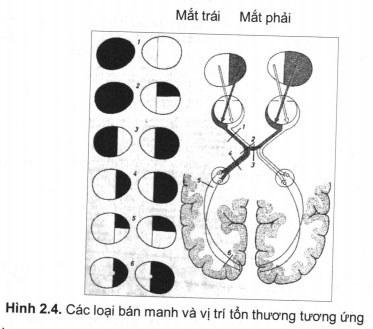
+ Bán manh (hemianopsia):
Mũi tên chỉ hướng đi của vật đích (ngón tay thầy thuốc) từ sau ra trước bán manh có 2 loại:
- Bán manh đồng danh hay bán manh cùng tên là bán manh cùng bên phải hoặc trái. Nguyên nhân do tổn thương tại đường dẫn truyền thị giác sau giao thoa (tractus optica, radiatio optica, vỏ não thuỳ chẩm…). Tổn thương thuỳ chẩm cỏ thể gây bán manh góc (nếu tổn thương dưới khe cựa gây bán manh góc trên; ngược lại, tổn thương trên khe cựa gây bán manh góc dưới, trong các trường hợp này là bán manh đồng danh). Những tổn thương vùng thái dương (u não) cũng cỏ thể gây bán manh góc.
. Bán manh khác tên: ví dụ như bán manh mũi 2 bên (rất hiếm) và bán manh thái dương 2 bên do chèn ép giao thoa thị giác. Bán manh thái dương 2 bên thường do tổn thương các sợi vùng giao thoa thị giác với căn nguyên u tuyến yên hoặc u sọ hầu, u thần kinh đệm của bản thân giao thoa thị giác.
– Đáy mắt: cần quan tâm nhận xét những thay đổi của võng mạc, điểm vàng, mạch máu, gai thị…; trong đó, quan trọng nhất trong lâm sàng thần kinh là những thay đổi của gai thị thần kinh.
Gai thị thần kinh bình thường có hình tròn hoặc bầu dục, màu hồng nhạt hoặc hơi vàng da cam, bờ gai rõ nhưng phía thái dương bạc hơn phía mũi. Trường hợp bệnh lý có các tình trạng sau:
+ Teo gai thị: khi màu gai thị bạc trắng, bờ gai sắc nét. Có 2 loại teo gai thị:
- Teo gai thị nguyên phát: quá trình teo gai không qua giai đoạn phù nề, thường do các quá trình bệnh lý từ giao thoa thị giác ra trước, chủ yếu là các tổn thương trực tiếp như chấn thương vào lỗ thị giác do vỡ nền sọ, u dây thần kinh thị giác, viêm dính màng nhện vùng giao thoa.
> Teo gai thị thứ phát: gai thị thần kinh teo sau giai đoạn phù nề, đặc điểm là màu gai bạc và bờ gai mờ, không rõ ranh giới với võng mạc xung quanh. Nguyên nhân thường do tăng áp lực nội sọ kéo dài, viêm dây thần kinh thị, viêm màng bồ đào.
+ Phù nề gai thị thần kinh: biểu hiện màu gai hồng đỏ, bờ gai bị xoá nhoà hoặc mất, động mạch võng mạc co nhỏ, tĩnh mạch dãn và ngoằn nghèo, có thể có các đám xuất tiết và xuất huyết trên võng mạc… Nguyên nhân phù nề gai thị thần kinh là các quá trình bệnh lý trong hộp sọ gây tăng áp lực nội sọ, nhất là các quá trình hoán chỗ ở hố sau vì nó gần kênh Sylvius để làm tắc lưu thông dịch não tuỷ. Phù nề gai thị nếu chỉnh kính đèn soi +3 điốp mới thấy rõ bờ gai thì gai thị lồi ra trước võng mạc khoảng 3mm.
Trong thực tế, chỉ từ 8 – 10 ngày sau khi áp lực nội sọ tăng thực sự và liên tục thì gai thị mới bắt đầu bị phù nề. Khi tình trạng tăng áp lực nội sọ đã giảm thực sự thì chỉ vài ngày sau phù gai đã bắt đầu giảm, nhưng phải đến 4 đến 6 tuần gai thị thần kinh mới hết phù nê.
Trường hợp đặc biệt là HC Forster – Kennedy (một bên gai thị thần kinh teo, một bên phù nề) gặp trong u nền thuỳ trán hoặc u dây thần kinh thị giác…; trước hết, bên u bị teo gai, sau đó bên đối diện bị phù gai.


