Tên khác: bệnh Kahler, u tương bào đa ổ của xương, bệnh u tủy xương tương bào, đa u tương bào ở xương.
Định nghĩa
Bệnh có những đặc điểm sau: sinh sản ác tính dòng tương bào ngay ở trong tủy xương, với biểu hiện lâm sàng là có nhiều ổ khu trú trong tủy xương, gây ra đau và gãy xương bệnh lý.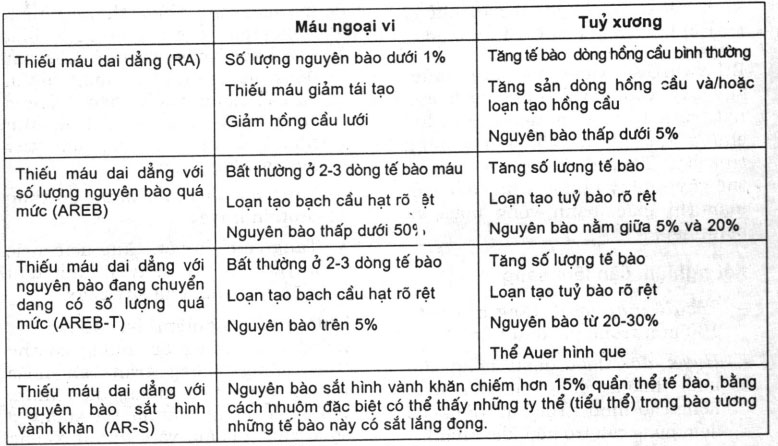
Tỷ lệ mắc bệnh
5 trường hợp mới mắc hàng năm trong số 10.000 dân.
Căn nguyên
Không biết. Sự tổng hợp bình thường những immunoglobulin bị cản trở, khi những tương bào bất thường (bệnh lý, ác tính) tổng hợp quá mức một typ (lớp) thuần nhất immunoglobulin (đơn clôn, hoặc đơn dòng), thường là typ IgG (55% số trường hợp), IgA (20% số trường hợp), hiếm gặp các typ IgD và IgE. Sự tổng hợp những chuỗi nặng và chuỗi nhẹ của những immunoglobin này * không còn cân bằng nữa. Những chuỗi nhẹ (kappa, lambda) được tổng hợp quá mức và được bài tiết ra nước tiểu tạo thành chứng protein niệu Bence-Jones.
Triệu chứng
Bệnh thường xuất hiện sau tuổi 40 và nam giới mắc bệnh nhiều gấp hai lần so với nữ giới.
ĐAU XƯƠNG: đau thường xuyên, thường khu trú ở xương sườn, xương ức, cột sống, xương đòn, xương sọ, và các xương chi.
GÃY XƯƠNG BỆNH LÝ: do tiêu xương gây ra, đặc biệt là lún hoặc gãy vỡ đốt sống, đôi khi gây chèn ép tủy sống hoặc gãy xương sườn.
NHIỄM KHUẨN MẮC ĐI MAC LẠI
TỔN THƯƠNG THẬN: do các chuỗi nhẹ của immunoglobulin kết tủa ở pH 5. Diễn biến tới suy thận (xem: viêm tiểu cầu thận do đa u tủy xương).
U TƯƠNG BÀO: Hình thành các khối u cấu tạo bởi tương bào.
NHỮNG TRIỆU CHỨNG KHÁC: có thể thấy các khối u ngoài tủy xương, nhất là ở da, vùng miệng- họng, hoặc khối u chèn ép vào các
dây thần kinh ngoại vi (bệnh thần kinh ngoại vi). Lách và gan không to. Đôi khi, có hội chứng Raynaud.
BIẾN CHỨNG: thiếu máu tan máu, suy tủy xương với giảm bạch cầu hạt trung tính, giảm tiểu cầu và hội chứng chảy máu. Thoái hoá dạng tinh bột. Tăng độ nhớt của máu có thể gây ra suy nhược, nhức đầu, rối loạn thị giác, bệnh võng mạc, và bệnh não.
Xét nghiệm cận lâm sàng
- Tốc độ lắng máu: tăng nhiều (> 100 mm trong giờ đầu tiên).
- Huyết đồ: thiếu máu hồng cầu bình thường, đẳng sắc vừa phải, hồng cầu hình “trục lăn” (làm cho đếm hồng cầu trở nên khó khăn).
- Protein huyết tương: tăng protein huyết. Điện di cho thấy trong huyết tương có immunoglobulin đơn clôn (đơn dòng) IgG, IgA và hiếm khi là IgD hoặc IgE. Hàm lượng IgG cao hơn 30 g/1 và hàm lượng IgA vượt trên 20 g/1. Miễn dịch điện di cho phép xác định những loại chuỗi nhẹ khác nhau.
- Nước tiểu:protein niệu Bence- Jones thấy trong một nửa số trường hợp bệnh đa u tủy xương (và macroglobulin huyết Waldenstrom). Thực chất đây là những trùng phân của những chuỗi nhẹ kappa, những chất này được bài tiết ra nước tiểu quá 1 g/24 giờ. Những protein này nhạy cảm với nhiệt: chúng kết tủa ở 60°c và lại hoà tan ở 90°c.
- Tủy đồ: tăng tương bào trong tủy xương tối hơn 30% (đặc hiệu) hoặc ở giữa 10% và 30%. Các tương bào bình thường về hình thái.
- Sinh thiết tủy xương: xét nghiệm mô học cho thấy thâm nhiễm tương bào ở các giai đoạn biệt hoá khác nhau, với thể hiện bất đồng bộ nhân-bào tương (nhân và bào tương của tế bào không ở cùng giai đoạn biệt hoá như nhau). Bệnh tác động đến tủy xương từng phần.
- Tăng độ nhớt của máu: do tăng protein huyết.
- Tăng calci huyết, tăng acid uric huyết và hay thấy những dấu hiệu hoá sinh của suy thận.
Những xét nghiệm bổ sung: xét nghiệm X quang bộ xương có thể thấy loãng xương tràn lan hoặc những vùng tiêu xương điển hình, những lỗ hổng mất mảnh xương ở sọ, ở xương chậu, và ở những xương dài, hoặc thấy loãng xương lan rộng.
Chẩn đoán căn cứ vào
- Bệnh nhân yếu ớt, gầy, thiếu máu, nhiễm khuẩn mắc đi mắc lại.
- Đau ở xương thường xuyên, đau tăng khi vận động.
- Tốc độ máu lắng tăng, tăng globulin huyết.
- Tăng tương bào trong tủy xương và có immunoglobulin đơn clôn.
Chẩn đoán phân biệt: với các bệnh: bệnh gammaglobulin đơn clôn lành tính, di căn ung thư vào tủy xương, bệnh macroglobulin-huyết Waldenstrom, bệnh xương Paget, u lympho nốt (cục) ác tính với khu trú xương, tăng tương bào do phản ứng (trong bệnh nhiễm khuẩn, trong bệnh dị ứng, bệnh lupus ban đỏ). Trong những bệnh này không thấy xuất hiện đồng thời tăng tương bào ở tủy xương với immunoglobulin đơn clôn, là đặc tính riêng của bệnh đa u tủy xương.
Bảng 3.23. Đa u tủy xương
| Lâm sàng | Bệnh sinh |
| Thiếu máu | Suy tủy xương, loãng máu, thời gian sống của hồng cầu giảm, suy thận. |
| Tiêu xương | Tăng tiêu xương huỷ cốt bào |
| Bệnh thận | Kết tủa chuỗi nhẹ ở pH 5 |
| Nhiễm khuẩn | Suy giảm tổng hợp những ¡mmunoglobulin bình thương. |
| Giảm chức năng kháng khuẩn của những bạch cầu hạt và bạch cầu đơn nhân, nhiễm khuẩn càng năng thêm do giảm bạch cầu hạt trung tính từ hậu quả suy tủy xương. | |
| Tăng độ nhởt của máu | do tăng protein huyết |
Những tiêu chuẩn chính để chẩn đoán
SINH THIẾT: Quan sát mô học cho thấy một khối u tương bào ngoài tủy xương TỦY Đổ: Tăng tương bào trong tủy xương cao hơn 30%
MÁU: điện di huyết thanh có đỉnh đơn clôn trong vùng alpha 2, bêta, hoặc gamma.
Cận protein huyết IgG > 35 g/l. Cận protein huyết IgA > 20 g/l Nước tiểu: bài tiết chuỗi nhẹ > 1 g/24 giờ (protein niệu Bence-Jones).
Những tiêu chuẩn phụ dế chẩn đoán:
TỦY Đổ: tăng tương bào trong tủy xương ở giữa 10% và 30%
MÁU: giảm immunoglobulin huyết thanh
Những dấu hiệu không dặc hiệu: thiếu máu, tăng calci huyết, tăng nitơ huyết, giảm albumin huyết, xương mất muối khoáng, và gãy xương tự phát.
Giai đoạn I CÓ TẤT CẢ CÁC TIÊU CHUẨN DƯỚI ĐÂY:
(Khối lượng u – Hemoglobin cao hơn 10 g % thấp)
- Calci huyết bình thường.
- Không có bất kỳ tổn thương tiêu xương nào hoăc chỉ có một tổn thương đơn độc
- Immunoglobulin đơn clôn huyết thanh: IgG < 5 g% và IgA < 3 g%.
- Nước tiểu: protein Bence-Jones dưới 4 g/24 giờ.
Giai đoạn II KHÔNG CÓ NHỮNG TIÊU CHUẨN CỦA GIAI ĐOẠN I VÀ CỦA GIAI ĐOẠN III
Giai đoạn III CÓ MỘT HOẶC NHIỂU NHỮNG TIÊU CHUẨN DƯỚI ĐÂY:
(khối lượng u cao) – Hemoglobin thấp hơn 8,5 g%.
- Calci-huyết cao hơn 12 mg%.
- Có các tổn thương tiêu xương rải rác.
- Immunoglobulin đơn clôn huyết thanh: IgG > 7 g% và IgA > 5 g%.
- Nước tiểu: protein Bence-Jones cao hơn 12 g/24 giờ.
Tiên lượng
Thời gian sống thêm trung bình của những bệnh nhân được điều trị là 3 đến 4 năm. Tiên lượng tốt hơn đối với những thể khu trú mà biện pháp điều trị triệt để có thể áp dụng được.
Điều trị
- Các biện pháp toàn thân: đảm bảo cơ thể đủ nước để tránh protein kết tủa ở ống thận. Động viên bệnh nhân hoạt động vừa phải để cân bằng âm về calci không bị nặng thêm (tránh để bệnh nhân nằm kéo dài).
- Liệu pháp hoá chất: không có liệu pháp đa hoá chất nào tỏ ra hơn so với điều trị bằng một chất akyl-hoá đơn thuần (melphalan, cyclophosphamid), tuỳ tình hình có thể kết hợp thêm với liệu pháp corticoid cách quãng. Trong trường hợp kháng thuốc, đôi khi người ta phối hợp với vincristin và doxorubicin (adriamycin). Liệu pháp hoá chất có cải thiện chất lượng của thời gian sống thêm nhưng không kéo dài thời gian này thêm được nhiều.
- Liệu pháp bức xạ: có ích để làm giảm đau ở xương cho bệnh nhân, và có ích đối với những thể khu trú nhưng không phẫu thuật được.
- Phẫu thuật: cắt mảnh đốt sống trong trường hợp chèn ép tủy sống. Đôi khi cắt bỏ khối u tương bào nếu có thể.
- Thay huyết tương: có thể có ích trong trường hợp tăng độ nhớt của máu.
- Ghép tự thân tế bào nguồn tạo huyết: có thể được xem xét ở những đối tượng dưới 60 tuổi, sau đó cho interferon alfa.



Thông tin đã được trình bày và phân tích từ dữ liệu truy cập về bệnh Kahler… là rất đầy đủ, chính xác, hữu ích… vì/và có cơ sở nghiên cứu khoa học đáng tin cậy! Trân trọng!