Khởi phát đột ngột các khiếm khuyết thần kinh do cơ chế mạch máu: 85% do thiếu máu; 15% do xuất huyết nguyên phát [dưới nhện (Chương 19) và trong nhu mô não]. Các khiếm khuyết do thiếu máu được hồi phục nhanh chóng gọi là cơn thiếu máu não thoáng qua (TIA); 24 h thường được xem như là ranh giới giữa TIA và đột quỵ dù có nhồi máu mới xảy ra hay không, mặc dù hầu hết TIAs kéo dài khoảng giữa 5 và 15 phút. DDịnh nghĩa mới được đưa ra gần đây phân loại tất cả các nhồi máu não như là đột quỵ không quan tâm đến thời gian xảy ra triệu chứng. Đột quỵ là nguyên nhân hàng đầu gây mất chức năng thần kinh ở người lớn; 200,000 trường hợp tử vong mỗi năm ở Mỹ. Có thể thực hiện nhiều biện pháp để hạn chế tỷ lệ mắc bệnh và tỷ lệ tử vong thông qua phòng ngừa và can thiệp khẩn cấp.
SINH LÝ BỆNH
Hầu hết đột quỵ do thiếu máu do tắc nghẽn huyết khối các mạch máu não lớn; huyết khối có thể có nguồn gốc từ tim, cung động mạch chủ hoặc những sang thương động mạch khác như động mạch cảnh. Hầu như các sang thương thiếu máu nhỏ, sâu thường liên quan đến bệnh lý mạch máu nhỏ bên trong (đột quỵ do nhồi máu ổ khuyết). Đột quỵ lưu lượng thấp được nhận thấy với hẹp nặng đoạn gần và tuần hoaonf bổ sung không đủ do giai đoạn hạ áp lực hệ thống.. Hầu hết xuất huyết thường do vỡ phình mạch hoặc các mạch máu nhỏ trong mô não. Sự thay đổi trong Phục hồi sau đột quỵ chịu ảnh hưởng của các mạch máu phụ, huyết áp, vị trí đặc biệt và cơ chế tắc nghẽn mạch máu; nếu dòng máu được phục hồi trước khi các tế bào não chết đáng kể, bệnh nhân có thể chỉ có các triệu chứng nhất thời, vd: cơn thiếu máu nõa thoáng qua (TIA).
TRIỆU CHỨNG LÂM SÀNG
Đột quỵ do thiếu máu
Khởi phát bất ngờ, đột ngột các triệu chứng thần kinh khu trú là điển hình cho đột quỵ do thiếu máu cục bộ. Nhiều bệnh nhân có thể không đòi hỏi hỗ trợ vì hiếm khi đau và có thể mất khả năng phán đoán điều gì sai (mất nhận thức bệnh tật)
Các triệu chứng phản ánh phạm vi mạch máu liên quan (Bảng 18-1).
Mất thị lực một mắt tạm thời (mù thoáng qua) là một dạng đặc biệt của TIA do thiếu máu cục bộ võng mạc; bệnh nhân mô tả một bóng tối giảm dần trong thị trường .
BẢNG 18-1 ĐỊNH VỊ GIẢI PHẪU TRONG ĐỘT QUỴ
Dấu hiệu và triệu chứng
Bán cầu đại não, Mặt bên (ĐM não giữa)
Liệt nửa người
Khiếm khuyết cảm giác nửa người
Mất ngôn ngữ nói (Broca’s)—nói ngập ngừng do khó tìm từ để nói
và vẫn hiểu được lời nói
Mất ngôn ngữ cảm nhận (Wernicke’s)—mất khả nặng định danh, không hiếu được lời
nói, lời nói líu ríu khó hiểu.
Chứng thờ ơ nửa bên, mất dùng động tác
Bán manh đồng danh và hoặc mất thị lực góc phần tư
Mắt và đầu xoay về phía tổn thương
Bán cầu đại não, Mặt giữa (ĐM não trước)
Liệt bàn chân và cẳng chân kèm hoặc không kèm liệt nhẹ cánh tay
Mất cảm giác vỏ não ở chân
Phản xạ mút và co quắp các ngón
Tiểu không kiểm soát
Mất khả năng đi lại
Bán cầu đại não, Mặt sau (ĐM não sau)
Bán manh đồng danh
Mù vỏ não
Suy giảm trí nhớ
Mất cảm giác nặng, đau tự phát, rối loạn cảm giác, múa vờn
Thân não, Não giữa (ĐM não sau)
Liệt dây TK số III và liệt nửa người đối bên
Yếu/Liệt chuyển động mắt theo chiều dọc
Rung giật nhãn cầu vào trong , mất định hướng
Thân não, Chỗ nối cầu hành, (ĐM thân nền)
Liệt mặt
Mắt liệt nhìn ra ngoài
Liệt đồng vận hai mắt
Khiếm khuyết cảm giác nửa mặt
Thân não, chỗ nối cầu hành (ĐM thân nền)
Hội chứng Horner
Giảm cảm giác đau nhiệt nửa người (có hoặc không có vùng mặt)
Thất điều
Thân não, Hành tủy bên (ĐM đốt sống)
Chóng mặt, rung giật nhãn cầu
Hội chứng Horner (co đồng tử, sụp mi, giảm tiết mồ hôi)
Thất điều, ngã về bên tổn thương
Giảm cảm giác đau nhiệt nửa người (có hoặc không có vùng mặt)
Hội chứng lỗ khuyết (Đột quỵ mạch máu nhỏ)
Thường gặp nhất là:
Liệt nhẹ vận động đơn thuần nửa mặt, tay và chân (bao trong hoặc cầu não)
Đột quỵ cảm giác đơn thuần (trước vùng dưới đồi)
Thất điều liệt nhẹ nửa người (cầu não hoặc bao trong)
Loạn vận ngôn-hội chứng bàn tay vụng về (cầu não hoặc gối bao trong).
Xuất huyết nội sọ
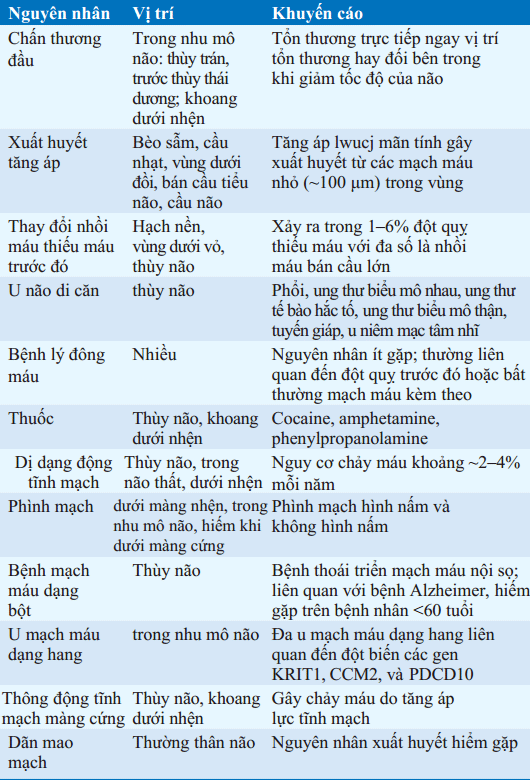
Nôn ói và ngủ gà thường xảy ra trong một số trường hợp, và đau đầu trong một nửa trường hợp. Các dấu hiệu và triệu chứng thường không xác định phạm vi một mạch máu. các nguyên nhân rất khác nhau nhưng liên quan đến tăng huyết áp thường gặp nhất (Bảng 18-2). Xuất huyết do tăng huyết áp điển hình xảy ra trên những vùng sau:
Bèo sẫm: Liệt nửa người đối bên thường kèm với bán manh đồng danh. Vùng dưới đồi: Liệt nửa người với khiếm khuyết cảm giác nổi bật. Cầu não: liệt tứ chi, đồng tử như đầu kin, giảm chuyển động mắt theo chiều ngang.
Tiểu não: đau đầu, nôn ói, dáng đi thất điều.
Khiếm khuyết thần kinh tiến triển nặng dần qua 5-30 phút gợi ý chảy máu
ĐIỀU TRỊ Đột quỵ
Những nguyên tắc quản lý được trình bày trong Hình. 18-1. Đột quỵ cần phân biệt với các chẩn đoán tiềm ẩn, gồm co giật, đau đầu migraine, khối u và rối loạn chuyển hóa.
Hình ảnh học. Sau khi ổn định ban đầu, CT scan không chất cản quang cấp cứu cần để phân biệt đột quỵ do nhồi máu với xuất huyết. Với đột quỵ do thiếu máu lớn, bất thường trên CT thường biểu hiện trong vòng vài giờ đầu, những nhồi máu nhỏ có thể khó nhìn thấy trên CT. Hình ảnh học mạch máu CT hoặc MR (CTA/ MRA) và
truyền dịch có thể giúp biểu lộ tắc nghẽn mạch máu và mô có nguy cơ nhồi máu.
BẢNG 18-2 NGUYÊN NHÂN XUẤT HUYẾT NỘI SỌ
MRI khuếch tán có độ nhạy cao xác định đột quỵ do thiếu máu trong vòng vài phút sau khởi phát.
ĐỘT QUỴ THIẾU MÁU NÃO CẤP TÍNH:
Mục đích điều trị để cải thiện hoặc giảm thiểu nhồi máu mô gồm: (1) hỗ trợ y khoa, (2) tiêu sợi huyết và kỹ thuật nội mạch, (3) thuốc chống kết tập tiểu cầu, (4) kháng đông và (5) bảo vệ thần kinh.
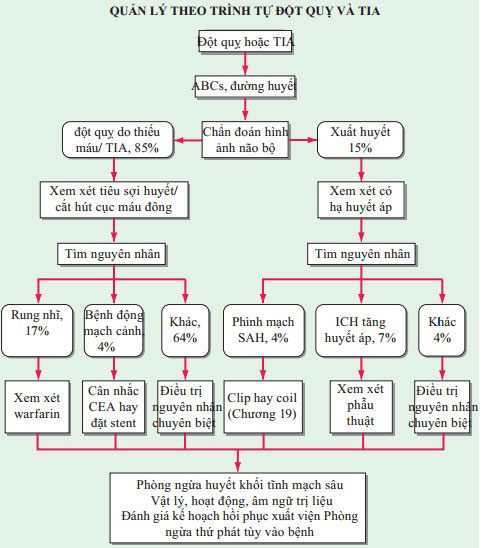 HÌNH 18-1 Quản lý y khoa về đột quỵ và TIA. Các hộp góc tròn là các chẩn đoán; góc vuông là các can thiệp. Các con số là tỷ lệ phần trăm trong các trường hợp đột quỵ. ABCs,cấp cứu đường thở, hô hấp, tuần hoàn; BP, huyết áp; CEA, Cắt bỏ nội mạc động mạch cảnh; ICH, xuất huyết trong não; SAH, xuất huyết khoang dưới nhện; TIA, cơn thiếu máu não thoáng qua
HÌNH 18-1 Quản lý y khoa về đột quỵ và TIA. Các hộp góc tròn là các chẩn đoán; góc vuông là các can thiệp. Các con số là tỷ lệ phần trăm trong các trường hợp đột quỵ. ABCs,cấp cứu đường thở, hô hấp, tuần hoàn; BP, huyết áp; CEA, Cắt bỏ nội mạc động mạch cảnh; ICH, xuất huyết trong não; SAH, xuất huyết khoang dưới nhện; TIA, cơn thiếu máu não thoáng qua
HỖ TRỢ Y KHOA Tối ưu hóa tưới máu vùng nửa tối do thiếu máu xung quanh ổ nhồi máu.
Không được hạ huyết áp nhanh đột ngột (làm nặng hơn tình trạng thiếu máu sẵn có) và chỉ trong những trường hợp cực kỳ cần mới tiến hành hạ huyết áp từ từ (vd: tăng huyết áp ác tính với huyết áp > 220/120 hoặc nếu đã thực hiện tiêu sợi huyết mà huyết áp vẫn > 185/110 mmHg).
Nên duy trì thể tích nội mạch với dung dịch đẳng trương vì hạn chế dịch hiếm khi giúp ích. Liệu pháp thẩm thấu với mannitol có thể cần để kiểm soát phù trong nhồi máu lớn, những dung dịch đẳng trương phải được thay thế để tránh giảm thể tích.
Trong nhồi máu (hay xuất huyết) tiểu não, tình trạng bệnh nhân xấu đi nhanh chóng có thể do chèn ép thân não và não úng thủy, đòi hỏi can thiệp ngoại thần kinh.
TIÊU SỢI HUYẾT VÀ KỸ THUẬT CAN THIỆP NỘI MẠCH
Khiếm khuyết thiếu máu kéo dài <3 giờ, và không có xuất huyết theo tiêu chuẩn trên CT, liệu pháp tiêu sợi huyết có thể hữu ích với yếu tố hoạt hóa plasminogen mô tái tổ hợp (rtPA) tiêm mạch (Bảng 18-3).
Dựa trên các tài liệu gần đây, rtPA tiêm mạch được dùng tại một sô trung tâm y khoa khi khiếm khuyết kéo dài 34.5 giờ, nhưng chưa được chấp nhận tại Mỹ và Canada.
BẢNG 18-3 DÙNG YẾU TÔ HOẠT HÓA PLASMINOGEN MÔ TÁI TỔ HỢP TIÊM TĨNH MẠCH (rtPA) CHO ĐỘT QUỴ THIẾU MÁU CẤP (AIS)a
| Chỉ định | Chống chỉ định |
| Chẩn đoán lâm sàng đột quỵ Khởi phát các triệu chứng trong ≤3 giờ cho thuốc CT scan không thấy xuất huyết hoặc phù não >1/3 vùng ĐM não giữa chi phối Tuổi ≥18 Cam kết đồng thuận bởi bệnh nhân hoặc người giám hộ |
Huyết áp duy trì >185/110 mmHg dù trị liệu Tiểu cầu <100,000; HCT <25%; glucose <50 hoặc >400 mg/dL Dùng heparin trong vòng 48 giờ và PTT kéo dài, hoặc tăng INR Các triệu chứng cải thiện nhanh chóng Đột quỵ hoặc tổn thương đầu trong vòng 3 tháng; xuất huyết nội sọ trước đó Phẫu thuật lớn trong 14 ngày trước đó Các triệu chứng đột quỵ nhỏ Xuất huyết tiêu hóa trong 24 ngày trước đó Nhồi máu cơ tim gần đây Hôn mê hoặc lơ mơ |
Dùng rtPA
Đặt hai đường truyền tĩnh mạch ngoại biên (tránh đặt đường truyền trung tâm hoặc động mạch) Xem xét sử dụng hợp lý rtPA
Truyền 0.9 mg/kg đường tĩnh mạch (tối đa 90 mg) như tiêm truyền nhanh tổng liều 10% , theo sau bởi tổng liều còn lại trong 1 giờ.
Theo dõi huyết áp thường xuyên.
Không điều trị thuốc chống huyết khối khác trong 24 giờ.
Đối với giảm trạng thái thần kinh hoặc huyết áp không kiểm soát, ngừng truyền, sử dụng Huyết tương kết tủa lạnh, và chụp lại não khẩn cấp
Tránh đặt thông niệu đạo ≥ 2 giờ
aĐọc quảng cáo cài trên gõi thuốc Activase (yếu tố hoạt hóa plasminogen mô) vầ danh sách đầy đủ các chống chỉ định và liều lượng.
Từ viết tắt: BP: huyết áp; HCT:dungtíchhồng cầu; INR, chỉ số bình thường hóa quốc tế.; MCA: Động mạch não giữa; PTT, thời gian Thromboplastin từng phần
Đột quỵ thiếu máu do tác nghẽn các mạch máu lớn trong sọ dẫn đến tăng cao tỷ lệ mắc bệnh và tử vong; thuốc tiêu sợi huyết nội động mạch có thể giúp ích với các bệnh nhân có tắc nghẽn này (thời gian <6 giờ) hoặc cắt hút huyết khối tắc nghẽn (thời gian <8 giờ) sử dụng trong thời gian chụp hình mạch máu não khẩn cấp tại các trung tâm chuyên khoa.
THUỐC CHỐNG KẾT TẬP TIỂU CẦU
• Aspirin (đến 325 mg/ngày) là an toàn và tuy nhỏ những xác định lợi ích trong đột quỵ do thiếu máu cấp tính.
KHÁNG ĐÔNG
• các thử nghiệm không ủng hộ việc sử dụng heparin hoặc các thuốc kháng đông khác cấp tính trên bệnh nhân đột quỵ cấp.
BẢO VỆ THẦN KINH
• Hạ thân nhiệt hiệu quả trên bệnh nhân hôn mê theo sau ngưng tim nhưng không có nghiên cứu đầy đủ trên bệnh nhân đột quỵ. các thuốc bảo vệ thần kinh khác không cho thấy lợi ích trong các thử nghiệm trên người mặc dù các dự liệu trên động vật nhiều triển vọng.
CÁC TRUNG TÂM ĐỘT QUỴ VÀ PHỤC HỒI
• Bệnh nhân được chăm sóc tại các đơn vị đột quỵ toàn diện, sau đó được phục hồi chức năng cải thiện kết cục về thần kinh và giảm tỷ lệ tử vong.
XUẤT HUYẾT NÃO CẤP TÍNH
• CT đầu không cản quang để xác định chẩn đoán.
• Xác định và điều trị nhanh chóng các bệnh lý đông máu.
• Gần 50% bệnh nhân chết, tiên lượng dựa vào thể tích và vị trí khối máu tụ.
• Những bệnh nhân lơ mơ hoặc hôn mê thường được điều trị tăng ICP. Điều trị phù và ảnh hưởng của khối máu tụ với các tác nhân thẩm thấu có thể cần thiết; glucocorticoids không giúp ích.
• Nên hội chẩn với ngoại thần kinh để đánh giá khẩn cấp máu tụ tiểu não; ở các vị trí khác, không có dự liệu cung cấp về can thiệp ngoại khoa.
ĐÁNH GIÁ: XÁC ĐỊNH NGUYÊN NHÂN ĐỘT QUỴ
Mặc dù quản lý ban đầu trên bệnh nhân đột quỵ do nhồi máu cơ tim cáp và TIA không dựa vào nguyên nhân, việc tìm nguyên nhân cần thiết để giảm nguy cơ tái phát (Bảng 18-4); nên chú ý đặc biệt rung nhĩ và xơ vữa động mạch cảnh như là những nguyên nhân đã được chứng minh là chiến lược phòng ngừa thứ phát. Gần 30% bệnh nhân đột quỵ vẫn chưa được xác định mặc dù mở rộng đánh giá.
Khám lâm sàng nên tập trung vào hệ thống mạch máu ngoại biên và mạch máu vùng cổ. Xét nghiệm thường quy gồm X quang ngực và ECG, tổng phân tích nước tiểu, Công thức máu đầy đủ/tiểu cầu, điện giải đồ, glucose, tốc độ lắng máu, xét nghiệm lipid máu, PT, PTT, và xét nghiệm huyết thanh giang mai. Nếu nghi ngờ tình trạng tăng đông, cần chỉ định các xét nghiệm đông máu sâu hơn.
Đánh giá hình ảnh học bao gồm MRI não (so sánh với CT, tăng độ nhạy cảm với nhồi máu nhỏ ở vỏ não và thân não;
BẢNG 18-4 NGUYÊN NHÂN ĐỘT QUỴ DO THIẾU MÁU
| Nguyên nhân thường gặp | Nguyên nhân ít gặp |
| Huyết khối
Đột quỵ ổ khuyết (mạch máu Tắc nghẽn do huyết khối Động mạch đến động mạch Huyết khối thành tim Nhồi máu cơ tim Tổn thương van Hẹp hai lá Thuyên tắc nghịch thường Thông liên nhĩ Phình vách liên nhĩ Phản âm tự động |
Rối loạn tăng đông
Thiếu protein C Huyết khối xoang tính mạchb Loạn sản xơ hóa cơ Viêm mạch máu Viêm mạch máu hệ thống [PAN, bệnh viêm Do tim Vôi hóa van hai lá Co mạch xuất huyết dưới nhện Thuốc: cocaine, amphetamine Bệnh Moyamoya Sản giật |
aChủ yếu gây huyết khối xoang tĩnh mạch.
bCó thể liên quan đến bệnh lý tăng đông.
Từ viết tắt: CNS, hệ thần kinh trung ương; PAN, viêm đa động mạch nút
MR hoặc CT mạch máu (đánh giá mức độ thông thoáng cacsmachj máut rong sọ, động mạch cảnh ngoài sọ và các động mạch đốt sống; xét nghiệm động mạch cảnh không xâm lấn (siêu âm duplex, kết hợp siêu âm mạch máu với đánh giá Doppler đặc tính dòng máu chảy); hoặc hình ảnh học mạch máu não (tiêu chuẩn vàng để đánh giá các bệnh lý mạch máu trong và ngoài sọ). Với nghi ngờ nguyên nhân do tim, chỉ định siêu âm tim chú ý có shunt phải -trái, và theo dõi chắc năng tim Holter 24 giờ hoặc thời gian dài.
PHÒNG NGỪA ĐỘT QUỴ NGUYÊN PHÁT VÀ THỨ PHÁT
Các yếu tố nguy cơ
Xơ vữa động mạch là một bệnh lý hệ thống ảnh hưởng đến động mạch trong toàn bộ cơ thể. Nhiều yếu tố gồm tăng huyết áp, đái tháo đường, tăng lipid máu, và tiền căn gia đình ảnh hưởng đến nguy cơ đột quỵ và TIA (Bảng 18-5). Yếu tố nguy cơ huyết khối tại tim là rung nhĩ, nhồi máu cơ tim, bệnh van tim, và bệnh cơ tim. Tăng huyết áp và đái tháo đường cũng là yếu tố nguy cơ đặc biệt đối với đột quỵ lỗ khuyết và xuất huyết trong nhu mô não. Hút thuốc lá là yếu tố nguy cơ tiềm ẩn đối với tất cả cơ chế mạch máu của đột quỵ. Xác định các yếu tố nguy cơ có thể thay đổi và can thiệp phòng ngừa để giảm nguy cơ có lẽ là cách tiếp cận tốt nhất đối với đột quỵ nói chung.
BẢNG 18-5 CÁC YẾU TỐ NGUY CƠ ĐỘT QUỴ
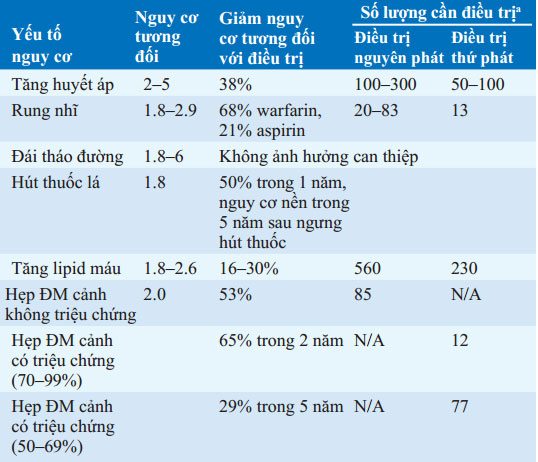
aNSố lượng cần được điều trị phòng ngừa 1 lần đột quỵ mỗi năm. Phòng ngừa kết cục tim mạch khác khoong được nói đến ở đây .
Từ viết tắt: N/A, không thể áp dụng
BẢNG 18-6 KHUYẾN CÁO ĐỒNG THUẬN VỀ PHÒNG NGỪA CHỐNG HUYẾT KHỐI TRONG RUNG NHĨ
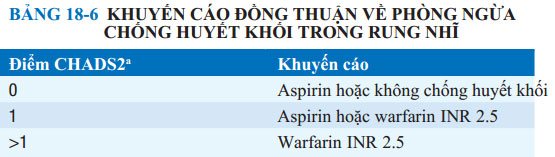 aĐiểm CHADS2 được tính như sau: 1 điểm cho tuổi > 75, 1 điểm cho tăng huyết áp, 1 điểm cho suy tim sung huyết, 1 điểm cho đái tháo đường, và 2 điểm cho đột quỵ hoặc TIA; Tổng cộng là điểm CHADS2.
aĐiểm CHADS2 được tính như sau: 1 điểm cho tuổi > 75, 1 điểm cho tăng huyết áp, 1 điểm cho suy tim sung huyết, 1 điểm cho đái tháo đường, và 2 điểm cho đột quỵ hoặc TIA; Tổng cộng là điểm CHADS2.
Nguồn: Được thay đổi từ DE Singer và cộng sự: Ngực 133:546S, 2008; với sự chấp nhận.
Các thuốc kháng tiểu cầu
Các thuốc chống kết tập tiểu cầu coa thể phòng ngừa huyết khối xơ vữa, gồm TIA và đột quỵ, bằng cách ức chế hình thành sự kết tập tiểu cầu trong lòng động mạch. Aspirin (50325 mg/ngày) ức chế thromboxane A2, một prostaglandin gây co mạch và kết tập tiểu cầu. Aspirin, clopidogrel (khóa thụ thể ADP của platelet), và kết hợp aspirin với dipyridamole giải phóng kéo dài (ức chế tiểu cầu lấy adenosine) là thuốc chống tiểu cầu thường được sử dụng nhất. Nói chung, thuốc chống tiểu cầu giảm nguy cơ đột quỵ mới 2530%. Mỗi bệnh nhân từng bị đột quỵ do huyết khối xơ vữa hoặc TIA và không có chống chỉ định nên dùng thuốc chống tiểu cầu thường xuyên vì nguy cơ đột quỵ khác trung bình mỗi năm 810%. Lựa chọn aspirin, clopidogrel, hay dipyridamole them aspirin phải cân bằng với sự thật là các thuốc sau hiệu quả hơn aspirin nhưng giá thành thì cao hơn.
Đột quỵ do thuyên tắc
Trên bệnh nhân rung nhĩ, chọn lựa giữa phòng ngùa bằng kháng đông hay aspirin được xacs định dựa theo tuổi và các yếu tố nguy cơ; các yếu tố nguy cơ đưa ra cân bằng với lợi ích của thuốc kháng đông (Bảng 18-6).
Liệu pháp kháng đông đối với Đột quỵ không do tim
Dữ liệu không ủng hộ sử dụng warfarin kéo dài để phòng ngừa đột quỵ huyết khối xơ vữa đối với bệnh lý mạch máu não trong và ngoài sọ.
Tái thông động mạch cảnh
Thủ thuật cắt bỏ nội mạc động mạch cảnh giúp ích nhiều bệnh nhân hệp động mạch cảnh có triệu chứng nặng (>70%); giảm nguy cơ tương đối ~65%. Tuy nhiên, nếu tỷ lệ đột quỵ tiền phẫu >6% đối với phẫu thuật, không còn lợi ích nữa. Đặt stent nội mạch là chỉ định khẩn cấp; phương pháp này còn tranh luận như với bệnh nhân nên đặt stent hay there remains controversy as to who should receive a stent or undergo cắt bỏ nội mạc động mạch. Kết quả phẫu thuật trên bệnh nhân hẹp động mạch cảnh không triệu chứng ít cải thiệt, và liệu pháp y khoa giảm các yếu tố nguy cơ xơ vữa và thuốc chống tiểu cầu nhìn chung được khuyến cáo trên nhóm bệnh nhân này.


