Hay gặp tổn thương thận trong đa u tủy và kèm theo có viêm thận kẽ có thâm nhiễm tương bào và tổn thương ở Ống thận do các chuỗi nhẹ bị kết tủa. Có thể gặp thận nhiễm bột nhưng hiếm. Suy thận tiến triển nhanh hoặc chậm. Bệnh nhân bị u tủy có thể bị suy thận cấp mất bù, vô niệu khi bị mất nước ngoài tế bào hay sau chụp đường niệu qua tĩnh mạch. Loại bệnh thận này có thể có calci huyết cao, acid uric niệu cao và nhiễm acid do ống thận. Thường trong nước tiểu có protein Bence – Jones mà các băng giấy thử không phát hiện được. Điều trị : xem đa u tuỷ.
Nguyên nhân ngủ ngáy và cách phòng chống
Nguyên nhân
Mũi và họng, đặc biệt là khẩu cái mềm rung lên khi bạn hít vào thở ra tạo nên tiếng ngáy. Ban đêm, các cơ giúp cho đường thông khí mở ra để thư giản và trở nên mềm hơn. Chính điều này khiến cho đường thở hẹp và rung mạnh hơn tạo nên tiếng khò khè rất to trong cổ họng. Có nhiều yếu tố khiến cho bệnh nhân ngáy trầm trọng hơn:
- Rượu và thuốc ngủ – làm giãn cơ.
- Béo phì – gây áp lực lên đường thở
- Cảm cúm, dị ứng, nghẹt mũi – mũi bị tắc (do vẹo vách ngăn, VA, polype mũi…) nên phải thở bằng miệng.
- Hút thuốc – Những người hút thuốc bị ngáy nhiều hơn gấp 2 lần những người không hút thuốc do đường thở bị viêm tấy và nghẹt mũi.
- Nằm ngửa khi ngủ.
Do ngáy to nên khiến cho vợ/chồng mất ngủ, khó chịu, bực bội… nghiêm trọng (ở Phương tây) có thể dẫn đến ly hôn hoặc cãi nhau.
Những người ngủ ngáy thường bị hội chứng ngưng thở khi ngủ. Trong điều kiện này, thanh quản giãn ra, nhưng sự hô hấp đình trệ, gây ngưng thở trong một thời gian ngắn với tần suất có thể lên tới hàng trăm lần mỗi đêm, làm giảm một lượng khí ôxy của cơ thể, bạn sẽ cảm thấy rất mệt mỏi trong cả ngày hôm sau, dễ nổi cáu và bồn chồn lo lắng. Nếu hiện tượng ngưng thở trong thời gian dài có thể dẫn đến cao huyết áp và đột quỵ
Đề phòng
- Duy trì cân nặng lý tưởng
- Tránh uống bia rượu lúc đêm khuya
- Gối đầu cao
- Nằm nghiêng người khi ngủ, độn dưới lưng áo ngủ hoặc kê gối dưới lưng
- Thông mũi bằng cách hít hơi dầu gió hoặc dầu khuynh diệp, nhỏ vài giọt tinh dầu bạc hà vào gối ngủ. Bạn cũng có thể uống thuốc hoặc xịt thuôc kháng viêm vào mũi
Lợi ích và tác hại của rượu bia với sức khỏe
Đã từ lâu, các nhà khoa học đã tranh luận, uống hay không uống rượu! Nếu uống thì uống bao nhiêu để tránh tác hại cho tim? Và nên uống rượu gì? Uống rượu như thế nào tốt cho sức khỏe.
INSERM – Viện Khoa học quốc gia và Nghiên cứu y học Pháp nghiên cứu trên 36.000 người uống vang đỏ hàng ngày đã kết luận nguy cơ tim mạch giảm 40%, tỷ lệ mắc bệnh ung thư giảm 20%.
Các nhà khoa học Mỹ và Pháp đều thừa nhận rằng: Mỗi ngày uống 1-2 cốc rượu vang đỏ lại hoàn toàn có thể phòng được bệnh tim mạch. Các nhà khoa học Pháp cho biết, tỷ lệ tử vong chung ở những người uống rượu vang vừa phải thấp hơn so với những người hoàn toàn không uống hay uống quá nhiều rượu. S.Reno, một nhà khoa học Pháp cho biết: uống rượu thường xuyên và có chừng mực sẽ giảm được 30% nguy cơ tử vong khi mắc các chứng bệnh, kể cả ung thư.

Theo AFP: Các nhà nghiên cứu của Trường Đại học Winconsin đã kết luận: nước nho cũng có tác dụng như rượu vang đỏ, ngăn ngừa tình trạng tắc động mạch. Điều này giải thích tại sao người Pháp có tỷ lệ mắc bệnh tim mạch thấp. Nghiên cứu này cho biết, để đạt được cùng một hiệu quả phòng bệnh tim mạch cần phải có lượng nước nho gấp ba lần lượng rượu vang.
Đây thực sự trở thành cứu cánh cho người bệnh tim mạch không biết uống hoặc không uống được rượu.
John Folts, trưởng nhóm nghiên cứu cho biết: “Sẽ tốt hơn nếu chúng ta tìm thấy chất có ích trong rượu mà không phải uống rượu, bởi vì như vậy sẽ an toàn hơn cho nhiều người”.
Tại sao uống rượu vang hay nước nho lại có tác dụng phòng bệnh tim mạch? Kết quả công trình nghiên cứu cho thấy trong vang đỏ có một lượng Flavon, là chất có tác dụng làm giảm sự kết dính của các tiểu cầu (Tiểu cầu là một thành phần trong máu, khi vón cục lại gây tắc mạch). Flavon có nhiều trong nước ép vỏ, thân và hạt nho. Trong nghiên cứu gần đây nhất của ông, John Folts cho rằng, Flavon còn có thể tốt hơn cả Aspirin.

Các nhà nghiên cứu Pháp đã kết luận, không những rượu vang có tác dụng tốt với các bệnh tim mạch mà nó còn có tác dụng kéo dài tuổi thọ cho con người. Người ta coi rượu vang như là một thứ thuốc trường thọ.
Bia là loại đồ uống có tỷ lệ rượu cao thấp khác nhau, được sản xuất từ các loại ngũ cốc lên men, là một loại thực phẩm có nhiều calo, vitamin. Một nửa lít bia cung cấp một lượng calo tương đương với 300g khoai tây hoặc 30g bơ. Các nhà dinh dưỡng học đều thừa nhận khả năng kích thích tiêu hoá của các glucid, acid amin, vitamin,… có trong bia là rất cần thiết cho cơ thể. Bia có tác dụng khai vị, điều hoà hộ máy tiêu hoá và nhiều tác dụng chữa bệnh khác. Bác sĩ Maury (Pháp) kết luận: Bia vừa là thức ăn, vừa là thuốc chữa bệnh. Theo AFP, Bác sĩ Jean Michel Bory (Pháp) cho biết kết quả các công trình nghiên cứu ở miền Bắc nước Pháp cho thấy không có người nghiện bia, rượu vang hay đồ uống có cồn nào lại bị béo phì. Giáo sư Joes Vicente Carbonell Jalon, Trường Đại học Tổng hợp Valencia cho biết: Uống bia có thể làm giảm nguy cơ mắc bệnh tim mạch do bia làm giảm tỷ lệ Cholesterol có hại đồng thời tăng Cholesterol có lợi. Theo giáo sư Hans Hofmeister – Trường Đại học Tổng hợp Beclin đã giới thiệu, một công trình nghiên cứu ở Đức cho phép kết luận những người uống dưới 20g rượu mỗi ngày thì nguy cơ tử vong do tim mạch thấp hơn so với người không uống rượu. Nhưng uống tới 2 lít bia mỗi ngày thì sẽ bị tăng trọng và thiếu vitamin A và chất sắt.

Nghiên cứu của các nhà khoa học Đức mới đây đã kết luận nếu uống bia điều độ và có chừng mực, bia còn có tác dụng tiêu diệt vi khuẩn HP là nguyên nhân gây bệnh viêm loét dạ dày tá tràng ở 42% trường hợp.
Uống rượu vừa phải có tác dụng phòng và điều trị bệnh tim mạch. Tỷ lệ người mắc bệnh tim mạch ở người uống rượu vừa phải thấp hơn ở người không uống rượu hoặc uống quá nhiều. Rượu có tác dụng như một chất khử, có tác dụng làm sạch thành động mạch. Chế độ ăn của người Pháp là bơ, pho mát và các sản phẩm của sữa, nhưng tỷ lệ bệnh tim mạch vẫn được coi là thấp nhất thế giới. Công trình nghiên cứu của các nhà khoa học đã kết luận, có được kết quả trên là do rượu vang là một thành phần trong cơ cấu bữa ăn của người Pháp. Người thường xuyên uống 1 ly rượu mỗi ngày, nguy cơ bị mắc bệnh tim mạch giảm 20%.
Hội Bảo vệ sức khoẻ Thế giới họp lần thứ 51 tại Geneve nhận định: rượu là nguyên nhân tử vong đứng hàng thứ 3 sau ung thư và tim mạch. Theo báo Ấn Độ: Uống rượu vừa có lợi, vừa có hại cho sức khoẻ và phụ thuộc vào tuổi tác. Nghiên cứu gần đây của Hiệp hội những người ung thư Mỹ cho biết: Uống rượu vừa phải có tác dụng làm cho những người phụ nữ có tuổi cảm thấy nhẹ nhõm hơn, sống lâu hơn, đặc biệt là những phụ nữ mắc bệnh tim. Uống rượu sẽ làm tăng hàm lượng cholesterol có lợi trong máu, giảm được nguy, cơ mắc bệnh tim và đột quỵ.

Theo British Medical Jounal 4/2001: uống nhiều rượu vào ngày nghỉ cuối tuần rất nguy hiểm. Người ta thấy, tỷ lệ tử vong do tim mạch tăng lên vào ngày thứ 2 đầu tuần. Nguyên nhân chính là do phối hợp 2 nguyên nhân rối loạn nhịp tim và rối loạn lipid máu.
Rượu cũng có hại ngay cả khi uống ít (mỗi ngày một chén), nó làm tăng tỷ lệ ung thư vú đến 9% ở phụ nữ. Đối với phụ nữ, dường như rượu đã làm tăng hàm lượng Oestrogen (hormon sinh dục nữ), do vậy, có thể là nguyên nhân dẫn đến phát triển các tế bào không bình thường.
Hiện nay, thị trường Việt Nam có bán loại thuốc Imperian (EPO) Evening primerose oil, ngoài tác dụng giảm béo, kéo dài tuổi thọ còn có tác dụng giải độc rượu, làm giảm các rối loạn khi cai rượu.
Ngộ độc rượu Methanol
1. ĐẠI CƯƠNG
Methanol thường được gọi là cồn công nghiệp, thường có nhiều công dụng khác nhau: làm sơn, dung môi… tuy nhiên chất này rất độc với cơ thể và hoàn toàn không được dùng làm rượu thực phẩm như ethanol.
Methanol được hấp thu nhanh chóng và hoàn toàn qua đường tiêu hoá, thể tích phân bố 0,7L/kg, không gắn với protein huyết tương. Phần lớn được chuyển hoá qua gan nhưng chậm. Bản thân chất mẹ methanol tác dụng giống ethanol (các biểu hiện kiểu “say rượu”), nhưng sau đó methanol chuyển hóa thành a xít formic, sau đó thành formate, gây nhiễm toan chuyển hóa, độc với các tạng, đặc biệt là thần kinh và thị giác.
Khi trong rượu uống có cả ethanol và methanol thì chuyển hóa gây độc của methanol xuất hiện chậm hơn và biểu hiện nhiễm độc muộn, bệnh nhân và thày thuốc có thể chỉ chú ý đến ngộ độc kiểu ethanol lúc đầu và dễ bỏ sót giai đoạn ngộ độc thực sự về sau của methanol.
Ngộ độc methanol thường nặng, dễ tử vong nếu không được phát hiện kịp thời và điều trị tích cực.
2. NGUYÊN NHÂN
Uống rượu pha từ cồn công nghiệp, methanol (các loại rượu không rõ nguồn gốc) hoặc uống các dung môi, cồn công nghiệp, cồn sát trùng,
3. CHẨN ĐOÁN
Lâm sàng
Các triệu chứng nhiễm độc thường xuất hiện trong vòng 30 phút sau uống nhưng có thể muộn hơn, tuỳ thuộc vào số lượng và bệnh nhân có uống ethanol hay không (nếu có triệu chứng xuất hiện chậm hơn).
Thường có hai giai đoạn, giai đoạn kín đáo (vài giờ đến 30 giờ đầu) và giai đoạn ngộ độc rõ tiếp theo sau. Vì triệu chứng lúc đầu thường kín đáo và nhẹ (ức chế nhẹ thần kinh, an thần, vô cảm) nên thường bị bỏ qua hoặc trẻ nhỏ không được phát hiện. Biểu hiện thường gặp là:
+ Thần kinh: methanol là chất ức chế thần kinh trung ương, tương tự ngộ độc ethanol nhưng ở mức độ nhẹ hơn, gây an thần và vô cảm. Bệnh nhân khi đến viện thường còn tỉnh táo nhưng rất đau đầu, chóng mặt, sau đó có thể gặp các triệu chứng: quên, bồn chồn, hưng cảm, ngủ lịm, lẫn lộn, hôn mê, co giật. Khi ngộ độc nặng có thể có xuất huyết hoặc nhồi máu nhân bèo, tụt não.
+ Mắt: Lúc đầu nhìn bình thường, sau đó 12 -24 giờ nhìn mờ, nhìn đôi, cảm giác như có mây che trước mắt, sợ ánh sáng, ám điểm, đau mắt, song thị, ám điểm trung tâm, thu hẹp thị trường, giảm hoặc mất thị lực, ảo thị (ánh sáng chói, các chấm nhảy múa, nhìn thấy đường hầm…). Đồng tử phản ứng kém với ánh sáng hoặc giãn cố định là dấu hiệu của ngộ độc nặng và tiên lượng xấu. Soi đáy mắt thấy gai thị xung huyết, sau đó phù võng mạc lan rộng dọc theo các mạch máu đến trung tâm đáy mắt, các mạch máu cương tụ, phù gai thị, xuất huyết võng mạc. Dấu hiệu thấy khi soi đáy mắt không tương quan với dấu hiệu nhìn của bệnh nhân nhưng thực sự tương quan với mức độ nặng của ngộ độc.
+ Các di chứng thần kinh: rối loạn ý thức, hôn mê, hội chứng parkinson, thiết hụt nhận thức, viêm tuỷ cắt ngang, bệnh lý đa dây thần kinh, teo đĩa thị giác, giả liệt vận nhãn.
+ Tim mạch: giãn mạch, tụt huyết áp và suy tim.
+ Hô hấp: thở yếu, ngừng thở; thở nhanh, sâu nếu có nhiễm toan chuyển hóa.
+ Tiêu hoá: viêm dạ dày xuất huyết, viêm tuỵ cấp biểu hiện đau thượng vị, nôn, ỉa chảy. Ngộ độc trung bình hoặc nặng có thể thay đổi chức năng gan.
+ Thận: suy thận cấp, biểu hiện đái ít, vô niệu, nước tiểu đỏ hoặc sẫm màu nếu có tiêu cơ vân.
+ Có thể đau lưng, thân mình, cứng gáy (giống xuất huyết màng não), cứng
cơ, da có thể lạnh, vã mồ hôi.
Cận lâm sàng
- Xét nghiệm để chẩn đoán, theo dõi ngộ độc:
+ Định lượng nồng độ methanol máu (> 20mg/dL), định lượng nồng độ ethanol máu: làm ít nhất 2 lần/ngày, xét nghiệm lúc vào viện, trước và sau lọc máu, khi kết thúc điều trị.
+ Áp lực thẩm thấu máu, phải luôn kết hợp xét nghiệm ure, glucose, và điện giải máu để tính khoảng trống ALTT máu, khí máu động mạch có lactate, tính khoảng trống anion nếu có toan chuyển hóa: tốt nhất làm 4 giờ/lần.
+ Khoảng trống ALTT lúc đầu tăng, khí máu bình thường, sau đó ALTT giảm dần nhưng đồng thời toan chuyển hóa xuất hiện và khoảng trống anion tăng dần, kết thúc là tử vong hoặc di chứng hoặc hồi phục (nếu điều trị kịp thời và đúng). Thường bệnh nhân đến viện muộn khi các biểu hiện ngộ độc methanol đã rõ với các biểu hiện nhiễm toan chuyển hóa, tăng khoảng trống anion rõ, khoảng trống ALTT còn tăng, tụt huyết áp, mờ mắt hoặc đã có hôn mê.
- Xét nghiệm cơ bản: khí máu, công thức máu, urê, đường, creatinin, điện giải, AST, ALT, CPK, điện tim, tổng phân tích nước tiểu.
- Các xét nghiệm khác để tìm tổn thương cơ quan khác hoặc biến chứng: x-quang phổi, chụp cắt lớp sọ não, chụp cộng hưởng từ sọ não, siêu âm bụng, soi đáy mắt…
Chẩn đoán xác định
- Nguồn gốc: thường do uống rượu lậu, cồn công nghiệp, cồn tẩy sơn, vécni, lau chùi hoặc cho các mục đích khác không phải để uống.
- Lúc đầu biểu hiện giống ngộ độc ethanol, sau đó khoảng 18-24 giờ sau hoặc lâu hơn biểu hiện:
- Thở nhanh, sâu.
- Mắt: rối loạn về nhìn, đồng tử giãn. Soi đáy mắt có thể thấy phù gai thị, xuất tiết võng mạc, không giải thích được bằng lý do khác.
- Khoảng trống ALTT tăng lúc đầu sau đó giảm dần, đồng thời nhiễm toan chuyển hóa xuất hiện, khoảng trống anion tăng và nặng dần. Toan chuyển hóa nhưng lactate và xêtôn thấp, không giải thích được bằng lý do khác.
- Có người khác cùng uống rượu với bệnh nhân và được chẩn đoán là ngộ độc
- Nồng độ methanol máu >20mg/dL.
- Kinh nghiệm tại Trung tâm chống độc bệnh viện Bạch Mai, khi không có các xét nghiệm thì chẩn đoán dựa vào 2 trong 3 tiêu chuẩn sau:
- Người nghiện rượu, uống rượu hàng ngày nhưng phải nhập viện vì say rượu.
- Có biểu hiện nhiễm toan chuyển hóa trên lâm sàng: thở nhanh, sâu.
- Có mờ mắt
Chẩn đoán phân biệt
Ngộ độc ethanol: Nhiễm toan chuyển hóa do ngộ độc ethanol đơn thuần thường nhẹ và do toan lactic, toan xê tôn nhẹ. Khoảng trống ALTT tăng, sau đó giảm dần trở về bình thường, không có nhiễm toan phối hợp và bệnh nhân hồi phục nếu không có chấn thương, biến chứng khác. Định lượng chỉ có ethanol trong máu.
Hôn mê do đái tháo đường: Tiền sử, hôn mê do tăng ALTT kèm tăng đường huyết; hôn mê hạ đường huyết.
Hôn mê do ngộ độc thuốc an thần, gây ngủ: tiền sử dùng thuốc, hôn mê sâu yên tĩnh, xét nghiệm tìm thấy độc chất trong dịch dạ dày, nước tiểu.
4. ĐIỀU TRỊ
4.1. Nguyên tắc
Đảm bảo các nguyên tắc ổn định các tình trạng cấp cứu của bệnh nhân.
Sử dụng chống giải độc đặc hiệu, chỉ định lọc máu sớm nếu có bằng chứng rõ ràng. Sử dụng kết hợp diễn biến của khoảng trống ALTT và toan chuyển hóa, khoảng trống anion để định hướng nhanh chẩn đoán và xử trí. Xét nghiệm nồng độ methanol và ethanol cho cơ sở chắc chắn.
Điều trị triệu chứng và các biến chứng, điều trị hỗ trợ.
4.2. Điều trị cụ thể
4.2.1. Các biện pháp điều trị cơ bản
+ Hôn mê sâu, co giật, ứ đọng đờm rãi, tụt lưỡi, suy hô hấp, thở yếu, ngừng thở: nằm nghiêng, đặt canun miệng, hút đờm rãi, thở ôxy, đặt nội khí quản, thở máy với chế độ tăng thông khí (tùy theo mức độ).
+ Tụt huyết áp: truyền dịch, thuốc vận mạch nếu cần.
+ Dinh dưỡng: Truyền glucose 10-20% nếu hạ đường huyết, (truyền glucose ưu trương để bổ sung năng lượng), có thể bolus ngay 25-50 g đường 50- 100 mL loại glucose 50% nếu hạ đường huyết ban đầu.
+ Vitamin B1 tiêm bắp 100-300mg (người lớn) hoặc 50mg (trẻ em), trước khi truyền glucose.
+ Nôn nhiều: tiêm thuốc chống nôn, uống thuốc bọc niêm mạc dạ dày, tiêm thuốc giảm tiết dịch vị, bù nước điện giải bằng truyền tĩnh mạch.
+ Tiêu cơ vân: truyền dịch theo CVP, cân bằng điện giải, đảm bảo nước tiểu 150 – 200 mL/giờ.
+ Hạ thân nhiệt: ủ ấm.
+ Lưu ý phát hiện và xử trí chấn thương và biến chứng khác.
4.2.2. Điều trị tẩy độc và tăng thải trừ chất độc:
+ Đặt sonde dạ dày và hút dịch nếu bệnh nhân đến trong vòng 1 giờ và bệnh nhân nôn ít. Bệnh nhân đến muộn hơn nhưng uống số lượng lớn vẫn có thể cân nhắc hút.
Tăng thải trừ chất độc:
+ Đảm bảo lưu lượng nước tiểu: đảm bảo huyết áp và bệnh nhân không thiếu dịch, tăng lưu lượng nước tiểu, tiêm tĩnh mạch, người lớn tổng liều có thể tới 1 g/ngày, liều trẻ em 0,5-1,5mg/kg/ngày.
+ Lọc máu cơ thể: có tính quyết định
- Chỉ định: bệnh nhân được chẩn đoán ngộ độc methanol có:
+ Nồng độ methanol máu > 50mg/dL hoặc khoảng trống ALTT > 10mOsm/kg.
+ Toan chuyển hóa rõ bất kể nồng độ methanol.
+ Bệnh nhân có rối loạn về nhìn.
+ Suy thận không đáp ứng với điều trị thường quy.
+ Ngộ độc methanol ở người nghiện rượu bất kể nồng độ methanol máu
(2) Phương thức lọc:
+ Lọc máu thẩm tách (thận nhân tạo): cho bệnh nhân huyết động ổn định (huyết áp bình thường, không bị suy tim nặng). Có thể có hiện tượng tái phân bố methanol từ các tổ chức trở lại máu, do vậy cần theo dõi khoảng trống ALTT, khí máu, nồng độ methanol ngay sau lọc để xét chỉ định lọc tiếp.
+ Lọc máu liên tục: áp dụng cho bệnh nhân huyết động không ổn định, lọc liên tục tránh được hiện tượng tái phân bố methanol tới khi methanol âm tính và khí máu bình thường.
+ Lọc màng bụng: áp dụng cho cơ sở không có các phương tiện lọc máu trên.
4.2.3. Thuốc giải độc đặc hiệu
* Ethanol và fomepizole (4-methylpyrazole): ngăn cản việc methanol chuyển hóa thành các chất độc (axit formic và format), methanol tự do sẽ được đào thải khỏi cơ thể qua thận hoặc lọc máu. Khi ngừng các thuốc này hoặc dùng không đủ và bệnh nhân không được lọc máu, methanol tiếp tục được chuyển hóa và gây độc.
Chỉ định:
- Bệnh sử có uống methanol, và có khoảng trống ALTT >10 mOsm/kg
khi chưa có kết quả xét nghiệm nồng độ.
- Nồng độ methanol > 20mg/dL.
- Bệnh sử nghi ngờ ngộ độc methanol và có ít nhất 2 trong các tiêu chuẩn sau: pH <7,3; HCO3<20mmHg; khoảng trống ALTT >10mOsm/kg.
- Nhiễm toan chuyển hóa không giải thích được nguyên nhân và có khoảng trống ALTT >10mOsm/kg.
Ethanol hoặc fomedizole nên được dùng ở các bệnh nhân sẽ và đang được lọc máu liên tục hoặc trong thời gian chờ đợi lọc máu thẩm tách để ngăn chặn quá trình chuyển hóa gây độc tiếp diễn của methanol trong khi chưa được loại bỏ khỏi cơ thể.
Thuốc dùng:
- Ethanol hiệu quả, rẻ tiền nhưng có một số tác dụng phụ (tác dụng trên thần kinh trung ương, hạ đường huyết, rối loạn nước điện giải. Chế phẩm ethanol tĩnh mạch dễ dùng cho bệnh nhân hơn, dễ theo dõi và điều chỉnh liều hơn ethanol đường uống.
- Fomepizole hiệu quả, dễ dùng và theo dõi nhưng rất đắt tiền.
Cách dùng ethanol đư ờng uống:
+ Loại ethanol dùng: loại rượu uống, sản phẩm đảm bảo an toàn và có ghi rõ độ cồn (%).
+ Cách pha: pha thành rượu nồng độ 20% (1ml chứa 0,16 gram ethanol).
+ Liều ban đầu: 800 mg/kg (4ml/kg), uống (có thể pha thêm đường hoặc nước quả) hoặc nhỏ giọt qua sonde dạ dày.
+ Liều duy trì: Người không nghiện rượu: 80 – 130 mg/kg/giờ (0,4 đến 0,7ml/kg/giờ), ở người nghiện rượu: 150 mg/kg/giờ (0,8 mL/kg/giờ), uống hoặc qua sonde dạ dày.
+ Liều dùng duy trì trong và sau khi lọc máu: 250 đến 350 mg/kg/giờ (1,3 đến 1,8 mL/kg/giờ), uống hoặc qua sonde dạ dày.
Theo dõi:
+ Nồng độ ethanol máu (nếu có điều kiện), duy trì 100-150mg/dL.
+ Theo dõi tri giác, nôn, uống thuốc, tình trạng hô hấp, mạch, huyết áp, đường máu, điện giải máu. Xử trí tai biến và cần đảm bảo bệnh nhân được cung cấp đủ glucose, đặc biệt trẻ em.
+ Ngừng ethanol khi đạt các tiêu chuẩn sau:
- Khoảng trống thẩm thấu máu về bình thường hoặc nồng độ methanol máu <10m/dL.
- Tình trạng nhiễm toan chuyển hóa như mô tả trên và lâm sàng (đặc biệt thần kinh trung ương) đã cải thiện.
4.2.4. Thuốc hỗ trợ
+ Axit folic hoặc leucovorin, thúc đẩy quá trình giải độc của cơ thể (chuyển hóa acid formic và format), 1-2mg/kg/lần, dùng 4-6 giờ/lần, ở bệnh nhân lọc máu dùng thêm 1 liều trước và 1 liều khi kết thúc lọc máu.
+ Natribicarbonate: cho khi nhiễm toan chuyển hóa, liều 1-2mEq/kg cho cả trẻ em và người lớn, điều chỉnh để pH >7,25.
5. TIÊN LƯỢNG VÀ BIẾN CHỨNG
Tiên lượng
Nhẹ và nhanh ổn định nếu ngộ độc nhẹ, được điều trị sớm và đúng.
Nặng nếu uống nhiều methanol, đến viện muộn, đã có các biến chứng,
không được điều trị giải độc và lọc máu.
Biến chứng
Hôn mê, suy hô hấp, tụt huyết áp, tổn thương não (nhân bèo, nhân đuôi), mù mắt, hạ thân nhiệt, hạ đường máu, viêm dạ dày, rối loạn nước, điện giải, sặc phổi, viêm phổi, tiêu cơ vân, suy thận, tử vong.
6. PHÒNG BỆNH
Hạn chế uống rượu, chỉ uống các loại rượu thực phẩm có nguồn gốc rõ ràng, quản lý các hóa chất, cồn công nghiệp,… Kiểm soát và ngăn chặn nạn rượu giả.
Cách bố trí nơi ngủ để bé ngon giấc
Dù là một căn phòng hoặc một góc phòng dành riêng cho Bé, cũng đều cần phải chuẩn bị. Nếu bạn có ý định quét sơn tường hoặc trang hoàng phòng, nên làm trước để có thời gian khô, vì hơi sơn cũng là một hóa chất độc đối với sức khỏe của Bé.
Tuy còn đang ở thời kỳ bế ẩm, nhưng tới một ngày rất gần đây, Bé sẽ đến lúc tập bò, tập đi. Do đó, những đồ đạc trong phòng không nên có nhiều góc cạnh. Tường, màn che cửa phải chắc chắn, sạch. Sau đây là một vài điều gợi ý :
Tường
Những kiểu tường có dán giấy, nên dán cao trên lm. Vì các cháu sẽ phát hiện rất nhanh là tường có thể bóc hoặc vẽ lên được.
MẦU – Tường nên có mầu sắc dịu, không nên trang trí nhiều tranh sặc sỡ làm mỏi mắt các cháu bé. Những mầu nổi có thể dùng cho những màn che cửa.
MÀN CHE CỬA – Nên dùng vải màn dày để che bớt được ánh sáng khi các cháu bé đang ngủ.
ĐỒ ĐẠC – Trong phòng trẻ thường có một tủ có ngăn kéo để đựng quần áo; một cái bàn. Nên chú ý, khi bạn thay tã lót cho trẻ em trên mặt bàn, không bao giờ được rời tay khỏi Bé, để tránh tai nạn Bé rơi từ trên bàn xuống đất.
Góc phòng cho Bé
Bạn có thể dành cho Bé một góc phòng tĩnh mịch, có cái ngăn, che chắn chỗ Bé ngủ với phần còn lại của căn phòng. Như vậy Bé sẽ được ngủ yên với giấc ngủ ngon lành hơn.
GIƯỜNG CỦA BÉ – Nếu bạn phải chọn lựa hoặc mua một cái nôi hoặc mua một cái giường nhỏ cho Bé thì nên mua giường. Cái nôi thường dài – rộng 90 cm X 40 cm, Bé chỉ nằm vừa trong vài tháng. Còn cái giường nhỏ dài khoảng 1,20 m hay 1,40 m, rộng 60 – 70 cm bằng gỗ hay bằng mây có thể dùng cho tới khi Bé 2 tuổi.
Tuy vậy, nếu có người trong họ hàng hay bạn bè cho mượn nôi, bạn không nên từ chối vì cái nôi cũng có đặc điểm là có thể đu đưa để ru Bé ngủ, và trẻ em nào cũng dễ ngủ theo nhịp đu đưa.
Ngoài nôi và giường gỗ bạn có thể mua loại giường vải căng trên khung kim loại. Tuy không được bền, nhưng dễ tháo, lau chùi và giặt. Dù là loại giường nào, cũng nên chọn theo những tiêu chuẩn sau đây :
- Dễ lau chùi nếu bằng gỗ và dễ tháo để giặt, nếu có những bộ phận bằng vải.
- Chắc chắn, các chân giường phải cân đối để không bị đổ nhào. Nếu là một giường gỗ, nên có thành vịn và chấn song để Bé nằm, ngồi hay đứng ở bên trong cũng nhìn thấy mọi vật quanh giường.
ĐỒ ĐẠC TRONG GIƯỜNG
- Đệm – Nếu muốn cho Bé nằm đệm, tiện nhất là mua một đệm bằng mút, bọc một lớp vải không thấm nước rồi trải khăn giường bằng vải bông lên trên.
- Gối – Nếu bạn cho Bé nằm sấp, hoặc Bé có thói quen hay xu hướng nằm sấp, thì không nên cho Bé nằm gối. Gối dày và mềm rất nguy hiểm vì trẻ em nằm sấp, úp mặt vào gối có thể bị ngạt thở trong khi đang ngủ mà người lớn không hề hay biết.
- Chăn, mền – Mùa đông, nên đắp chăn len cho cháu bé. Một chiếc chăn len tốt, nhẹ cũng đủ ấm. Không nên đắp nhiều chăn cho Bé quá, vừa nặng vừa làm các cháu khó thở. Không nên dùng các loại chai chườm nước nóng cho các cháu nhỏ. Kinh nghiệm cho biết, nhiều trẻ em bị bỏng vì cách chườm này.
Trẻ đã lớn hay cởi áo lúc ngủ, nên mặc thêm một áo rộng cho cháu ra ngoài bộ quần áo ngủ hoặc may cho cháu một cái túi ngủ (1 loại bao lớn có thể lọt cả người vào trong), về mùa hè, nên chú ý cho các cháu ngủ trong màn.

Một căn phòng lành mạnh
Một căn phòng lành mạnh trước hết phải sạch sẽ. Sau đó, phải loại bỏ được các nguyên nhân có thể gây ra những bệnh tật cho trẻ em.
- Phòng bé ngủ có nên có động vật nuôi trong nhà không ? Chúng ta nên biết rằng chó có thể truyền bệnh giun, sán vì rất nhiều chó có giun sán. Ngoài ra còn có các loại bọ chó ở lông của chúng nữa. MÈO có thể gây bệnh do vết cào và phân mèo. Những loài chim, vẹt cũng có bọ. Những vết chích của ruồi, muỗi gây ngứa gãi, nhiễm trùng và sốt. Các loại lông động vật đều có thể làm trẻ em bị dị ứng, đặc biệt có một số các cháu rất dễ bị dị ứng.
Bởi vậy, nhất thiết không nên để các động vật nuôi trong nhà như chó, mèo, chim cảnh ở trong phòng trẻ em, nhất là đối với các cháu còn nằm nôi.
- Người. Người lớn và trẻ em bị ho, cúm hoặc bất kỳ một bệnh truyền nhiễm nào khác, nếu lại gần Bé, đều có thể truyền bệnh cho Bé. Xoang và những hốc mũi đều là những nơi trú ẩn của vi trùng. Bởi vậy, người đang bị ho khi tới gần Bé cần phải đeo một miếng gạc che mũi và miệng (khẩu trang) vì chỉ cần người bệnh nói, ho hoặc xì mũi là Bé đã có thể bị lây rồi.
- Đồ vật – Một cuốn sách cũ, một đồ chơi của anh hay chị đã bị ôm để gần Bé đều có hại vì Bé có thể quơ tay tới rồi sau đó, đưa các ngón tay vào miệng mà cuốn sách, và đồ chơi đó chắc chắn có rất nhiều bụi và vi trùng.
Dù cơ thể con người có hệ thống chống lại sự tấn công của các vi trùng, nhưng phải có thời gian để hệ thống này có thể hoạt động được một cách hữu hiệu. Trẻ càng nhỏ thì hệ thống này càng yếu. Trong số các vi trùng đáng ngại nhất đối với trẻ sơ sinh thì staphylocoque là loại đáng gờm nhất. Bởi vậy, người có mụn nhọt không được tới gần hoặc tiếp xúc với các cháu mới sinh.
MỘT CĂN PHÒNG LÀNH MẠNH còn cần phải :
- Yên tĩnh – Những tiếng động làm các cháu nhỏ khó chịu, nên cần vặn nhỏ âm thanh rađi ô và tivi.
- Thoáng khí – Nhiệt độ trong phòng vào khoảng 20°c là vừa. Nếu không khí khô quá, bạn có thể để một chậu nước ở trong phòng để có độ ẩm vừa phải.
- Không có khói thuốc – Người lớn không được hút thuốc trong phòng trẻ em. Chúng ta nên nhớ rằng hai lá phổi rất “mới” của các cháu còn yếu và rất nhạy cảm, dễ nhiễm độc vì các chất độc có trong khói thuốc lá. Nếu bạn cần hút, hãy hút ở một nơi kín không ảnh hưởng tới các cháu.
- Có cần phải mở cửa sổ ban đêm không ? – Mùa nóng nếu Bé nằm với nhiều các anh chị, nếu phòng hẹp, trần thấp thì nên mở cửa sổ, nhưng không nên để gió thổi trực tiếp vào các cháu. Giữa giường nằm và cửa sổ nên có màn che cửa sổ, cái ngăn gió. Cũng không cần mở rộng cửa sổ, mà chỉ mở hé, đủ để có chỗ cho không khí lưu thông.
– Không nên mở cửa sổ vào mùa đông, khi trời đang có sương mù, hoặc nếu phòng ở dưới cùng, sát mặt đường (tầng trệt, mặt tiền), vì phòng bị ảnh hưởng nhiều của khói xe cộ.
Những người không được uống bia
Bia tuy có một số chất dinh dưỡng nhất định và là đồ uống có tính chất khai vị tốt, nhưng có một số người bệnh sau đây cần phải kiêng uống bia:
- Những người bị viêm loét dạ dày, hành tá tràng và ruột: Bia có tác dụng làm giảm khả năng hợp thành chất prostaglandin E, trong niêm mạc dạ dày, mà như ta đã biết là chất prostaglandin E, lại có tác dụng chống lại kích thích của dịch vị đối với niêm mạc dạ dày, làm cho niêm mạc dạ dày giữ được công nàng bình thường vốn có của nó. Do vậy, những người bị viêm dạ dày mạn tính, bị viêm loét ruột, loét hành tá tràng, nếu uống bia vào cơ thể gây nên những tổn hại niêm mạc dạ dày và ruột, làm cho người bệnh bị chướng tức bụng và có cảm giác rát bỏng ở bụng càng thêm trầm trọng hơn, bị ợ nhiều lần và ăn uống sẽ giảm sút. Đặc biệt những người bị viêm dạ dày có tính khô héo (khô teo) mạn tính thì khả năng hợp thành prostaglandin E của cơ thể vốn đã bị giảm sút nhiều, nay uống bia sẽ càng làm giảm sút khả năng này lên gấp bội. Vì vậy, những người này lại càng cần kiêng uống bia hơn ai hết.

- Những người mẹ đang cho con bú: Bia được sản xuất bằng nguyên liệu chủ yếu là đại mạch đem ủ gây men, thế mà đại mạch lại có tác dụng thu rút sữa về. Bia được sản xuất bằng đại mạch ủ gây men sẽ có tác dụng ức chế sự tiết sữa, cho nên đối với những phụ nữ đang cho con bú, uống bia sẽ ảnh hưởng lớn đến việc nuôi con bằng sữa mẹ. Thêm vào đó nữa, trong bia cũng còn có hàm lượng rượu cồn nhất định, chất rượu cồn này sẽ vào trong sữa của người mẹ uống bia, qua bú sữa, trẻ nhỏ sẽ hấp thu vào cơ thể, làm ảnh hưởng nhiều đến sức khỏe của trẻ nhỏ. Do đó các người mẹ đang cho con bú phải kiêng uống bia.
- Những người bị bệnh sỏi ở hệ tiết niệu: Trước đây không ít người quan niệm hết sức sai lầm và phiến diện là bia có tác dụng lợi tiểu, uống nhiều có thể phòng tránh được bệnh sỏi ở đường tiết niệu. Sự thực hoàn toàn không phải là như vậy. Qua nghiên cứu, các chuyên gia của Trường Đại học Heidelberg ở Đức đã phát hiện trong nước mầm đại mạch có nhiều chất như canxi, oxalic acid và một số loại acid khác nữa. Những chất này có thể thúc đẩy tạo nên sỏi ở đường tiết niệu, do đó những người bị bệnh sỏi ở hệ thống tiết niệu cũng cần kiêng uống bia.
- Những người bị bệnh gan cũng không nên uống bia. Sở dĩ vậy bởi vì trong quá trình thay đổi, chuyển hóa chất trong cơ thể, gan có tác dụng rất quan trọng. Chất rượu cồn có trong bia, sau khi qua dạ dày và ruột vào trong cơ thể, cần phải qua sự thay đổi chuyển hóa chất ở các cơ quan trong cơ thể như gan để cuối cùng đem phân giải đại bộ phận thành dioxide carbon. Những người bị bệnh gan mạn tính hoặc nhất là đang trong thời kì cấp tính, công năng của gan không kiện toàn, nên không thể nào kịp thời phát huy được những công năng như giải độc của nó. Vì vậy nếu uống bia dễ làm cho cơ thể bị trúng độc rượu cồn, mặt khác, rượu cồn còn trực tiếp làm tổn hại đến tế bào gan nữa.
Huyệt Phù Bạch
Phù Bạch
Tên Huyệt:
Phù chỉ vùng trên cao; Bạch = sáng rõ. Huyệt nằm ở Vị Trí huyệt trên cao nhìn thấy rõ, vì vậy gọi là Phù Bạch (Trung Y Cương Mục).
Xuất Xứ:
Thiên’ Khí Huyệt Luận’ (Tố vấn.58).
Đặc Tính:
Huyệt thứ 10 của kinh Đởm.
Huyệt hội với kinh Thái Dương và Thủ Thiếu Dương.
Vị Trí huyệt:
Tại bờ trên chân vành tai, trong chân tóc 01 thốn. Hoặc lấy tỉ lệ 1/3 trên và 2/3 dưới của đoạn nối huyệt Thiên Xung và Hoàn Cốt.
Giải Phẫu:
Dưới da là xương thái dương.
Da vùng huyệt chi phối bởi tiết đoạn thần kinh C2.
Chủ Trị:
Trị tai ù, điếc, răng đau, amygdale viêm.
Phối Huyệt:
Phối Uyển Cốt (Tiểu trường.4) trị răng lung lay (Giáp Ất Kinh).
Cách châm Cứu:
Châm dưới da 0, 3 – 0, 5 thốn. Cứu 1 – 3 tráng – Ôn cứu 3 – 5 phút.
Cắt ống dẫn tinh không cần dao là gì?
Cắt ống dẫn tinh làm gì?
Cắt ống dẫn tinh là một trong những thủ tục phẫu thuật phổ biến nhất ở Hoa Kỳ. Thủ tục đơn giản này là một hình thức tránh thai hoạt động bằng cách ngăn tinh trùng thoát ra khỏi cơ thể qua dương vật. Các bác sĩ thực hiện khoảng 500,000 ca cắt ống dẫn tinh mỗi năm tại Mỹ. Thông thường, chi phí của thủ tục này được bảo hiểm chi trả.
Kể từ những năm 1980, phương pháp cắt ống dẫn tinh được ưa chuộng là cắt ống dẫn tinh không cần dao. Phương pháp này có hiệu quả tương đương với cắt ống dẫn tinh truyền thống. Thủ tục không cần dao ít xâm lấn hơn và có thời gian hồi phục ngắn hơn, làm cho nó trở thành một lựa chọn phổ biến.
Cắt ống dẫn tinh là một phương pháp tránh thai rất hiệu quả. Đây là một thủ tục phẫu thuật mà bác sĩ chặn các ống nhỏ dẫn tinh trùng ra khỏi tinh hoàn của bạn. Bạn vẫn có thể xuất tinh nhưng chất lỏng sẽ không chứa tinh trùng. Khi không có tinh trùng, không có nguy cơ cho đối tác của bạn có thai.
Tinh trùng được sản xuất trong tinh hoàn của bạn. Chúng trộn với dịch tinh thể, được sản xuất trong tuyến tiền liệt và túi tinh. Hỗn hợp tinh trùng và dịch tinh chạy qua một ống gọi là ống dẫn tinh, đưa nó đến niệu đạo. Niệu đạo là ống chạy bên trong dương vật của bạn. Bạn sẽ xuất tinh và đi tiểu qua nó.
Trong một ca cắt ống dẫn tinh, bác sĩ của bạn sẽ tiếp cận ống dẫn tinh và phẫu thuật ngắt kết nối nó. Khi ống đã bị cắt, bác sĩ sẽ bịt kín các đầu cắt lại. Bạn vẫn sản xuất tinh trùng trong tinh hoàn của mình, và dương vật và bìu của bạn sẽ trông và cảm thấy giống như bên ngoài. Nhưng với lối đi bên trong bị chặn, tinh trùng không thể thoát ra khỏi tinh hoàn và trở thành một phần của quá trình xuất tinh. Các cực khoái của bạn chỉ chứa chất lỏng, không có tinh trùng.
Cắt ống dẫn tinh không cần dao so với cắt ống dẫn tinh truyền thống
Có hai loại cắt ống dẫn tinh: cắt ống dẫn tinh truyền thống và cắt ống dẫn tinh không cần dao. Cả hai đều là các thủ tục ngoại trú. Nhiều bác sĩ thực hiện chúng tại văn phòng của họ. Trong một số trường hợp, bạn có thể cần đến bệnh viện hoặc trung tâm phẫu thuật. Thời gian phẫu thuật chỉ mất khoảng 30 phút và bạn có thể về nhà trong cùng ngày.
Cắt ống dẫn tinh truyền thống. Trong cắt ống dẫn tinh truyền thống, bác sĩ của bạn sẽ sử dụng thuốc gây tê cục bộ để làm tê vùng xung quanh bìu của bạn. Họ sẽ sử dụng một cây kim để tiêm thuốc gây tê. Bác sĩ của bạn có thể đề nghị thuốc để giúp giảm lo âu mà bạn cảm thấy.
Bác sĩ của bạn sẽ tạo ra một hoặc hai vết rạch nhỏ trên da bìu của bạn. Họ sẽ tìm ống dẫn tinh và cắt nó. Họ sẽ bịt kín các đầu của ống bằng cách buộc hoặc đốt chúng lại. Sau đó, bác sĩ của bạn sẽ đóng các vết rạch bằng chỉ khâu hoặc một phương pháp khác.
Cắt ống dẫn tinh không cần dao. Với cắt ống dẫn tinh không cần dao, bác sĩ của bạn sẽ cần làm tê da bìu của bạn. Một số bác sĩ sử dụng thuốc gây tê cục bộ truyền thống được tiêm bằng kim. Các bác sĩ khác cung cấp thuốc tê không cần kim, sử dụng một loại xịt để áp dụng thuốc tê tại chỗ. Thuốc chống lo âu cũng có sẵn nếu bạn muốn.
Thay vì tạo ra một vết rạch trên bìu, bác sĩ của bạn sẽ tạo ra một lỗ nhỏ trên da sau đó kéo giãn da nhẹ nhàng để nhìn vào bên trong. Họ sẽ sử dụng cùng một kỹ thuật như cắt ống dẫn tinh truyền thống để cắt và bịt kín ống dẫn tinh. Lỗ nhỏ sẽ tự khép lại ngay sau khi thủ tục mà không cần khâu.
Hồi phục sau khi cắt ống dẫn tinh không cần dao
Lợi ích thực sự của cắt ống dẫn tinh không cần dao nằm ở giai đoạn hồi phục. Thời gian hồi phục cho cắt ống dẫn tinh truyền thống gần một tuần, với sự khó chịu, sưng tấy và bầm tím kéo dài. Sau khi cắt ống dẫn tinh không cần dao, hầu hết mọi người có thể quay lại mức độ hoạt động bình thường chỉ sau vài ngày. Có ít bầm tím và sưng hơn.
Dù bạn thực hiện loại cắt ống dẫn tinh nào, nó sẽ không hoàn toàn hiệu quả cho đến vài tháng sau thủ tục của bạn. Khi bạn thực hiện cắt ống dẫn tinh, các tinh trùng còn lại trong cơ thể có thể sống nhiều tuần. Bạn có thể xuất tinh chúng và gây ra mang thai trong thời gian đó.
Bác sĩ của bạn sẽ yêu cầu bạn có một cuộc hẹn tái khám sau 90 ngày để kiểm tra xem có tinh trùng nào còn lại hay không. Hãy sử dụng một phương pháp tránh thai đáng tin cậy cho đến khi bạn biết rằng bạn không còn xuất tinh tinh trùng sống.
Cắt ống dẫn tinh là một phương pháp tránh thai rất đáng tin cậy. Ít hơn 1% các ca cắt ống dẫn tinh thất bại. Nếu bạn đang cân nhắc thực hiện cắt ống dẫn tinh, hãy trò chuyện với bác sĩ của bạn. Họ sẽ có thể giúp bạn quyết định liệu nó có phù hợp với bạn hay không.
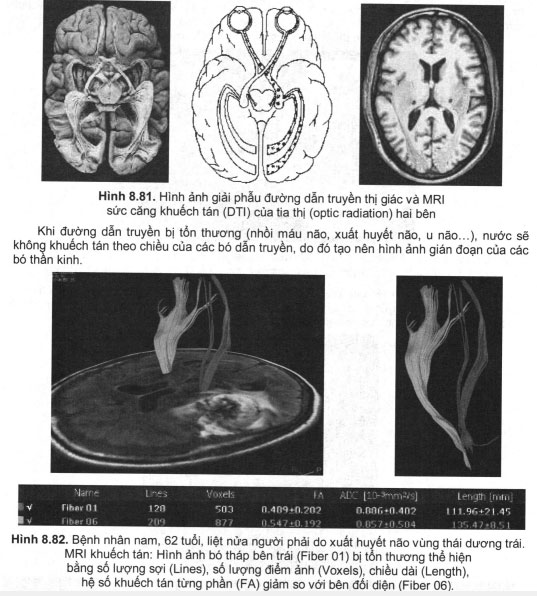
Ứng dụng của CT và MRI trong chẩn đoán các bệnh lý liên quan đến thị giác
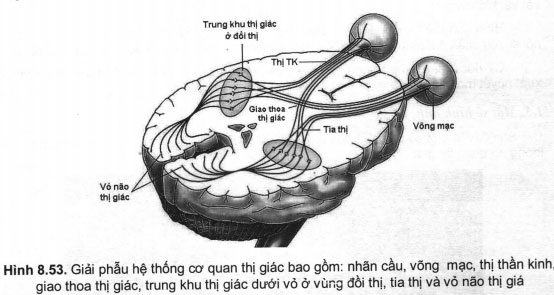
Hệ thống cơ quan thị giác bao gồm các thành phần chính sau đây: Đầu tiên là giác mạc, sau đó đến thủy tinh thể, nhãn cầu, võng mạc và đường dẫn truyền thần kinh thị giác nội sọ bao gồm: thị thần kinh, giao thoạ thị giác, trung khu thị giác dưới vỏ ở vùng đồi thị, tia thị và cuối cùng là vỏ não thị giác sơ cấp (V1 – primary visual cortex) (hình 8.53). Trên thực tế, xung động thần kinh vẫn tiếp tục được truyền đến các vùng vỏ não khác, ví dụ như đến vùng V5 (vỏ não thị giác vận động) ở vùng thái dương giữa (MT – middle temporal area)…, tuy nhiên trong phạm vi bài viết này tôi chỉ đề cập đến những tổn thương khu trú ở những thành phần được mô tả trong hình 8.53.
Hiện nay trong tuần hoàn các bệnh lý có liên quan đến thị giác. CT và MRI đang ngày càng được ứng dụng rộng rãi. Để giúp các bác sĩ lâm sàng nắm được chỉ định, chống chỉ định và ý nghĩa thực tiễn của hai phương pháp này, sau đây tôi xin đề cập một số vấn đề sau: nguyên lý cơ bản của CT và MRI, chỉ định, chống chỉ định và một số hình ảnh bệnh lý hay gặp liên quan đến hệ thống cơ quan thị giác.
Chụp cắt lớp vi tính (computed tomography = CT)
Chỉ định
CT được chỉ định rộng rãi cho tất cả các loại bệnh lý có liên quan đến thị giác, từ chấn thương cho đến các bệnh lý cấp và mạn tính. CT cho phép (quan sát được tất cả các thành phần trong hốc mắt với độ phân giải cao như: xương thành hốc mắt, thủy tinh thể, nhãn cầu, dây thần kinh thị, cơ vận nhãn và tất cả các tổn thương trong não (mạch máu và nhu mô).
Chống chỉ định
Không có chống chỉ định tuyệt đối.
Chống chỉ định tương đối cho những bệnh nhân là trẻ nhỏ, phụ nữ có thai, lý dọ là tia X rất có tác hại đối với các tế bào non, các tế bào đang trong quá trình phân chia, cần lưu ý, không nên chụp CT quá nhiều lần trong một khoảng thời gian ngắn (4-5 lần trong một năm) vì
tia X có tác dụng tích lũy. Khi chụp CT, đặc biệt là CT đa dãy đầu thu (MSCT) cần phải điều khiển liều tia để hạn chế tối đa tác hại của tia X đối với bệnh nhân.
Khi sử dụng thuốc cản quang, có các chống chỉ định sau: bệnh nhân có tiền sử dị ứng với thuốc cản quang, suy chức năng thận, bệnh nhân có thai.
Ưu thế của CT
+ Trong chẩn đoán các bệnh lý có liên quan đến thị giác, CT là phương pháp chẩn đoán tương đối thông dụng bởi các lý do sau:
Hầu hết các bệnh viện tuyến tỉnh và một số bệnh viện tuyến huyện ở Việt Nam hiện nay đều được trang bị máy CT.
Phương pháp tiến hành đơn giản, không mất thời gian chuẩn bị, thời gian chụp ngắn (5 – 10 phút), trả lời kết quả nhanh, chi phí không quá lớn, có thể áp dụng ngay cả khi bệnh nhân vật vã, kích thích.
Hình ảnh tổn thương khá rõ, cho phép quan sát tất cả các thành phần trong hốc mắt và nội sọ, có chẩn đoán quyết định đối với một số trường hợp (nhồi máu não, xuất huyết não…).
CT đặc biệt ưu thế trong chẩn đoán các chấn thương mới, có tổn thương xương, các ổ xuất huyết mới chảy.
Một số hình ảnh
Sau đây là một số hình ảnh tổn thương và bệnh lý có liên quan đến các thành phần của hệ thống cơ quan thị giác.
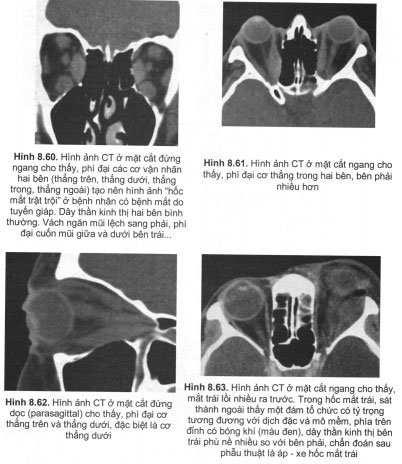
CT đa dãy đầu thu (multi – detector row: CT-MSCT) hay CT đa lát cắt multi – slice: CT-MSCT).
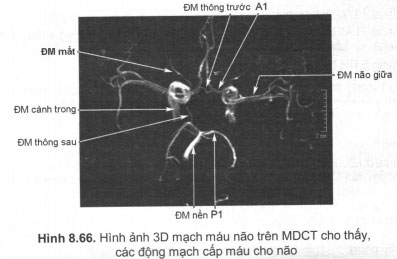
CT đa dãy đầu thu là loại CT có bộ phận thu nhận tín hiệu (detector) bao gồm nhiều dãy đầu thu, nhờ đó MDCT có tốc độ chụp nhanh, có thể chụp đuổi theo kịp dòng thuốc cản quang ở trong lòng mạch, qua đó có thể dễ dàng dựng hình 3D mạch máu (CT angiography), đánh giá thành mạch, lòng mạch, mảng bám, túi phình, dị dạng thông động – tĩnh mạch (AVM), đánh giá mức độ hẹp của lòng mạch, nội soi ảo lòng mạch máu.
Với thế hệ máy hiện đại nhất hiện nay – máy CT 320 dãy đầu thu ở Bệnh viện Trung ương Quân đội 108 cho phép chụp tim trong một lần đập, chụp toàn não trong một vòng quay của bóng (0,35 giây), chụp được cả những mạch máu nhỏ như động mạch thông, động mạch mắt. Trong một lần chụp chúng ta có thể khảo sát được tất cả các thì của mạch máu não: thì động mạch, thì tĩnh mạch, thì nhu mô và sự di chuyển động của thuốc trong lòng mạch máu (tương tự như chụp mạch angiography).
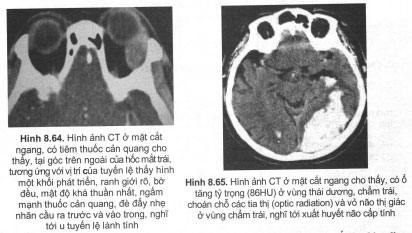
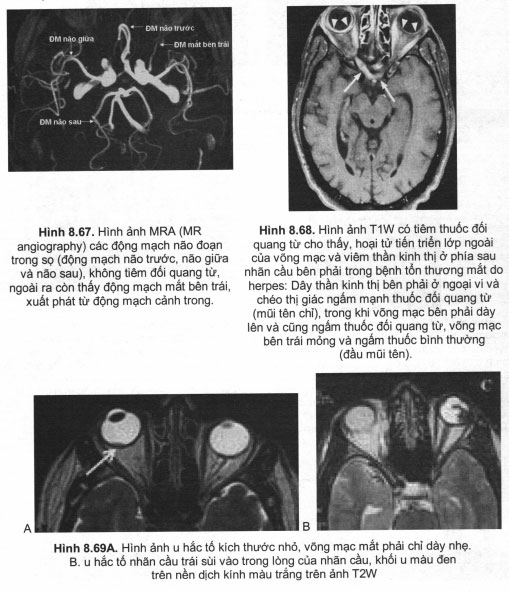
Đoạn trong sọ bao gồm động mạch não trước, động mạch não giữa và động mạch não sau
Ngoài ra còn thấy được các động mạch nhỏ như động mạch thông trước, động mạch thông sau, động mạch mắt.
Động mạch mắt bắt nguồn từ động mạch cảnh trong.
Chụp cộng hưởng từ (MRI: magnetic resonance imaging)
Nguyên lý
Nguyên lý tạo ảnh của MRI khác hẳn với CT. MRI dựa trên sự cộng hưởng của nguyên tử hydro trong cơ thể con người khi đặt trong một từ trường mạnh và được kích hoạt bởi sóng có tần số radio (RF-radio frequency). Nguyên tử hydro luôn có trong thành phần của phân tử nước mà nước chiếm 70-80% trọng lượng cơ thể. Do đó có thể nói, ở đâu có nước là ở đó có tín hiệu MRI. Nguyên lý tạo ảnh trên MRI có thể ví như hiện tượng cộng hưởng trong đàn guitar. Để thu được hình ảnh MRI, cần phải có đủ 5 yếu tố sau:
- Đưa bệnh nhân vào trong một từ trường mạnh (tương tự như khối không khí sẵn có trong thùng đàn).
- Dùng các cuộn dây (coil) để phát sóng RF vào cơ thể bệnh nhân dưới dạng xung ngắt quãng, để tạo ra sự cộng hưởng của tổ chức (giống như động tác gảy đàn).
- Tại thời điểm ngừng phát sóng RF (giữa hai xung), cơ thể bệnh nhân cộng hưởng và phát ra tín hiệu (tương tự như khi ngừng đánh đàn, khối không khí trong thùng đàn vẫn tiếp tục dao động, cộng hưởng và phát ra âm thanh).
- Tiếp tục dùng các cuộn phát sóng RF để thu tín hiệu.Thông qua thuật toán chuyển đổi Fourier, tín hiệu cộng hưởng được chuyển thành hình ảnh (tương tự như âm thanh phát ra từ thùng đàn được truyền đến tai người nghe hay được thu lại và khuyếch đại qua âm ly).
Khác với CT, để xác định bản chất tổn thương, MRI không dựa vào tỷ trọng của tổ chức mà phải dựa vào tính chất của tín hiệu, tức là độ sáng, tối của hình ảnh trên các xung chụp khác nhau. Cụ thể là, trong quá trình chụp MRI, người ta dùng sóng RF với các tần số khác nhau để phát vào cơ thể bệnh nhân, tạo ra các loại hình ảnh có độ tương phản, độ sáng tối khác nhau, mục đích là để xác định bản chất của tổn thương. Loại sóng hay xung (sequence) nào được sử dụng thì sẽ tạo ra loại ảnh tương ứng, ví dụ như:
+ Xung T2W (T2 – weighted) sẽ cho hình ảnh T2W, trong đó nước (dịch não tủy, dịch kính) có màu sáng.
+ Xung T1W: dịch có màu tối.
+ Xung FLAIR: xóa dịch tự do (dịch não tủy, dịch kính) nhưng không xóa dịch trong tổ chức (phù nề, xơ hóa rải rác).
+ Xung STIR hay SPIR: xung xóa mỡ.
Trong trường hợp thấy một tổn thương nghi ngờ là mỡ (tăng tín hiệu trên ảnh T1W và T2W), người ta sẽ dùng xung xóa mỡ, nếu tổn thương này mất đi trên ảnh STIR hay SPIR thì chứng tỏ nghi ngờ đó là đúng.
Chỉ định
Chụp MRI hốc mắt, não và mạch máu được chỉ định rất rộng rãi ở những cơ sở có máy MRI. Ưu điểm của MRI như sau: (1) Độ phân giải của hình ảnh cao hơn so với CT, có thể tạo ảnh trên cả ba bình diện (cắt ngang, đứng dọc và đứng ngang) với chất lượng như nhau; (2) Không có hại cho bệnh nhân, có thể chụp cả cho phụ nữ có thai; (3) Với những máy có từ trường cao và phần mềm mạnh, có thể chụp mạch máu não, mắt mà không cần tiêm thuốc đối quạng từ; (4) Bệnh nhân không cần chuẩn bị gì đặc biệt (không cần nhịn ăn…), thời gian chụp ngắn (10-20 phút).
Chống chỉ định
So với CT, MRI cũng có một số nhược điểm sau: (1) MRI chống chỉ định cho những bệnh nhân có kim loại trong người như máy tạo nhịp, phương tiện kết xương, vết thương hỏa khí…,(2) Thời gian chụp MRI dài hơn CT nên không thích hợp với bệnh nhân vật vã, kích thích.
 Xuất huyết não
Xuất huyết não
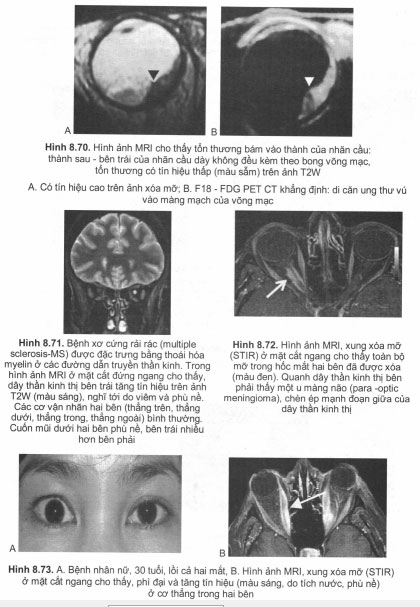
Trong xuất huyết nãọ, trên hình ảnh MRI máu hóa giáng thể hiện qua các giai đoạn sau (xem hình 27): A: hồng câu chứa oxyhemoglobin (O) có tín hiệu tương đương với não trên cả ảnh T1W và T2W bắt đầu thoát mạch ra ngoài. B: oxyhemoglobin của một số hồng cầu ở trung tâm biên thành deoxyhemoglobin (DE), có tín hiệu thấp trên ảnh T1W. Cục máu đông được bao quanh bởi quầng phù não, có tín hiệu cao trên ảnh T2W. C: đa số oxyhemoglobin biến đổi thành methemoglobin (M), có tín hiệu cao trên cả ảnh T1W và T2W. Có thể vẫn còn tín hiệu thấp của DE ở trung tâm, quầng phù não rộng hơn. D: hồng cầu vỡ để lại năng xuất huyết chứa mẹthemoglobin có tín hiệu cao trên cả ảnh T1W và T2W, quầng phù não tan đi. Đại thực bào (3 chấm) bao quanh các hốc chứa hạt hemosiderin (H), có tín hiệu thấp trên ảnh T2W và T1W. Hình ảnh này có thể tồn tại dai dẳng, thậm chí sau nhiều tháng.
MRI khuếch tán
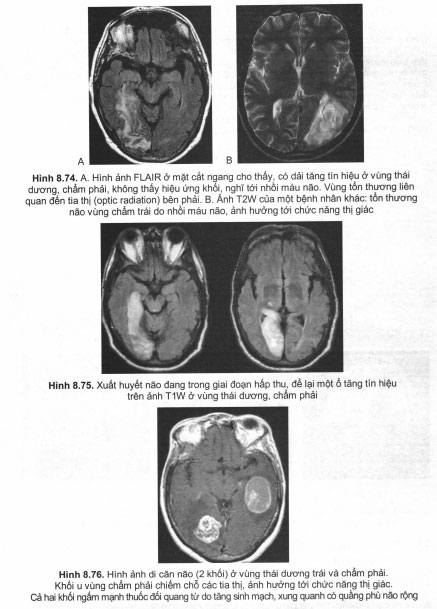
MRI khuếch tán dựa trên nguyên lý: Khi nước ở trong môi trường tự Jo (dịch nãọ – tủy, dịch kính), phân tử nước khuếch tán ngẫu nhiên theo các chiều như nhau gọi là khuếch tán đẳng hướng. Tuy nhiên trong tổ chức, đặc biệt là tổ chức thần kinh, phân tử nước chỉ khuếch tán theo những chiều nhất định, cụ thể là khuếch tán theo chiều của các sợi hay bó dẫn truyền thần kinh gọi là khuếch tán bất đẳng hướng. Trong trường hợp nhu mô não bị tổn thương, hiện tượng phù độc tế bào thường xuất hiện, sự khuếch tán của phân tử nước mất tính bất đẳng hướng và MRI khuếch tán có thể phát hiện sớm tổn thương này, kể cả trong giai đoạn tối cấp, khi hình ảnh CT hoàn toàn bình thường hoặc chỉ thay đổi một cách kín đáo.
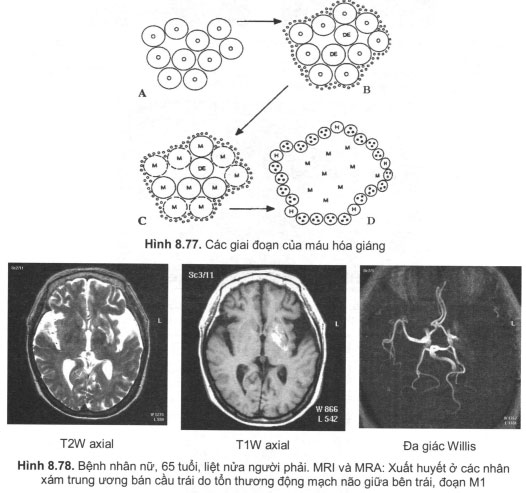
Cũng theo nguyên lý này, chụp đường dẫn truyền thần kinh (fiber track) dựa trên sự khuếch tán bất đẳng hướng của phân tử nước trong các bó thân kinh có chứa myelin, do đó cho phép chụp được các đường dẫn truyền trong hệ thống thần kinh trung ương.
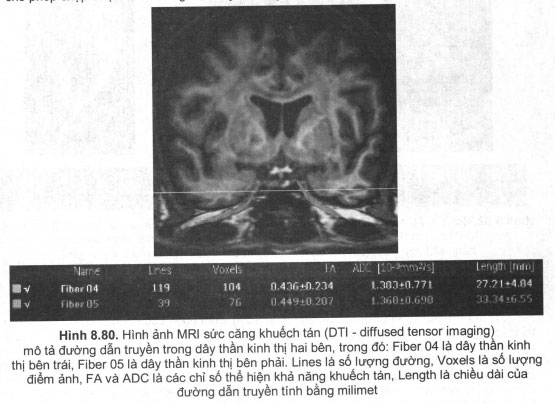
 Kết luận
Kết luận
CT và MRI đều có những ưu thế nhất định trong chẩn đoán các bệnh lý có liên quan đến thị giác. Ngoài việc mô tả hình ảnh giải phẫu của tổn thương, dựa vào tỷ trọng CT còn cho biết bản chất của tổn thương, MRI thì dựa vào tính chất tín hiệu. Ngoài ra, việc tiêm thuốc cản quang (CT) hay thuốc đối quang từ (MRI) còn cung cấp những thông tin về tình trạng tăng sinh mạch, qua đỏ một phần đánh giá được bệnh lý lành tính hay ác tính, mức độ viêm nhiễm… MRI sức căng khuếch tán còn cho phép dựng hình các bó sợi thần kinh liên quan đến thị giác. Tóm lại, CT và MRI đang là những công cụ chẩn đoán đắc lực cho chuyên ngành Nhãn khoa trong giai đoạn hiện nay.
Thuốc điều trị bệnh lý mạch máu não
Đột quỵ não là một bệnh đe dọa đến tính mạng của bệnh nhân cũng như là một bệnh gây tàn phế trầm trọng cả về tinh thần lẫn thể xác người bệnh. Điều trị bệnh nhân đột quỵ não như một cấp cứu nội khoa để làm giảm tỷ lệ tử vong và cải thiện tình trạng bệnh nhân khi ra viện.
Điều trị đặc hiệu đột quỵ thiếu máu não cấp
Tiêu cục huyết khối.
Thuốc chống đông.
Thuốc chống kết tập tiểu cầu.
Thuốc tiêu fibrin
Mục đích dùng các chất sinh học nhằm làm tiêu cục huyết, phục hồi dòng máu và tái lập tuần hoàn não. Cục máu đông có thể tan trở lại nhờ quá trình tiêu Các chất hoạt hoá (kinase, activator) được giải phóng ra khỏi tổ chức, hoạt hoá plasminogen tạo thành plasmin, giúp fibrin trở thành chất phân huỷ tan được.
Chỉ định: tắc nghẽn động – tĩnh mạch;
Chống chỉ định: tiền sử đột quỵ nậo, sau phẫu thuật chưa quá 8 ngày, tiền sử rối loạn đông chảy máu, phẫu thuật động mạch chủ, tiền sử xuất huyết đường tiêu hoá trong vòng 3 tháng…
Các thuốc:
+ Recombinant tissue plasminogen activator (rt-PA).
+ Streptokinase.
+ Urokinase.
+ Prourokinase.
Thuốc rt-PA: một số thuốc tiêu cục huyết đã được khảo sát, nhưng đến năm 2002 chì có rt-PA được công nhận là có tác dụng và có ý nghĩa trong điều trị bệnh nhân đột quỵ thiếu máu não giai đoạn cấp tính. Hiện nay, rt-PA là điều trị chuẩn của nhiều quốc gia.
+ Điều trị đường tĩnh mạch: liều rt-PA là 0,9mạ/kg (tối đa 90mg), trong đó truyền tĩnh mạch nhanh 10%, sau đó truyền trong 60 phút số thuốc còn lại. Cửa so điều trị là 3 giờ, kể từ khi khởi phát.
+ Điều trị đường động mạch (intra arterial – IA).
Cửa sổ điều trị dưới 6 giờ.
Chỉ định dùng cho các mạch máu lớn.
Liều dùng bằng 2/3 đường tĩnh mạch (0,6mg/kg).
Thuốc chống đông
- Heparin là thuốc chống đông với mục đích hạn chế cục máu đông và phòng ngừa trái phát. Tác dụng chống đông vón tiểu cầu do kích thích tổng hợp và bài tiết t-PA (yếu tố hoạt hoá plasmin tổ chức).
+ Chỉ định: trong tắc mạch não từ tim, phình bóc tách động mạch chủ.
+ Chống chỉ định trong nhồi máu não diện rộng, tạng ưa chảy máu, loét dạ dày – tá tràng tiến triển, vết thương hoặc sau các phẫu thuật lớn…
+ Lọ 5000 – 25000 đơn vị/ml.
+ Heparin trọng lượng phân tử thấp, cỏ tác dụng sinh học, chỉ định, chống chỉ định giống heparin nguồn gốc tự nhiên.
- Fraxiparin: dạng thuốc đóng trong bơm tiêm (0,2 – 0,8ml), chỉ định dùng theo trọng lượng cơ thể.
Người lớn <50kg: 0,4ml.
. Từ 50 – 60kg: 0,5ml.
. Từ 61 – 69kg: 0,6ml.
Từ 70 – 79kg: 0,7ml, chia 2 lần, tiêm dưới da.
Thuốc chống kết tập tiểu cầu
- Trên bề mặt màng tiểu cầu có chứa các yếu tố đông máu (I, V, VII), các fibrinogen receptor và có đặc tính kết dính – kết tụ nên khi thành mạch bị tổn thương, các tiểu cầu dính vào nơi bị tổn thương và dính vào với nhau. Sự kết dính tiểu cầu là yếu tố tạo ra mảng xơ vữa động mạch và gây nên tắc mạch.
- Một số thuốc chống kết dính tiểu cầu được sử dụng trong lâm sàng để phòng và điều trị huyết khối:
+ Aspirin: ngoài tác dụng giảm đau, hạ sốt, chống viêm còn có tác dụng chống kết dính tiểu cầu. Aspirin ức chế cyclooxygenase (COX) làm giảm tổng hợp thromboxan A2 của tiểu cầu nên có tác dụng chống kết dính tiểu cầu. Dùng liều thấp (10mg/kg), aspirin ức chế 90% cox của tiểu cầu nên tác dụng chống kết dính tiểu cầu và kéo dài thời gian chảy máu ở liều này là tối đa. Dùng liều cao aspirin hiệu quả chống kết dính không tối đa. Hết sức thận trọng khi phối hợp aspirin với thuốc chống kết dính tiểu cầu khác và các thuốc chống đông máu như heparin.
+ Ticlopidin: tác dụng làm ức chế gắn fibrinogen vào tiểu cầu hoạt hoá, ngăn cản sự kết dính tiểu cầu và tăng thời gian chảy máu; liều 200mg – 500mg/ngày.
+ Clopidogrel (plavic): uống liều duy nhất 75mg/ngày.
+ Dipirỵdamol: có thể kết hợp aspirin (100mg) và dipyridamol (200mg) hoặc aspirin và Clopidogrel.
Điều trị đặc hiệu đột quỵ xuất huyết não
Thuốc chống tiêu sợi tơ huyết
Mục đích: ngăn chặn việc tiếp tục chảy máu và chảy máu tái phát.
Thuốc: transamin 0,25g, X 2 – 4 ống/ngày, tiêm bắp hoặc truyền tĩnh mạch.
Chỉ dùng trong 3 – 4 ngày đầu của bệnh.
Thuốc chống co thắt mạch thứ phát
Chỉ định tuyệt đối: cho xuất huyết dưới nhện, có thể dùng cho chảy máu lớn.
Thuốc: nimotop 50ml/10mg (1 lọ), truyền tĩnh mạch bằng bơm tiệm điện. Giờ đầu 5ml (1mg), giờ thứ 2 dùng 1ml (2mg), trong khi truyền theo dõi huyết áp, nếu không có hạ huyết áp thì duy trì tốc độ truyền cho đến hết. Dùng càng sớm càng tốt, kéo dài trong 7-10 ngày đầu, sau đó duy trì bằng thuốc viên cho đến hết ngày thứ 21 của bệnh. Nimotop viên 30mg X 6 – 8 viên/ngày, cứ 4 giờ uống 2 viên.
Chống chỉ định:
+ Chống chỉ định tuyệt đối: hen, suy tim, block nhĩ – thất độ 2 – 3 (mạch chậm dưới 50 lần/phút), giảm huyết áp, nhược cơ, u tuỷ thượng thận, rối loạn tuần hoàn ngoại vi.
+ Lưu ý: ngừng thuốc đột ngột đưa đến rối loạn nhịp tim nặng, nhồi máu cơ tim, tăng hoạt động giao cảm, tăng huyết áp đột ngột. Với người cao tuổi, nên dùng liều thấp tăng dần, theo dõi tim; thận trọng với BN đái tháo đường, huyết áp thấp.
Tương tác thuốc: thận trọng khi dùng kết hợp với Cimetidin,
Flunarizin (sibelium, sobelin).
Trình bày: viên nang 5mg và 10mg.
Cơ chế tác dụng: tác dụng chống chóng mặt do ngăn cản hiện tượng tăng ion calci ở những tế bào bộ phận tai trong, nhưng không ảnh hưởng đến huyết áp.
Chỉ định: phòng bệnh đau nửa đầu, chóng mặt do tổn thương ở tai trong, chóng mặt do nguyên nhân ở trung ương thần kinh.
Liều dựng: người lớn uống 1 viên 10mg/1 lần, trên 65 tuổi uống 1 viên 5mg.
Chống chỉ định: trầm cảm, tiền sử có triệu chứng ngoại tháp,
Lưu ý: dựng trong thời gian dài (3 tuần trở lên) hoặc với liều cao 20 – 40mg/ngày, thuốc cú thể gây ra một số rối loạn thần kinh tương tự như các thuốc an thần như triệu chứng Parkinson, đứng ngồi không yên, trầm cảm. cần nhắc lợi hại khi dùng cho phụ nữ có thai. Không chỉ định cho người dùng thuốc chẹn beta; tăng tác dụng khi dùng với thuốc an thần, rượu, thuốc ngủ.
Liều bình thường: thuốc đôi khi gây ngủ, mệt mỏi, thờ ơ, chậm chạp, run, co cứng cơ, rối loạn hoạt động mặt miệng.
Dihydroergotamin
Biệt dược: ergotamin, seglor, tamlk.
Trình bày: viên nang 5mg, viên nén 3mg, thuốc uống giọt 50ml chứa 0,1g (1ml tương ứng với 50 giọt).
Tác dụng: dẫn chất alcaloid nấm cựa gà, cú tác dụng duy trì thế cân bằng vận mạch ở não và không serotonin do kích thích chủ vận một phần các thụ thể alpha – adrenecgic, đặc biệt là hệ thống tĩnh mạch, ổn định tính tăng phản ứng ở các mạch máu, nhất là hệ thống động mạch cảnh ngoài sọ.
Chỉ định: điều trị đau nửa đầu, đau đầu vận mạch và sau chấn thương, suy tĩnh mạch mạn; rối loạn thần kinh thực vật như giảm tiết nước bọt, rối loạn điều tiết trong thời gian điều trị thuốc an thần hoặc chống trầm cảm; to và dài đại tràng, táo bón do mất trương lực.
Liều dụng: người lớn uống 3 lần, mỗi lần 3 giọt hoà tan vào nước sôi để nguội, trước bữa ăn. Thuốc viên: uống mỗi viên vào bữa ăn, tránh uống lúc đói.
Chống chỉ định: phụ nữ có thai, suy mạch vành.
Lưu ý: không nên dùng cho người cho con bú, thận trọng nếu suy gan thận nặng, tai biến thiếu máu cục bộ khi sử dụng đồng thời với erythromycin.
Đông y chữa Đái ra dưỡng chấp
Đái ra dưỡng chấp là một chứng bệnh được miêu tả trong chứng ngũ lâm, cao lâm của đông y do giun chỉ Filaricabancrofti trưởng thành, khu trú trong bạch mạnh của bể thận gây viêm tắc, phồng bạch mạnh sinh ra lỗ rò, bạch huyết vào trong bê thận và đái ra dưỡng chấp.
-
ĐIỀU TRỊ THEO Y HỌC CỔ TRUYỀN
Trên lâm sàng được chia làm hai loại: đái ra dưỡng chấp đơn thuần gọi là bạch trọc, đái ra dưởng chấp lẫn máu đỏ gọi là xích trọc.
Xích trọc (đái đỏ)
Triệu chứng: tiểu tiện đái ra chất đục màu đỏ, tiểu tiện bình thường hoặc hơi rát, đau lưng, ù tai, rêu lưỡi vàng, mạch trầm sác.
Phương pháp chữa: ích khí thanh tâm, lợi tiểu là chính.
Bài thuốc
Bài 1
| Ý dĩ | 12 gam | Củ mài | 12 gam |
| Tỳ giải | 12 gam | Rễ cỏ tranh | 12 gam |
| Bổ chính sâm | 12 gam | Mã đề | 12 gam |
| Huyền sâm | 12 gam | Cam thảo nam | 12 gam |
| Trắc diệp | 12 gam | Hoạt thạch | 6 gam |
| Liên nhục | 12 gam | ||
| Bài 2. Thanh tâm liên tử âm | |||
| Đảng sâm | 12 gam | Sa tiền tử | 12 gam |
| Hoàng kỳ | 12 gam | Viễn chí | 12 gam |
Cam thảo 6 gam Đan bì 6 gam
Mạch môn 12 gam Sài hồ 12 gam
Hoàng cầm 12 gam Xích linh 12 gam
Xương bồ 8 gam Liên nhục 12 gam
Châm cứu: châm bình bổ, bình tả các huyệt Hợp cốc, Thận du, Thái khê, Âm lăng tuyền, Thiếu hải.

Bạch trọc (đái trắng)
Triệu chứng: nước tiểu trắng như hồ gạo, rêu lưỡi trắng dày, mạch hoạt.
Phương pháp chữa: thanh nhiệt lợi thấp là chính.
Bài thuốc
Bài 1
| Kim tiền thảo | 20 gam | Lá tre | 20 gam |
| Giá đỗ xanh | 16 gam | Tỳ giải | 16 gam |
| Ý dĩ | 12 gam | Hoạt thạch | 10 gam |
| Mía đỏ | 20 gam | ||
| Bài 2. Tỳ giải phân | thanh ẩm. | ||
| Tỳ giải | 20 gam | Cam thảo | 6 gam |
| Thạch xương bồ | 8 gam | Phục linh | 12 gam |
| Ô dược | 8 gam | Muối ăn | 4 gam |
| ích trí nhân | 16 gam |
Châm cứu: châm các huyệt Tam âm giao, Túc tam lý, Giải khê, Âm lăng tuyền, Khí hải.
Nếu bệnh lâu ngày không khỏi, người sinh mệt mỏi, vô lực, sắc mặt trắng, miệng nhạt, mạch hư tế hoãn là do khí hư do hàn dùng bài Bổ trung ích khí thang, thêm các vị tỳ giải, xương bồ, ích trí nhân, ô dược.
Nếu kèm phiền nhiệt, miệng khát lưỡi đỏ, mạch tế sác là do âm hư thấp nhiệt, dùng phương pháp tư âm thanh thấp nhiệt để chữa. Bài thuốc: Bát vị tri bá phối hợp với Tỳ giải phân thanh ẩm.
Nếu sắc mặt xanh trắng, chân tay lạnh, tinh thần mệt mỏi, mạch trầm do thận dương hư. Phương pháp chữa phải ôn thận cố sáp. Dùng các thuốc trị dương phổi hợp với các thuốc ôn thận cố sáp để chữa (sừng hươu nai 20 gam, nhục quế 4 gam, phụ tế chế 8 gam, phá cổ chỉ 12 gam, thỏ ty tử 12 gam, tang phiêu tiêu 12 gam, đảng sâm 16 gam, hoàng kỳ 12 gam, liên nhục 12 gam, phục linh 12 gam.

Theo kết quả nghiên cứu của Viện Y học cổ truyền Việt Nam, điều trị 37 bệnh nhân, kết quả:
Loại tốt 7 bệnh nhân
Khá 25 bệnh nhân
Trung bình 1 bệnh nhân
Loại kém 3 bệnh nhân
Các tác giả chủ yếu là dùng rau Dừa nước kết hợp với biện chứng luận trị.
-
ĐIỀU TRỊ THEO Y HỌC HIỆN ĐẠI
Chủ yếu là ngăn ngừa dưỡng chấp niệu ngay khi mới thấy ấu trùng trong máu nhân dịp thử máu. Phải dùng ngay những thuốc diệt giun chỉ để tránh tình trạng gây biến chứng dưỡng chấp niệu.
Hydraan, notizín, khi đã có những dưỡng chấp niệu thì những thuốc diệt giun chỉ nói trên không thấy độ rõ rệt biến chuyển của bệnh.
Hiện nay quang tuyến liệu pháp ở thận đã đưa lại hiệu quả đáng kể.
Có khi phải cắt thận trong trường hợp tổn thương một bên và thận đó không còn khả năng nữa đồng thời thận còn lại phải hoạt động bình thường.
Có thể bơm Xanhmethylen vào bể thận để chất màu đó thấm vào các mạch máu bị dò và người ta có thể cắt các mạch bạch huyết đó.
Thòng bong

BÒNG BONG
Tên khác: Thòng bong
Tên khoa học: Lygodium sp., họ Bòng bong (Schizaeaceae). Cây mọc hoang leo
trên các cây khác ở bờ bụi.
Mô tả:
Thòng bong là một loại quyết có hiệp rất dài, mọc leo. Thân rễ bò, lá dài, có nhiều cặp lá chét, mỗi lá chét có nhiều lá chét con mang ổ tử nang ở mép. Bao tử hình 4 mặt trắng xám hơi vàng. Vòng đầy đủ nằm ngang gần đỉnh bảo tử nang.
Bộ phận dùng: Cả dây mang lá (Herba Lygodii.)
Phân bố: Mọc phổ biến ở các bụi rậm, bờ rào.
Thu hái: Gần như quanh năm, phơi khô mà dùng, không phải chế biến khác.
Thành phần hoá học: Flavonoid, acid hữu cơ.
Công dụng: Chữa đái rắt, đái buốt, đái ra máu, đái ra sỏi. Trị chấn thương, ứ huyết, sưng đau.
Cách dùng, liều lượng: Ngày dùng 6-12g dạng nước sắc (thường kết hợp với Thổ phục linh)
Bài thuốc:
Bài thuốc chữa vết thương phần mềm: Kinh nghiệm của cụ lang Long Hải Dương (Hải Dương). Rửa vết thương bằng nước sau đây: Lá trầu không tươi 40g, Phèn phi 20g. Dùng 2 lít nước nấu lá Trầu không xong để nguội, gạn lấy nước trong cho Phèn phi vào, đánh cho tan, đem lọc để rửa vết thương.
Sau khi rửa vết thương, băng bằng thuốc sau đây: Lá mỏ quạ tươi (Cudrania cochinchinensis) rửa sạch bỏ cọng, giã nhỏ đắp lên vết thương. Nếu vết thương xuyên thủng thì đắp cả 2 bên: ngày rửa và thay băng 1 lần, sau 3-5 ngày thấy đỡ thì 2 ngày thay băng một lần. Nếu vết thương tiến triển tốt nhưng lâu đầy thịt thay thuốc gồm lá Mỏ quạ tươi và lá Thòng bong hai thứ bằng nhau: Giã nát đắp vào vết thương, ngày rửa thay băng một lần, 3-4 ngày sau lại thay bằng thuốc: Lá Mỏ quạ tươi, lá Thòng bong, lá Hàn the 3 vị bằng nhau giã nát, đắp lên vết thương nhưng chỉ 2-3 ngày mới thay băng một lần (Tạp chí Đông y 4/1966)
Chú ý: Người ta dùng bào tử ở phía sau lá của loài Lygodium japonicum (Thunb.) Sw. gọi là Hải kim sa (Spora Lygodii) trị đái buốt, đái rắt.
Cồn cào vùng dạ dày (tào tạp) – Chẩn đoán bệnh Đông y
Khái niệm
Tào Tạp còn gọi là Tâm tào (hoặc Tào tâm) là một chứng trạng thường gặp ở vùng Vị quản có cảm giác khó chịu. Sách Loại chứng trị tài nói: “Chứng tào thuộc Vị, tục có sáu loại Tâm tào, không đúng. Chứng trạng giống như đói mà không phải đói, giống như đau mà không ra đau trong bụng cồn cào không yên, hoặc kiêm chứng ợ hơi bĩ đầy, dần dà đến nuốt nước chua, ẩm ứ đọng, phía trước ngực đau âm ỉ”. Chứng Tào tạp trên lâm sàng thường đồng thời xuất hiện với các chứng ợ hơi, nuốt nước chua,buồn nôn, nôn khan, dưới Tâm bĩ, VỊ quản đau .v.v…
Phân biệt
Chứng hậu thường gặp
Tào tạp do thương thực: Có chứng trạng cồn cào nuốt nước chua, ợ hơi buồn nôn, trong Vị cuồn cuộn muốn mửa, sợ ngửi mùi đồ ăn, bụng trướng đầy, nếu mửa được thì các chứng giảm ngay, hoặc hôi niệng, rêu lưởi nhớt hoặc đại tiện mùi hôi chua; rêu lưỡi và mạch có thể bình thường.
Tào tạp do Vị nhiệt: Có chứng cồn cào mà trong Vị có cảm giác cay xót rõ rệt, hoặc thường có cảm giác chua nóng, hôi miệng nuốt nước chua, hoặc mỗi sáng dậy thường mửa ra nước chua vài ngụm, ban ngày thì bình thường, hoặc táo bón rêu lưỡi vàng, mạch Hồng hoặc Hoạt.
Tào vị do Vị hàn: Có chứng cồn cào miệng ứa ra nước trong mà chua, hoặc kiêm chứng đau, Vị quản, gặp hàn lạnh hoặc ăn các thức lạnh thì bệnh tăng, nếu được ăn uống đồ nóng thì giảm nhẹ hoặc khỏi dần, bụng bĩ đầy hoặc kém ăn, chân tay mình mẩy đau mỏi, hụt hơi, mặt nhợt lưỡi nhạt, mạch Tế.
Tào tạp do Can Vị bất hoà: Có chứng cồn cào nuốt nước chua, ngực bụng trướng đầy, đau sườn, đắng miệng, buồn bôn, rêu lưỡi vàng mỏng, mạch Huyền Tế.
Phân tích
- Chứng Tào tạp là biểu hiện lâm sàng của bệnh chứng Trung tiêu Tỳ Vị: Nếu do thương thực gây nên, tất có bệnh sử về ăn uống tổn thương đến Vị phủ, cho nên biểu hiện chứng trạng thương thực như bụng trướng muốn mửa, sợ ngửi mùi thức ăn, nếu mửa được ra thì mọi chứng giảm hết; có thể dùng thuốc tiêu đạo thông trệ, cho uống Bảo hoà hoàn gia giảm.
- Tào tạp do VỊ nhiệt với Vị hàn, một thuộc Nhiệt chứng, một thuộc Hàn chứng: Vị nhiệt thì cồn cào nuốt nước chua mà có cảm giác cay xót, Vị hàn thì cồn cào miệng trào nước trong vị chua, được ấm thì giảm.VỊ nhiệt nên theo phép thanh Vị hoả ở trung cung. Vị hàn nên theo phép ấm Tỳ Vị trung thổ. Loại trên, dùng Việt cúc hoàn hợp Tả kim hoàn gia giảm. Loại sau thì dùng Hương sa Lục quân tử thang gia giảm.
Nếu Can uất không thư thái, hoành nghịch phạm VỊ đên nỗi Can Vị bất hoà mà cồn cào thì là do “Can mộc lay động trung thổ, cho nên trung thổ bị quấy rối không yên mà cồn cào vẻ như đói, thường tìm ăn để tự cứu, nếu được ăn chút ít thì giảm cồn cào ngay, nhưng giảm rồi lại phát “ (Trương thị y thông), tất kiêm phải chứng Can khí uất trệ như có các chứng trạng ngực khó chịu, đau sườn, đắng miệng, buồn nôn, mạch Huyền, Điều trị theo phép sơ Can hoà Vị, dùng, phương Tiêu giao tán hợp Tả Kim hoàn gia giảm hoặc dùng Sài bình thang gia giảm.
Trích dẫn y văn
- Tào tạp là đờm nhân hoả động, trước tiên phải trị đờm, dùng Hoàng liên sao gừng cho vào thuốc chữa đờm. Dùng sao Sơn chi tử, Hoàng cầm làm quân, Nam tinh, Bán hạ, Trần bì làm tá: nhiệt nhiều thì gia Thanh đại… Người béo bị Tào tạo, dùng Nhị trần thang thêm chút ít xuyên khung, Xương truật, sao Sơn chi tử (Đan khê Tâm pháp – Tào Tạp).
- Chứng Tâm tào giống như đói lại phiền bực (Tào tạp – Y học nhập môn).
Tóm lại, chứng Tào tạp phần nhiều do Tỳ Vị bất hoà hoặc tổn thương Tỳ hư gây nên, cho nên điều trị trường hỢp này không thể không chiếu cố Tỳ khí trước tiên.Nhưng cổ nhân gặp trường hợp này, tất cả luận trị về đờm hoả, tôi sợ chuyên dùng thuốc hàn lương thì Vị khí hư hàn không mạnh được, trái lại ngày càng tăng, dần dà dẫn đến loại Phiên Vị ế cách ợ hơi buồn nôn, từ đấy mà bệnh phát triển thêm (Tạp chứng mô – Cảnh nhạc toàn thư).
Những hội chứng sau cắt bỏ dạ dày
HỘI CHỨNG DUMPING
Hội chứng dumping có thể là biến chứng của những can thiệp ngoại khoa loại bỏ chức năng của môn vị, nói riêng là phẫu thuật cắt bỏ dạ dày. Hội chứng xảy ra là do thức ăn từ dạ dày đi xuông hỗng tràng quá nhanh.
HỘI CHỨNG DUMPING SỚM: xảy ra vào cuối bữa ăn, bệnh nhân cảm thấy bị yếu đi (hạ huyết áp và thỉu), kem theo là toát mồ hôi, ù tai, tim đập nhanh, thở nhanh sâu, đau bụng và tiếp sau là ỉa chảy typ nhu động, đôi khi buồn nôn và nôn.
Hội chứng dumping sớm gây ra do các thức ăn ưu trương (các món ăn và đồ uống quá mặn và quá ngọt) chúng kéo nước (do áp lực thẩm thấu) vào trong hỗng tràng một cách đột ngột, từ đó gây ra giảm thể tích máu và là nguyên nhân của những triệu chứng kể trên. Ngoài ra, còn xảy ra tăng đường huyết và giảm kali huyết. Nếu những biện pháp về chế độ ăn không giải quyết được vấn đề thì có thể dùng somatostatin.
Điều trị: ăn thành nhiều bữa ăn nhỏ (ăn ít) và tránh những món ăn quá ngọt hoặc quá mặn.
HỘI CHỨNG DUMPING MUỘN: giảm đường huyết có thể dẫn tới mất tri giác (bất tỉnh) xảy ra 1-3 giờ sau khi ăn, bệnh nhân không đau bụng và không ỉa chảy.
Điều trị: ăn thành nhiều bữa nhỏ, ít glucid, giàu protein và sợi thực vật. Muốn phòng ngừa giảm đường huyết thì có thể ăn trước một chút đường.
KÉM HẤP THU
- Tăng chuyển vận chất từ dạ dày xuống hỗng tràng:những enzym (men) của tuy tạng và muối mật không có đủ thời gian để tác động, do đó bệnh nhân đại tiện phân có mỡ và mất protein vừa phải, nói chung vì được bù nhờ thức ăn mang lại. Giảm hấp thu chất sắt, calci, và vitamin D ở tá-hỗng tràng có thể gây ra hội chứng thiếu máu thiếu sắt hoặc nhuyễn xương.
- Hội chứng quai ruột tịt:giảm acid chlorhydric của dạ dày và đôi khi có một quai ruột bị ứ đọng sau khi nối vị-tràng có thể tạo thuận lợi cho vi khuẩn sinh sản rất mạnh trong tá-hỗng tràng. Từ đó xảy ra phân có mỡ, nói chung ở mức độ nhẹ, và đôi khi thiếu vitamin B12, nhưng thiếu vitamin B12 thì hay xảy ra trong phẫu thuật cắt dạ dày toàn bộ.
LOÉT MIỆNG NỐI
Sau phẫu thuật nối vị-tràng, loét miệng nối có thể xuất hiện ở phía
tiểu tràng, hơi ở phía dưới miệng nối một chút. Loét miệng nối biểu hiện bởi đau bụng mang tính chất loét tái phát trở lại, giảm cân nặng cơ thể, tình trạng toàn thân suy sụp, thiếu máu thiếu sắt. Loét miệng nối hay có biến chứng: chảy máu tiêu hoá, thủng, đôi khi hẹp miệng nối, hoặc rò dạ dày-hỗng-đại tràng. Kỹ thuật nghiên cứu chuyển vận baryt khó phát hiện thấy loét miệng nối. Nội soi là phương pháp hàng đầu để chẩn đoán loại ổ loét này.
Điều trị: ranitidin (300 mg uống buổi tối trước khi đi ngủ) hoặc một thuốc ức chế bơm proton. Trong trường hợp không thành công thì phải phẫu thuật lại (cắt dạ dày rộng hơn, cắt dây thần kinh phế vị).
NHỮNG HỘI CHỨNG KHÁC
- Rối loạn tống đẩy thức ăn ra khỏi dạ dày:hiếm xảy ra sau khi cắt dây thần kinh phế vị, tạo hình môn vị, và nối vị-tràng.
- Viêm dạ dày teo đét mạn tính:do trào ngược (hồi lưu) mật.
- Tắc quai ruột đến: có thể xảy ra sau nối vị-tràng ở bờ cong lớn. Biểu hiện vào 20-60 phút sau bữa ăn bằng cảm giác giãn cấp tính, tiếp ngay sau đó là nôn ra mật và thức ăn. Điều trị:kiểm tra lại phẫu thuật nối.
- Thiếu acid folic:rất hiếm xảy ra nếu đảm bảo chế độ ăn cân đối.
- Sỏi mật:hình như hay hình thành hơn sau phẫu thuật cắt dây thần kinh phế vị.
Bệnh ghẻ (Scabies) và Điều trị
Là một bệnh da khá phổ biến, thường xuất hiện ở những vùng dân cư đông đúc, nhà ở chật hẹp, thiếu vệ sinh, thiếu nước sinh hoạt. Bệnh lây qua tiếp xúc trực tiếp hoặc qua quần áo, chăn màn. Bệnh có thể gây ra các biến chứng nhiễm trùng, chàm hoá, viêm cầu thận cấp…
NGUYÊN NHÂN
Ký sinh trùng ghẻ có tên khoa học là Sarcoptes scabiei hominis, hình bầu dục, có 08 chân, lưng có gai xiên về phía sau, đầu có vòi hút thức ăn đồng thời để đào hầm ở. Mỗi ngày ghẻ cái đẻ 1-5 trứng, sau 3-7 ngày trứng nở thành ấu trùng, ấu trùng lột xác nhiều lần thành ghẻ trưởng thành.
CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Thời gian ủ bệnh trung bình từ 2-3 ngày đến 2-6 tuần.
+ Thương tổn cơ bản
. Mụn nước trên nền da lành, rải rác, riêng rẽ, thường ở vùng da mỏng như ở kẽ ngón tay, mặt trước cổ tay, cẳng tay, vú, quanh thắt lưng, rốn, kẽ mông, mặt trong đùi và bộ phận sinh dục. Ở trẻ sơ sinh mụn nước hay gặp ở lòng bàn tay, chân.
. Đường hầm ghẻ còn gọi là “luống ghẻ” dài 3-5mm.
. Săng ghẻ thường xuất hiện ở vùng sinh dục, dễ nhầm với săng giang mai.
. Sẩn cục hay sẩn huyết thanh: hay gặp ở nách, bẹn, bìu.
. Vết xước, vảy da, đỏ da, dát thâm. Có thể có bội nhiễm, chàm hoá, mụn mủ.
. Ghẻ Na Uy là một thể đặc biệt, gặp ở người bị suy giảm miễn dịch. Thương tổn là các lớp vảy chồng lên nhau và lan toả toàn thân, có thể tìm thấy hàng nghìn cái ghẻ trong các lớp vảy.
– Triệu chứng cơ năng
Ngứa nhiều, nhất là về đêm.
– Cận lâm sàng: soi tìm ký sinh trùng tại tổn thương.
b) Chẩn đoán phân biệt
– Tổ đỉa: thương tổn là các mụn nước nhỏ ở vùng rìa các ngón tay hay bàn
tay, bàn chân, ngứa, tiến triển dai dẳng.
– Sẩn ngứa: thương tổn là sẩn huyết thanh rải rác khắp cơ thể, rất ngứa.
– Viêm da cơ địa: thương tổn dạng sẩn mụn nước tập trung thành từng đám, chủ yếu ở các chi dưới, rất ngứa, tiến triển dai dẳng.
– Nấm da: thương tổn là mảng da đỏ, các mụn nước và vảy da ở rìa thương tổn, bờ hình vòng cung, có xu hướng lành ở giữa. Ngứa nhiều, xét nghiệm tìm thấy sợi nấm.
– Săng giang mai: thương tổn là một vết trợt nông, nền cứng, không ngứa, không đau, hay gặp ở vùng hậu môn sinh dục. Kèm hạch bẹn to, thường có hạch chúa. Xét nghiệm trực tiếp soi tươi tìm thấy xoắn khuẩn giang mai tại thương tổn và hạch vùng, xét nghiệm huyết thanh giang mai dương tính.
ĐIỀU TRỊ
a) Nguyên tắc chung
– Điều trị cho tất cả những người trong gia đình, tập thể, nhà trẻ…nếu phát hiện bị ghẻ.
– Nên tầm soát các bệnh lây qua đường tình dục với các người bệnh trên 18 tuổi.
– Quần áo, chăn màn đệm, vỏ gối, đồ dùng… giặt sạch phơi khô, là kĩ.
b) Điều trị cụ thể
– Bôi tại chỗ
+ Gamma benzen 1%
+ Permethrin 5%
+ Benzoat benzyl 25%
+ Diethylphtalat (DEP)
Có thể dùng các thuốc khác như:
+ Mỡ lưu huỳnh 5-10% cho trẻ em và cho người lớn, đặc biệt là người bệnh
dưới 2 tháng tuổi, phụ nữ có thai và cho con bú (rất an toàn, nhược điểm có mùi hôi).
+ Crotaminton 10%
+ Có thể dùng vỏ cây ba chạc đen tắm hoặc dầu hạt máu chó.
Cách bôi: tắm sạch bằng xà phòng, sau đó bôi thuốc vào thương tổn ngày một lần vào buổi tối. Giặt sạch phơi khô quần áo, chăn màn.
Ghẻ bội nhiễm dùng milian hoặc castellani.
Nếu có chàm hóa, dùng hồ nước hoặc kem chứa corticoid bôi trong 1-2 tuần.
Ghẻ Na Uy: ngâm, tắm sau đó bôi mỡ salicylé để bong sừng rồi bôi thuốc diệt ghẻ.
– Toàn thân
+ Uống kháng histamin tổng hợp.
+ Ivermectin liều 200µg/kg cân nặng, liều duy nhất. Chỉ định trong những trường hợp ghẻ kháng trị với các thuốc điều trị cổ điển, ghẻ Na Uy, ghẻ ở người nhiễm HIV. Chống chỉ định cho trẻ dưới 5 tuổi, phụ nữ có thai.
TIÊN LƯỢNG VÀ BIẾN CHỨNG
a) Chàm hoá: người bệnh ngứa, gãi, chàm hoá xuất hiện các mụn nước tập trung thành đám.
b) Bội nhiễm: các mụn nước xen kẽ các mụn mủ, có thể phù nề, loét.
c) Lichen hoá: ngứa nên người bệnh gãi nhiều gây dầy da, thâm
d) Viêm cầu thận cấp: ở trẻ bị ghẻ bội nhiễm, không được điều trị hoặc điều trị không khỏi gây bệnh tái phát nhiều lần.
PHÒNG BỆNH
– Vệ sinh cá nhân hàng ngày sạch sẽ.
– Điều trị bệnh sớm, tránh tiếp xúc và dùng chung các đồ dùng của người bị bệnh.
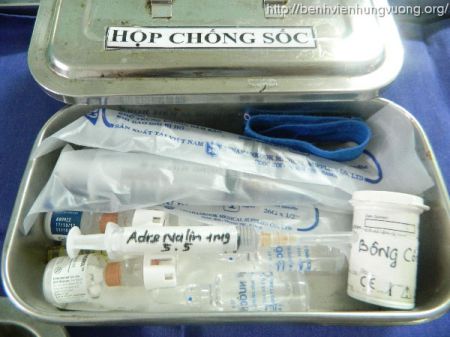
Hộp thuốc chống sốc có những gì ?
Các khoản cần thiết trong hộp thuốc chống sốc (tổng cộng : 07 khoản)
1. Adrenaline 1mg – 1mL 2 ống
2. Nước cất 10 mL 2 ống
3. Bơm tiêm vô khuẩn (dùng một lần):
10mL 2 cái
1mL 2 cái
4. Hydrocortisone hemusuccinate 100mg hoặc Methyprednisolon
(Solumedrol 40mg hoặc Depersolon 30mg 02 ống).
5. Phương tiện khử trùng(bông, băng, gạc, cồn)
6. Dây garo.
7. Phác đồ cấp cứu sốc phản vệ.
Bản chất Sốc phản vệ là hiện tượng dị ứng rất nặng, là xung đột giữa kháng nguyên và kháng thể với sự giải phóng histamin từ dưỡng bào và bạch cầu ưa base, được chia thành 4 giai đoạn: dấu hiệu da niêm mạc, dấu hiệu tim mạch vừa phải, sốc co thắt phế quản, ngưng tim ngưng thở. Trong truyền dịch hay tiêm thuốc, Sốc phản vệ thường chuyển rất nhanh vào giai đoạn 3 nếu không cấp cứu kịp thời, sẽ chuyển ngay sang giai đoạn 4, chuyển sang Sốc phản vệ thì hai (SPV chậm ở thì 2) gây tử vong. Yêu cầu cấp cứu Sốc phản vệ là phải đối kháng chống lại hiệu quả và kịp thời các triệu chứng có hại do histamin gây ra.
Về cách tiếp cận, các nước đều thống nhất có 5 vấn đề: đường thông khí A (A = airway), sự hô hấp (B = breathing), lưu thông máu (C = circulation), tình trạng mất ý thức (D = disability level of consciousness), biểu hiện ngoài da (E = exposure of skin).
Về danh mục thuốc: các nước đều thống nhất dùng epinephrin như mộtchỉ định bắt buộc đầu tiên, còn các thuốc khác như: kháng histamin, corticoid (prednisolon, methylprednisolon) thì có nước không đưa, có nước đưa vào dạnh mục nhưng không coi là chỉ định bắt buộc.
Một số loại thuốc thường dùng trong sốc phản vệ
Epinephrin
Các nước, cũng như mới đây, Hội đồng hồi sức Vương quốc Anh (HĐHSVQA) (2008), coi epinephrin là một chỉ định bắt buộc, đầu tiên vì epinephrin có hiệu năng giao cảm đối kháng với từng triệu chứng do histamin gây ra: tác dụng lên alpha-1 làm giảm phù thanh quản, co mạch (làm tăng huyết áp, chống trụy mạch); tác dụng lên beta-1 làm co sợi cơ dương, tác dụng lên beta-2 làm giãn phế quản (chống lại sự co thắt phế quản), giảm phóng thích histamin và các hóa chất trung gian khác; ức chế dưỡng bào và tế bào ưa base (chống lại sự sinh bạch cầu ưa base).
Trong việc dùng epinephrin cần có một số lưu ý sau:
– Tiêm bắp ngay lập tức ephinephrin làm tăng cơ hội sống cho người bệnh dù chỉ một liều nhỏ (0,3mg). Việc không tiêm bắp ngay lập tức epinephrin làm tăng nguy cơ Sốc phản vệ hai thì (tức là sẽ xảy ra Sốc phản vệ chậm, ở thì 2), dẫn tới tử vong. Có thể dùng tiêm bắp ephinephrin ở đùi hay tiêm mạch, theo cách chuẩn độ từng mỗi 0,1mg cho đến khi mất hết các triệu chứng lâm sàng do histamin gây ra. Tiêm bắp ít có nguy cơ nguy hiểm như tiêm tĩnh mạch. Chỉ tiêm tĩnh mạch khi thật cần thiết bởi các kỹ thuật viên thành thạo.
– Các nước hướng dẫn liều tiêm bắp chưa thống nhất. Với người trên 12 tuổi: liều của một số nước hướng dẫn là 0,3 – 0,5mg, liều theo HĐHSVQA là 0,5mg.
– Một số người cho là epinephrin có lúc gây ra rối loạn nhịp tim, thiếu máu cơ tim. Tuy nhiên, cần biết bản thân Sốc phản vệ đã có hiện tượng này trước khi tiêm epinephrin. Run, hồi hộp hay tái xanh là biểu hiện hiệu quả dược lý của epinephrin (chứ không phải là biểu hiện độc).
– Nhằm giúp cho việc tính toán dễ dàng, nên biểu thị nồng độ epinephrin là 1mg/ml (hơn là cách tính phần trăm, phần ngàn).
– Bơm tiêm epinephrin tự động được bán rộng rãi nhằm giúp người bệnh trong cộng đồng dùng sớm, an toàn epinephrin nhưng hầu như chưa được dùng nhiều. Hạn chế của loại này là chỉ có một liều nạp sẵn.
Các corticoid
Glucocorticoid hay các corticoid tổng hợp predisolon, methylpredniosolon có nước không đưa vào, có nước đưa vào danh mục nhưng không coi là chỉ định bắt buộc.
Bình thường, bản thân con người vốn có hormone nội sinh glucocorticoid (cortisol) có tính miễn dịch, giúp cơ thể thích ứng khi gặp sự thay đổi môi trường, dị nguyên (kể cả dịch truyền, thuốc tiêm). Nếu cơ thể đủ hormone glucocorticoid để tạo ra sự thích ứng ấy (nghĩa là không xảy ra hiện tượng dị ứng) thì việc dùng trước corticoid nhằm dự phòng Sốc phản vệ là không cần thiết.
Truyền dịch cho trẻ bị sốc phản vệ do thức ăn.
Các corticoid có thời gian tác dụng chậm, từ 2 – 4 giờ, với cơ chế điều biến các phản ứng đến chậm và tránh hiện tượng bật trở lại nên không thể dùng chúng để cấp cứu kịp thời do Sốc phản vệ. Chẳng hạn, Sốc phản vệ gây tụt huyết áp, trụy tim mạch, các corticoid tuy có tính năng chuyển hóa glucid, làm tăng đường huyết, tăng huyết áp nhưng diễn ra chậm, không thể chống lại ngay được sự tụt huyết áp, trụy mạch; Sốc phản vệ dễ chuyển sang giai đoạn nặng, tăng nguy cơ chuyển sang Sốc phản vệ hai thì (Sốc phản vệ xảy ra chậm ở thì 2), gây tử vong.
Như vậy, corticoid không thể dùng dự phòng, và khi Sốc phản vệ xảy ra, corticoid không phải là lựa chọn đầu tiên. Một số nước đưa corticoid vào danh mục thuốc cấp cứu Sốc phản vệ là để chống lại các phản ứng dị ứng đến muộn.
Kháng histamin
Kháng histamin không ngăn cản sự tạo thành histamin từ nguồn, nên không phải thuốc dự phòng mà chỉ chống lại, hủy bỏ các triệu chứng bất lợi do histamin gây ra (tức là thuốc giải quyết hậu quả). Một số nước (như Hướng dẫn của HĐHSVQA-2008) dùng epinephrin giải quyết các vấn đề do histaimin gây ra ngay ở giai đoạn 2, mà không dùng kháng histamin. Một số nước đưa vào danh mục thuốc dùng trong Sốc phản vệ nhưng không phải là thuốc cấp cứu Sốc phản vệ, không phải là thuốc chọn lựa đầu tiên mà chỉ coi là một thuốc chống các biểu hiện dị ứng nhẹ, thuốc thường được đưa vào danh mục là diphenhydramin (tiêm bắp hay tĩnh mạch).
Dịch truyền
Khi có trụy mạch, dùng dung dịch natrichlorua 0,9%. Nếu sau dùng epinephrin và truyền dịch đủ liều mà vẫn không nâng được huyết áp thì dùng huyết tương, albumin hay truyền máu (nếu mất máu), chọn lựa tùy theo trường hợp cụ thể.
Sốc phản vệ xảy ra rất nhanh, tính bằng phút bằng giây. Phải có sẵn hộp chống Sốc phản vệ, kiểm tra thường xuyên, không để thuốc hư hỏng, đặc biệt là loại có chỉ định bắt buộc, đầu tiên như epinephrin. Cần biết rõ triệu chứng Sốc phản vệ để phát hiện sớm, xử lý kịp thời. Riêng điều dưỡng viên, người trực tiếp xử lý thì phải thuần thục. Không chuẩn bị sẵn sàng, xử lý chậm trễ, thao tác lóng ngóng… sẽ dẫn đến tử vong. Để chủ động tránh Sốc phản vệ, phải khai thác tiền sử dị ứng, tránh dùng thuốc, ăn hay tiếp xúc với các loại dị nguyên từng gây dị ứng cho người bệnh, đặc biệt không tự ý dùng và dùng nhiều thuốc (gây dị ứng chéo), theo dõi chặt chẽ việc dùng thuốc.
Bạn hãy tìm hiểu thêm
Phác đồ cấp cứu sốc phản vệ của Bộ Y tế mới nhất
Sốc phản vệ là gì
Xử trí sốc phản vệ
Tang ký sinh
Tên khoa học:
Loranthus parasiticus (L.) Merr Họ Tầm Gửi (Loranthaceae)
Tên khác: Tầm gửi dâu
Tiếng Trung: 桑寄生
Tính vị – Quy kinh:
Vị đắng, tính bình, vào kinh can, thận
Tác dụng của Tang Ký Sinh:
Thông kinh hoạt lạc, bổ thận, an thai.
Chủ trị của Tang Ký Sinh:
Trừ phong thấp, mạnh gân cốt: dùng khi chức năng gan thận kém dẫn đến đau lưng mỏi gối ở người già, trẻ con chậm biết đi, chậm mọc răng, đau dây thần kinh.
Dưỡng huyết an thai, dùng khi huyết hư dẫn đến động thai, có thai ra máu. Dùng cho phụ nữ đẻ xong không có sữa, làm xuống sữa.
Hạ áp: dùng với bệnh nhân cao huyết áp.

Liều dùng:
10 – 20g/ngày
Những cấm kỵ khi dùng thuốc:
Những người rối loạn tiêu hoá, đầy bụng, đi lỏng, đều kiêng không dùng.
Kiêng kỵ: Khi mắt có màng mộng thì không dùng.
Bảo quản:
Để nơi khô ráo, phòng mọt.
Các bài thuốc bổ dưỡng thường dùng:
Tang ký sinh thuỷ tiễn tễ (Tầm gửi sắc)
Tầm gửi 60g.
Sắc uống
Dùng cho người bị cao huyết áp, nhức đầu, hoa mắt, ù tai, tim thảng thốt.
Tang ký sinh ôi kê đản (Tầm gửi ninh trứng gà)
Tầm gửi 25 – 50g – Trứng gà 2 quả
Sắc chung 2 vị, khi trứng chín bóc bỏ vỏ, đun sôi 1 lát, cho ít muối cho vừa. Ăn trứng uống thang, mỗi lần 1 thang uống hết, ngày 1 – 2 lần, uống liền trong 1 số ngày.
Dùng để chữa các chứng thận hư, lưng đau, đau lưng mỏi gối không có lực, huyết hư phong thấp, xương sống lưng đau mỏi, chân tay tê dại, xơ cứng động mạch, cao huyết áp nguyên phát v.v…
Tang ký sinh lư căn báo hoàng thiên (Tầm gửi lư căn hầm lươn)
Tầm gửi 60g – Lư căn 30g
Lươn vàng 2-3 con.
Lươn làm bỏ ruột, hầm chung với 2 vị thuốc trên, nước vừa phải, làm thang, cho mắm muối dầu mỡ cho vừa. Ăn lươn uống thang.
Dùng cho người viêm gan mạn tính.
Thọ thai hoàn (Viên dưỡng thai)
Tầm gửi 60g
Tục đoạn 60g
Keo da lừa (a giao) 60g
Thỏ ti tử 120g
Tầm gửi, tục đoạn, thỏ ti tử rửa sạch sấy khô, nghiền bột mịn, keo da lừa cho vào bát hấp cách thuỷ, khi nào tan hết thì cho bột thuốc vào trộn đều, viên làm hoàn mỗi lần 0,3g (chừng 20 viên), uống bằng nước sôi.
Dùng cho người can thận khuy hư, thai nguyên không ổn định sinh ra động thai, bụng đầu lưng truy, âm đạo ra máu v.v…
Ký sinh tán (Thuốc bột tầm gửi, nhung hươu)
Tầm gửi 75g – Đỗ trọng 75g
Nhung hươu 25g
Rửa sạch đỗ trọng, tầm gửi, phơi khô. Nhung hươu dùng cồn châm lửa đốt cháy hết lông, cạo sạch, lấy băng vải quấn chặt lại, dùng rượu nóng thấm dần từ gốc lên đến ngọn, cho rượu thấm đều vào trong, sau đó đem thái ra thành miếng, phơi khô. Nghiền riêng 3 loại thành bột, sau đó đem trộn đều. Uống ngày 2 lần, mỗi lần 3g
Chữa các bệnh thận dương hư suy, sinh ra lưng đau gối mỏi, liệt dương, hoạt tinh, tử cung hư lãnh, không có mang v.v…
Tang ký sinh tán (Thuốc bột tầm gửi)
Tầm gửi dâu 10g, nghiền thành bột mịn, pha vào rượu trắng uống.
Dùng cho người vì bị phong thấp ăn vào các dây thần kinh chi dưới mà sinh ra đau lưng đau đùi, chân không có lực.
Triệu Chứng HIV
Triệu Chứng HIV Là Gì?
Nhiễm HIV diễn ra qua ba giai đoạn. Nếu không được điều trị, tình trạng sẽ ngày càng xấu đi theo thời gian và cuối cùng sẽ vượt qua hệ miễn dịch của bạn. Các triệu chứng của bạn sẽ phụ thuộc vào giai đoạn nhiễm bệnh.
Triệu chứng của HIV có thể giống rất nhiều với triệu chứng của các bệnh virus khác. Nếu bạn bị HIV, triệu chứng của bạn có thể khác với triệu chứng của người khác. Triệu chứng của bạn sẽ phụ thuộc vào thời gian bạn đã bị HIV và các yếu tố khác.
Dấu hiệu đầu tiên của HIV thường là gì?
Cách duy nhất để bạn biết chắc chắn mình có HIV hay không là đi xét nghiệm. Mặc dù virus có thể gây ra triệu chứng, nhưng những triệu chứng này không phải là cách đáng tin cậy để xác định bạn có bị nhiễm bệnh hay không. Thực tế, một số người sẽ không có triệu chứng nào cả. Vì vậy, ngay cả khi bạn không có bất kỳ dấu hiệu nhiễm bệnh nào, bạn nên luôn đi xét nghiệm nếu bạn nghĩ rằng mình có nguy cơ.
Bạn không nên mong đợi biết mình có bị HIV hay không chỉ dựa vào triệu chứng. Ngay cả khi bạn có triệu chứng liên quan đến HIV, sẽ rất khó để nhận biết. Điều này là vì triệu chứng sớm của HIV giống như triệu chứng cúm hoặc nhiều bệnh nhiễm khác mà bạn có thể mắc phải.
Mất sức khỏe ở nam giới trưởng thành
Các triệu chứng sớm của HIV có thể giống như cúm hoặc nhiều bệnh khác. Bạn cũng có thể bị HIV mà không có triệu chứng. Cách duy nhất để biết chắc chắn là thực hiện xét nghiệm HIV.
Mất bao lâu để có triệu chứng HIV?
Một số người nhận thấy triệu chứng giống cúm trong vòng 1-4 tuần sau khi họ bị nhiễm lần đầu. Những triệu chứng này thường chỉ kéo dài một hoặc hai tuần. Giai đoạn đầu tiên này được gọi là nhiễm HIV cấp tính hoặc sơ cấp. Sau đó, bạn có thể không có thêm triệu chứng trong 10 năm hoặc lâu hơn. Giai đoạn này được gọi là nhiễm HIV không triệu chứng. Mặc dù bạn cảm thấy khỏe mạnh, virus vẫn hoạt động trong cơ thể bạn. Và bạn vẫn có thể truyền bệnh cho người khác.
Khi HIV đã gây hại nghiêm trọng cho hệ miễn dịch của bạn, bạn có nguy cơ mắc các bệnh mà một cơ thể khỏe mạnh có thể chống lại. Trong giai đoạn này, nhiễm HIV có triệu chứng, bạn bắt đầu nhận thấy các vấn đề do những “nhiễm trùng cơ hội” gây ra. Điều này có nghĩa là bạn có thể có triệu chứng, nhưng chúng là do những nhiễm trùng hoặc bệnh khác mà bạn dễ mắc hơn khi bị HIV.
Giai đoạn đầu tiên: Triệu chứng HIV sớm
Có thể bạn sẽ không biết ngay khi mình bị nhiễm HIV. Nhưng bạn có thể có triệu chứng trong vòng vài tuần sau khi nhận virus. Đây là lúc hệ thống miễn dịch của cơ thể bạn bắt đầu chống lại. Nó được gọi là hội chứng phản ứng virus cấp tính hoặc nhiễm HIV sơ cấp.
Các triệu chứng này có thể xuất hiện sớm hơn khi cơ thể bạn cố gắng chống lại virus. Những triệu chứng sớm hoặc cấp tính này có thể biến mất trong một tuần hoặc một tháng.
Triệu chứng giống cúm
Các triệu chứng này tương tự như những triệu chứng của các bệnh virus khác, và thường được so sánh với cúm. Chúng thường kéo dài một hoặc hai tuần và sau đó biến mất. Các dấu hiệu sớm của HIV bao gồm:
- Đau đầu
- Mệt mỏi
- Đau nhức cơ hoặc khớp
- Đau họng
- Hạch bạch huyết sưng
- Phát ban đỏ không ngứa, thường ở thân
- Sốt
- Loét (vết thương) trong miệng, thực quản, hậu môn hoặc bộ phận sinh dục
- Giảm cân
Mệt mỏi do HIV
Khi bạn bị HIV, cảm giác rất mệt mỏi hoặc kiệt sức có thể là điều rất bình thường. Trong giai đoạn cấp tính, chính virus có thể khiến bạn mệt mỏi. Sau đó, bạn có thể cảm thấy mệt mỏi vì nhiều lý do khác nhau, bao gồm:
- Trầm cảm, lo âu và căng thẳng
- Không ngủ đủ giấc
- Không uống thuốc hoặc bỏ lỡ liều
- Uống thuốc khác khiến bạn cảm thấy mệt mỏi
- Thiếu máu
- Có nhiễm trùng khác khi hệ miễn dịch của bạn yếu do HIV
- Thay đổi hormone
- Đau
Nếu bạn có HIV hoặc nghĩ rằng bạn có thể bị HIV và đang cảm thấy kiệt sức, hãy cho bác sĩ của bạn biết. Điều quan trọng là xác định nguyên nhân gây ra tình trạng mệt mỏi của bạn để bạn có thể nhận được sự giúp đỡ.
Phát ban do HIV
Bạn có thể bị phát ban khi có HIV. Phát ban có thể do chính HIV gây ra trong giai đoạn đầu của nhiễm bệnh. Nhưng những nguyên nhân khác cũng có thể gây ra phát ban. Bao gồm:
- Các virus hoặc nhiễm trùng khác
- Thuốc bạn đang uống cho HIV
- Thuốc bạn đang uống vì lý do khác
Khi bạn có HIV, hệ miễn dịch của bạn sẽ bị suy yếu. Do đó, bạn có thể dễ dàng mắc các bệnh khác, cũng có thể kèm theo các triệu chứng thông thường bao gồm phát ban. Nếu phát ban của bạn do thuốc gây ra, bạn có thể cần gặp bác sĩ để tìm hiểu xem bạn có nên thử một loại thuốc khác không.
Các triệu chứng ở miệng và nhiễm HIV
Khi bạn có HIV, nó có thể ảnh hưởng đến miệng của bạn trước tiên. Hầu hết những người bị HIV sẽ có một số dấu hiệu trong miệng. Một số dấu hiệu và triệu chứng của HIV trong miệng bao gồm:
- Khô miệng
- Nấm miệng
- Bệnh nướu
- Loét miệng hoặc loét
- Mụn cóc
- Vết trắng trên các bên của lưỡi
- Herpes hoặc mụn nước miệng
Khi nào cần gặp bác sĩ về triệu chứng nhiễm HIV cấp tính
Nếu bạn có những triệu chứng như vậy và có thể đã tiếp xúc với người bị HIV trong vòng 2 đến 6 tuần qua, hãy đến bác sĩ và thực hiện xét nghiệm HIV. Nếu bạn không có triệu chứng nhưng vẫn nghĩ rằng mình có thể đã tiếp xúc với virus, hãy đi xét nghiệm.
Xét nghiệm sớm rất quan trọng vì hai lý do. Thứ nhất, ở giai đoạn này, mức độ HIV trong máu và dịch cơ thể của bạn rất cao. Điều này khiến virus đặc biệt dễ lây lan. Thứ hai, bắt đầu điều trị càng sớm càng tốt sẽ giúp tăng cường hệ thống miễn dịch của bạn và giảm nhẹ triệu chứng.
Một sự kết hợp của các loại thuốc (gọi là thuốc HIV, liệu pháp kháng retrovirus, hoặc ART) có thể giúp chống lại HIV, giữ cho hệ thống miễn dịch của bạn khỏe mạnh, và ngăn chặn bạn lây lan virus. Nếu bạn dùng các loại thuốc này và có thói quen sống lành mạnh, khả năng nhiễm HIV của bạn sẽ không tiến triển xấu hơn.
Sau khi hệ thống miễn dịch của bạn thua trận với HIV, các triệu chứng giống như cúm sẽ biến mất. Nhưng bên trong cơ thể bạn vẫn đang diễn ra rất nhiều hoạt động. Các bác sĩ gọi đây là giai đoạn không có triệu chứng hoặc nhiễm HIV mạn tính.
HIV và hệ thống miễn dịch của bạn
Trong cơ thể bạn, các tế bào gọi là tế bào T CD4 điều phối phản ứng của hệ thống miễn dịch. Trong giai đoạn này, HIV không được điều trị sẽ tiêu diệt các tế bào CD4 và phá hủy hệ thống miễn dịch của bạn. Bác sĩ của bạn có thể kiểm tra số lượng các tế bào này thông qua các xét nghiệm máu. Nếu không được điều trị, số lượng tế bào CD4 sẽ giảm và bạn sẽ có nguy cơ cao hơn mắc các nhiễm trùng khác.
Giai đoạn không có triệu chứng của HIV
Hầu hết mọi người không có triệu chứng nào có thể nhìn thấy hoặc cảm nhận ở giai đoạn này. Bạn có thể không nhận ra mình đã bị nhiễm và có thể lây HIV cho người khác. Nếu bạn đang dùng ART, bạn có thể ở trong giai đoạn này hàng thập kỷ. Bạn có thể lây virus cho người khác, nhưng điều này cực kỳ hiếm nếu bạn tuân thủ dùng thuốc.
Giai đoạn thứ ba: Triệu chứng AIDS
AIDS là hội chứng suy giảm miễn dịch mắc phải. Đây là giai đoạn HIV nhiễm trùng tiên tiến nhất. Thường thì đây là khi số lượng tế bào T CD4 của bạn giảm xuống dưới 200 và hệ thống miễn dịch của bạn bị tổn thương nặng. Bạn có thể mắc một nhiễm trùng cơ hội, một căn bệnh xảy ra thường xuyên hơn và nặng hơn ở những người có hệ miễn dịch yếu. Một số trong số này, chẳng hạn như sarcoma Kaposi (một dạng ung thư da) và viêm phổi Pneumocystis (một bệnh về phổi), cũng được coi là “các bệnh xác định AIDS.”
Nếu bạn không biết trước đó rằng mình đã bị nhiễm HIV, bạn có thể nhận ra điều đó sau khi có một số triệu chứng như sau:
- Mệt mỏi liên tục
- Hạch bạch huyết sưng ở cổ hoặc háng
- Sốt kéo dài hơn 10 ngày
- Đổ mồ hôi đêm
- Giảm cân không rõ nguyên nhân
- Các đốm màu tím trên da không biến mất
- Khó thở
- Tiêu chảy nặng kéo dài
- Nhiễm nấm miệng, họng hoặc âm đạo
- Bị bầm hoặc chảy máu không thể giải thích
- Triệu chứng thần kinh như mất trí nhớ, nhầm lẫn, vấn đề về cân bằng, thay đổi hành vi, co giật và thay đổi thị lực
Người bị AIDS không dùng thuốc sống được khoảng 3 năm, hoặc ít hơn nếu họ mắc phải một nhiễm trùng khác. Nhưng HIV vẫn có thể được điều trị ở giai đoạn này. Bạn có thể sống lâu nếu bắt đầu dùng thuốc HIV, tiếp tục dùng thuốc, làm theo lời khuyên của bác sĩ và duy trì thói quen sống lành mạnh.
Không có cách nào để chữa khỏi HIV. Nhưng hầu hết mọi người ngày nay biết rằng họ có HIV và được điều trị thì không bao giờ phát triển thành AIDS. Điều này là do thuốc có thể ngăn chặn virus làm tổn thương hệ thống miễn dịch của bạn. Đây là lý do tại sao việc xét nghiệm HIV rất quan trọng nếu bạn nghĩ rằng mình có nguy cơ nhiễm HIV, bất kể bạn có triệu chứng hay không.
Khi bạn bị HIV và đang trong quá trình điều trị, một số triệu chứng bạn gặp phải có thể do thuốc bạn đang dùng. Các loại thuốc HIV có thể giúp bạn giữ sức khỏe với virus và đảm bảo rằng bạn không lây lan cho người khác. Nhưng bạn cũng có thể gặp tác dụng phụ.
Bất kỳ tác dụng phụ nào bạn gặp phải có thể phụ thuộc vào loại thuốc bạn đang dùng. Một số tác dụng phụ có thể biến mất sau vài ngày hoặc vài tuần. Các tác dụng phụ có thể xuất hiện và sau đó biến mất bao gồm:
- Buồn nôn
- Mệt mỏi
- Vấn đề về giấc ngủ
Một số tác dụng phụ khác có thể xuất hiện sau đó. Ví dụ, bạn có thể có nguy cơ cao hơn mắc cholesterol cao do một số loại thuốc HIV. Nếu bạn đang dùng thuốc cho HIV hoặc các bệnh lý khác, hãy nói chuyện với bác sĩ về những tác dụng phụ bạn nên theo dõi.
Tóm tắt
Ban đầu, triệu chứng HIV có thể giống như các bệnh viêm virus khác. Bạn cũng có thể không có triệu chứng gì mà vẫn bị HIV. Các triệu chứng nghiêm trọng hơn thường xuất hiện sau này nếu hệ thống miễn dịch của bạn bị tổn thương do HIV không được điều trị. Khi bạn bị HIV và đang trong quá trình điều trị, hãy nói chuyện với bác sĩ về bất kỳ triệu chứng nào bạn gặp phải để xác định nguyên nhân.
Câu hỏi thường gặp về triệu chứng HIV
Một người có thể sống bao lâu với HIV mà không biết?
Ngay từ đầu, HIV có thể gây ra triệu chứng. Nhưng những triệu chứng này thường giống như nhiều bệnh viêm virus khác. Triệu chứng của bạn cũng có thể biến mất sau một tuần hoặc một tháng. Triệu chứng của HIV giai đoạn tiến triển thường không xuất hiện trong nhiều năm. Cách duy nhất để biết bạn có bị HIV hay không và có thể lây lan cho người khác mà không biết là thực hiện xét nghiệm.
Làm thế nào bạn biết ai đó có HIV?
Xét nghiệm HIV là cách duy nhất để biết bạn hoặc bất kỳ ai khác có bị HIV hay không. Nếu bạn lo lắng rằng có thể bị phơi nhiễm với HIV hoặc có nguy cơ nhiễm trùng, hãy thực hiện các biện pháp bảo vệ bản thân. Sử dụng bao cao su đúng cách. Đừng tiêm chích ma túy hoặc sử dụng kim tiêm không vô trùng nếu bạn có thực hiện. Hãy hỏi bác sĩ xem bạn có nên xem xét việc sử dụng biện pháp dự phòng trước phơi nhiễm (PrEP) hay không, nghĩa là bạn sẽ uống thuốc HIV để ngăn ngừa nhiễm trùng.
HIV làm bạn cảm thấy thế nào?
Người bị HIV có thể cảm thấy theo nhiều cách khác nhau. Nhiều triệu chứng có thể giống như triệu chứng của nhiều tình trạng khác. Bạn không nên dựa vào triệu chứng để xác định xem bạn có bị HIV hay không.
HIV có thể được chữa khỏi ở giai đoạn sớm không?
Bạn không thể chữa khỏi HIV. Nhưng có rất nhiều điều bạn có thể làm để bảo vệ bản thân khỏi việc mắc phải ngay từ đầu. Nếu bạn nghĩ rằng mình có thể bị HIV hoặc có nguy cơ, hãy thực hiện xét nghiệm để tìm hiểu. Dùng thuốc sớm có thể giúp hạn chế tổn thương cho hệ thống miễn dịch của bạn để giữ cho bạn khỏe mạnh. Liệu pháp kháng retrovirus (ART) cũng có thể giữ virus ở mức không thể phát hiện để bạn có thể tránh lây virus cho người khác.