Sởi là một bệnh truyền nhiễm cấp tính lây truyền qua đường hô hấp. Tác nhân gây bệnh sởi là virus thuộc giống morbillivirus của họ Paramyxoviridae.
Bệnh thường gặp vào mùa đông xuân, có thể gây thành dịch, chủ yếu gặp ở trẻ em (trẻ dưới 5 tuổi) và người lớn nếu chưa có đủ miễn dịch.
Virus sởi có khả năng lây nhiễm cao, lan truyền qua giọt nhỏ dịch phế quản, dịch hầu họng bắn ra do ho, hắt hơi, tiếp xúc gần hoặc tiêp xúc trực tiêp với dịch tiết mũi họng của người bệnh mắc sởi. Ở ngoài môi trường virus sởi có thể tồn tại 2 giờ đồng hồ và lan truyền bệnh.
Thời kỳ lây bệnh nhiều nhất là khoảng 4 ngày trước khi phát ban và 4 ngày sau khi ban đã mọc.
Miễn dịch bền vững suốt đời sau mắc sởi. Trẻ sơ sinh được bảo vệ bởi kháng thể của mẹ cho đến tháng thứ 9 sau đẻ.
BIỂU HIỆN LÂM SÀNG
Diễn biến lâm sàng bệnh sởi gồm 4 giai đoạn:
- Thời kỳ ủ bệnh
Từ 7-21 ngày (trung bình 10 ngày), tính từ khi có tiếp xúc với nguồn bệnh cho đến khi xuất hiện dấu hiệu đầu tiên (viêm long, sốt).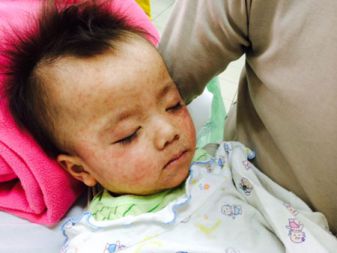
- Thời kỳ khởi phát
Khoảng từ 2-4 ngày (hay còn gọi là giai đoạn viêm long).
Nếu phát hiện sớm ở giai đoạn này có thể cách ly người bệnh tránh lây lan ra cộng đồng.
- Sốt:
Sốt từ từ tăng dần đến 39° – 40° c cho đến khi phát ban.
- Hội chứng viêm long:
+ Viêm long đường hô hấp trên: ho, hắt hơi, chảy nước mũi.
+ Viêm kết mạc mắt, chảy nước mắt, có thể có sưng phù kết mặc và mi mắt.
+ Viêm long đường tiêu hóa với biểu hiện đi ngoài phân nát 2-4 lần/ngày trong thời kỳ khởi phát.
- Dấu hiệu Koplik:
+ Là một trong dấu hiệu quan trọng nhất để phát hiện bệnh sởi.
+ Hạt Koplick là những chấm nhỏ màu trắng đường kính 1-2 mm mọc ở trong niêm mạc miệng quanh lồ tuyến Stenon.
+ Dấu hiệu Koplik nhạt dần đi khi bắt đầu mọc ban và mất đi rất nhanh.
Thời kỳ toàn phát (phát ban): kéo dài 2 – 5 ngày.
Ban sởi điển hình màu hồng, không ngứa, dạng dát sẩn và mọc theo trình tự: bắt đầu mọc từ tóc, sau hai tai lan đến mặt và cổ, sau đó lan dần xuống thân mình và tứ chi bao gồm cả lòng bàn tay và bàn chân.
Trong khi mọc ban sốt giảm dần và thường mất đi vào khoảng ngày thứ tư hoặc thứ năm sau khi phát ban.
Những trường hợp sốt kéo dài thường gợi ý đến biến chứng của bệnh sởi.
- Thời kỳ hồi phục
Ban nhạt màu dần rồi chuyển sang màu xám, bong vảy phấn sẫm màu, để lại vết thâm vằn da hổ và biến mất theo thứ tự như khi xuất hiện.
BIẾN CHỨNG
- Biến chứng hô hấp, tai mũi họng
- Viêm phổi, bệnh phổi kẽ.
- Viêm tai giữa là biến chứng thường gặp ở trẻ nhỏ.
- Viêm thanh quản, viêm phế quản.
- Biến chứng thần kinh trung ương
- Viêm não cấp tính, xuất hiện ngay sau khi mắc sởi.
- Viêm não xơ hóa bán cấp (subacute sclerosing panencephalitis) thường hay gặp ở những trẻ nhỏ dưới 2 tuổi bị mắc sởi. Có thể xuất hiện ngay sau khi mắc sởi hoặc tiến triển từ từ, xuất hiện các triệu chứng viêm não, trung bình sau khoảng 6-8 năm (có thể sau 15 năm).
- Biến chứng tiêu hóa
Viêm dạ dày ruột, viêm gan, viêm ruột thừa, viêm hồi tràng và viêm hạch mạc treo, tiêu chảy, suy dinh dưỡng.
- Biến chứng ở mắt
Khô loét giác mạc mắt, có thể dẫn đến mù lòa.
Tái hoạt bệnh lao.
Cam tẩu mã.
ĐIỀU TRỊ
- Đối với sởi không có biến chứng
Chủ yếu điều trị triệu chứng, kết họp với chế độ vệ sinh và chăm sóc dinh dưỡng.
Hạ sốt khi sốt cao: dùng paracetamol, chườm mát.
Bổ sung vitamin A theo liều lượng.
- Đối với sởi có biến chứng
Viêm phổi toàn phát: dùng gamaglobulin miễn dịch.
Biến chứng nhiễm khuẩn: sử dụng kháng sinh theo chỉ định của bác sỹ.
Biến chứng viêm não: chống viêm, chống phù não, bồi phụ nước và điện giải, chống co giật và corticoid hoặc gamaglobulin miễn dịch.
Tăng cường vệ sinh, dinh dưỡng và điều trị các biến chứng theo các phác đồ thích hợp.
QUY TRÌNH CHĂM SÓC BỆNH SỞI
Chăm sóc người bệnh mắc sởi không có biến chứng
Bệnh sởi không có biến chứng chủ yếu chăm sóc tại nhà:
- Cách ly tốt trẻ bệnh.
- Không tiếp xúc với người (trẻ) chưa bao giờ bị mắc sởi hoặc người (trẻ) chưa được tiêm phòng. Trẻ nhỏ bị sởi nên để ở nhà ít nhất là cho đến khi 4 ngày sau khi ban bay.
- Nghỉ ngơi tại giường, tránh gió lạnh.
- Vệ sinh tay, vệ sinh da (lau người bằng nước ấm), vệ sinh mũi, miệng, họng, vệ sinh mắt (để cho mắt nghỉ ngơi thường xuyên, hạn chế xem ti vi).
- Hạ sốt: theo dõi nhiệt độ.
+ Nếu sốt cao > 38,5°c lau người bằng nước ấm hoặc chườm mát.
+ Uống nhiều nước. Nếu như có sốt hoặc uống không đủ nước thì cần phải bồi phụ nước.
+ Dùng thuốc hạ sốt paracetamol khi có sốt cao (theo đơn của bác sỹ) (Không tự ý cho trẻ uống thuốc Đông y, nếu dùng kháng sinh phải có chỉ định của bác sĩ).
- Tăng cường dinh dưỡng: chế độ ăn với đầy đủ dưỡng chất cần thiết, tăng cường vitamin, đặc biệt là vitamin A. Cho trẻ ăn thức ăn mềm, dễ tiêu hóa, tránh ăn thức ăn cứng làm tổn thương đường tiêu hóa của trẻ.
- Bổ sung vitamin A:
+ Trẻ dưới 6 tháng: uống 50.000 đơn vị/ngày X 2 ngày liên tiếp.
+ Trẻ 6-12 tháng: uống 100.000 đơn vị/ngày X 2 ngày liên tiếp.
+ Trẻ trên 12 tháng và người lớn: uống 200.000 đơn vị/ngày X 2 ngày liên tiếp.
- Phòng lây nhiễm cho cộng đồng:
+ Người chăm sóc trẻ bệnh phải đeo khẩu trang, rửa tay sạch sẽ trước và sau mỗi lần tiếp xúc với trẻ bệnh, rồi mới được chăm sóc trẻ lành.
+ Vệ sinh nhà cửa và môi trường xung quanh sạch sẽ, thông thoáng.
+ Tránh quan niệm cho bệnh nhân kiêng tắm, kiêng gió sẽ làm cho bệnh thêm trầm trọng hơn.
Lưu ý: khi phát hiện thấy các triệu chứng có dấu hiệu bất thường gợi ý đến các biến chứng của sởi sau đây thì cần cho trẻ đến khám tại các cơ sở y tế để được theo dõi và điều trị:
- Trẻ sốt cao liên tục 39°, trên 39° c hoặc vẫn tiếp tục sốt 3-4 ngày sau khi mọc ban.
- Các dấu hiệu kèm theo có thể là: đau tai, đau họng, nuốt đau hoặc nuốt khó, ho, đau ngực hoặc khó thở.
- Trẻ tiêu chảy mất nước, biếng ăn.
- Trẻ có biểu hiện lẫn lộn hoặc khó đánh thức.
- Đau đầu dữ dội, nôn nhiều.
Quy trình chăm sóc người bệnh mắc sởi tại bệnh viện
Nhận định
Hỏi bệnh
Lý do nhập viện.
Sốt cao, sốt ngày thứ mấy?
Phát ban ngày thứ mấy?
Có ho, khó thở?
Có đau họng, đau tai?
Trẻ ngủ li bì, hay quấy khóc?
Tình trạng đi ngoài của trẻ.
Thăm khám thể chất
Dấu hiệu sinh tồn: kiểm tra nhiệt độ, mạch, huyết áp, nhịp thở,…
Khi có biến loạn sẽ biểu hiện:
- Nhiệt độ: thường trẻ sốt cao trên 38,5°
- Mạch nhanh theo tuổi: mạch bình thường (phụ lục 1).
- Huyết áp có thể bình thường, hoặc hơi tăng (ở giai đoạn chưa sốc).
- Nhịp thở nhanh theo tuổi: nhịp thở bình thường (phụ lục 1).
Hô hấp: đếm nhịp thở, quan sát kiểu thở, tím tái môi và đầu chi, nếu có điều kiện thì đo SpO2.
Trường hợp biến chứng suy hô hấp có các triệu chứng sau:
- Thở nhanh, thở rít.
+ Trẻ < 02 tháng tuổi: > 60 lần/phút.
+ Trẻ 2 tháng – 12 tháng: > 50 lần/phút.
+ Trẻ > 1 tuổi: > 40 lần/phút.
- Rút lõm lồng ngực: khi 1/3 dưới lồng ngực của trẻ không di động ở thì hít vào (tình trạng viêm phổi nặng)
- Ho, khò khè.
- Tím tái môi và đầu chi.
- SpO2 < 92% với khí trời.
Tuần hoàn: kiểm tra mạch, nhiệt độ, huyết áp, thời gian đổ đầy mao mạch.
Khi có tình trạng sốc sẽ có biểu hiện sau:
- Mạch nhanh theo tuổi hoặc khó bắt.
- Thời gian đổ đầy mao mạch chậm trên 2 giây.
- Huyết áp giai đoạn đầu có thể tăng:
+ Trẻ < 1 tuổi: HATT > 100mmHg.
+ Trẻ từ 1 đến 2 tuổi: HATT >110mmHg.
+ Trẻ > 2 tuổi: HATT > 115mmHg.
- Giai đoạn suy hô hấp nặng có sốc huyết áp hạ hoặc không đo được.
Da và niêm mạc: quan sát trình tự phát ban, vị trí ban, màu sắc ban.
Các biến đổi có thể gặp trong sởi:
- Phát ban đỏ theo trình tự, toàn thân.
- Mắt đỏ, chảy nước mắt, có thể sưng nề mi mắt, viêm kết mạc mắt.
Xét nghiệm cận lâm sàng: các xét nghiệm cần làm: công thức máu, X-quang phổi, huyết thanh chẩn đoán bệnh sởi.
Các biến đổi có thể gặp trong sởi:
- Công thức máu: giảm bạch cầu, giảm bạch cầu lympho, giảm tiểu cầu (bạch cầu có thể tăng khi bội nhiễm).
- X-quang phổi có thể thấy: có thể bị tổn thương nhu mô khi có bội nhiễm, viêm phổi kẽ.
- Xét nghiệm huyết thanh học:
+ Tìm IgM từ ngày thứ 3 trở đi sau khi phát ban.
+ Phân lập virus (ngoáy họng), phản ứng khuếch đại gen (RT-PCR).
Xác định vấn đề ưu tiên chăm sóc người bệnh mắc sởi
Chăm sóc người bệnh sởi có biến chứng:
- Đối với người bệnh mắc sởi có biến chứng việc lập kế hoạch chăm sóc cần chăm sóc bệnh sởi bình thường kết hợp chăm sóc bệnh sởi có biến chứng.
- Tùy từng diễn biến tình trạng bệnh của mồi người bệnh để xác định ưu tiên chăm sóc, đặc biệt các vấn đề đang có nguy cơ đe dọa tính mạng người bệnh.
- Cần báo cáo ngay các diễn biến, biến chứng để các bác sỹ chỉ định y lệnh kịp thòi.
Đảm bảo thông khí đường hô hấp
Mục tiêu: cải thiện tình trạng hô hấp, hết khó thở, hồng hào, nhịp thở bình thường theo tuổi và SpO2 > 94%.
- Nằm đầu cao 15°- 30°c, người lớn 30° – 45°c cổ thẳng, nghiêng mặt sang bên tránh sặc do hít phải chất dịch trong miệng.
- Thở oxy qua cannula 1-3 lít/phút, thở tối đa 6 líưphút theo y lệnh.
- Thở áp lực dương CPAP, NCPAP khi thở cannula không hiệu quả sau 30 – 60 phút.
- Thực hiện y lệnh khí dung adrenalin khi có biểu hiện co thắt, phù nề thanh khí quản.
- Theo dõi nhịp thở, kiểu thở, SpO2, tình trạng tím tái môi và đầu chi, cơn ho,…
Hạ sốt cho người bệnh
Mục tiêu: duy trì thân nhiệt ở mức độ ổn định, tránh biến chứng co giật.
- Đo nhiệt độ mỗi 4 giờ/lần, đo nhiệt độ ở nách hoặc hậu môn.
- Trường họp sốt cao 39° – 40° c cần kiểm tra lại nhiệt độ sau 1-2 giờ/lần, theo dõi sau khi sử dụng thuốc hạ nhiệt mồi 4-6 giờ/ lần.
- Cho trẻ uống nhiều nước, bú mẹ, sữa, ORS, nước hoa quả.
- Thực hiện uổng paracetamol theo y lệnh (không dùng thuốc aspirin cho trẻ).
- Chườm mát hoặc lau người bằng nước ấm khi sốt cao > 39°c chưa đáp ứng với paracetamol hoặc khi có biến chứng co giật khi sốt.
- Mặc quần áo mỏng, vải cotton và nằm nơi thoáng.
- Xét nghiệm: bạch cầu tăng gợi ý bội nhiễm, men gan có thể tăng nhẹ.
Đảm bảo dinh dưỡng cho người bệnh, phòng ngừa thiếu dinh dưỡng do mệt, chán ăn, đau họng, nôn, rối loạn tiêu hóa
Mục tiêu: đảm bảo đủ nhu cầu dinh dưỡng cho người bệnh.
- Cho trẻ ăn chế độ ăn bình thường theo tuổi.
- Chế độ ăn với đầy đủ dưỡng chất cần thiết, tăng cường vitamin đặc biệt là vitamin A.
- Cho trẻ ăn thức ăn mềm, dễ tiêu hóa, tránh ăn thức ăn cứng làm tổn thương đường tiêu hóa của trẻ.
- Ăn chín uống sôi.
- Thực hiện thuốc theo y lệnh, truyền dịch bù nước (nếu có chỉ định).
- Bổ sung vitamin A theo liều lượng.
- Theo dõi tình trạng ăn uống, tình trạng đi ngoài của trẻ, chỉ số BMI.
Nguy cơ xảy ra các biến chứng nặng
Biến chứng suy hô hấp, viêm não, tiêu hóa, suy dinh dưỡng,…
Mục tiêu: các biến chứng được phát hiện sớm và xử trí kịp thòi.
- Để trẻ nghỉ ngơi, tránh kích thích.
- Theo dõi các dấu hiệu báo bác sỹ để xử trí kịp thời khi:
+ Biến chứng đường hô hấp: khó thở, thở nhanh, SpO2 < 92%, tím tái,.., đau tai, chảy mủ tai,…
+ Sốt cao liên tục 39° – 40° c sau 3-4 ngày phát ban.
+ Trẻ quấy khóc nhiều, nôn, đi ngoài nhiều lần phân lỏng, có thể xuất hiện co giật. Đánh giá điểm RAMSAY mức độ ý thức của người bệnh (đạt từ 3-5 diểm)
Bảng điểm RAMSAY
| Điểm | Mức độ ý thức |
| 1 | Tỉnh, hốt hoảng, kích thích, vật vã |
| 2 | Tỉnh, họp tác, có định hướng, không kích thích |
| 3 | Tỉnh, chỉ đáp ứng khi ra lệnh |
| 4 | Ngủ, đáp ứng nhanh khi bị kích thích đau, nói to |
| 5 | Ngủ, đáp ứng chậm khi bị kích thích đau, nói to |
| 6 | Ngủ sâu, không đáp ứng |
Hướng dẫn thân nhân chăm sóc trẻ báo ngay khi có dấu hiệu:
- sốt cao liên tục 39° – 40° c.
- Thở nhanh, mệt, thở bất thường.
- Trẻ quấy khóc, vật vã, hoặc li bì.
- Nôn, đi ngoài nhiều lần.
- Đau tai, chảy dịch, mủ tai.
Nguy cơ lây nhiễm chéo, bội nhiễm trong bệnh viện
Mục tiêu: thực hiện kiểm soát tốt các yếu tố nguy cơ.
- Cách ly trẻ bị sởi tại phòng riêng, khu vực riêng.
- Vệ sinh da, vệ sinh tay, vệ sinh răng miệng, họng, mũi, mắt cho trẻ.
- Rửa tai nếu bị viêm tai giữa, chảy dịch, mủ tai.
- Vệ sinh đồ dùng, dụng cụ sử dụng lại.
- Nhân viên y tế đeo khẩu trang, vệ sinh bàn tay trước và sau khi tiếp xúc với trẻ bệnh.
- Thực hành quy trình kỹ thuật chuyên môn đảm bảo vô khuẩn.
- Hướng dẫn thân nhân chăm sóc trẻ bệnh đeo khẩu trang, vệ sinh tay trước và sau khi tiếp xúc với trẻ bệnh, rồi mới được chăm sóc trẻ lành.
- Vệ sinh sạch sẽ đồ chơi của trẻ.
- Khử khuẩn buồng bệnh.
Chăm sóc bệnh sởi có biến chứng suy hô hấp
Khó thở, tím tái, hoặc ngừng thở do tổn thương hệ thống hô hấp
Mục tiêu: cải thiện tình trạng hô hấp, người bệnh hồng hào, nhịp thở về bình thường theo tuổi, SpO2 > 92%, PaO2 > 60mmHg, PaCO2 35-45mmHg.
- Đánh giá tình trạng màu sắc da, niêm mạc, nhịp thở, kiểu thở mỗi 5 phút-15 phút – 30 phút – 60 phút/lần tùy theo tình trạng mỗi người bệnh, SpO2 mỗi 1-2 giờ/lần để phát hiện sớm tình trạng khó thở, mức độ đáp ứng của người bệnh đê báo bác sỹ xử trí kịp thời.
- Đặt người bệnh nằm đầu cao 30° c (nếu không sốc), cổ thẳng, nghiêng mặt sang bên tránh sặc do hít phải chất dịch trong miệng.
- Thở ô xy, nếu thở ô xy qua cannula, thở mask, thở áp lực dương. Neu không cải thiện: phụ giúp bác sỹ đặt ống nội khí quản, lắp máy thở, theo dõi thở máy.
- Chăm sóc người bệnh thở máy (xem bài chăm sóc người bệnh thở mấy phụ lục 2)
Theo dõi đáp ứng của người bệnh với máy thở:
- Tốt: mạch, huyết áp ổn định, bình thường, SpO2 bình thường, người bệnh hồng hào, không chống máy.
- Xấu: sốc, tím tái, khó thở, chống máy.
- Chăm sóc: hút đờm dãi bằng hệ thống hút kín qua ống nội khí quản, khi có biểu hiện ứ đọng.
- Vệ sinh răng miệng 2-3 lần/ngày.
- Tư thế người bệnh khi thở máy đầu cao (nếu không sốc), nghiêng mặt sang bên tránh sặc trào ngược.
- Vệ sinh cá nhân, xoay trở chống loét.
- Theo dõi các biến chứng thường gặp trong thở máy:
+ Ống NKQ sai vị trí, vào sâu.
+ Tuột ống, gập ống nội khí quản.
+ Tràn khí màng phổi.
- Theo dõi hoạt động của máy thở:
- Kiểm tra máy thở: kiểm tra nhiệt độ bình làm ẩm, mức nước, đổ nước khi đầy khoảng 3/4, nước, dịch đọng trên sâu máy thở, hệ thống dây, hở ống.
- Kiểm tra thông số cài đặt trên máy.
- Theo dõi khả năng cai máy thở của người bệnh:
- Báo bác sỹ khi người bệnh có dấu hiệu ổn định, tự thở tốt, hồng hào, có thể xem xét cai máy sớm để tránh bội nhiễm phổi liên quan thở máy.
- Giải thích cho người bệnh yên tâm, hợp tác để cai máy tốt.
- Theo dõi sát người bệnh sau khi cai máy thở:
+ Nhịp thở, kiểu thở, SpO2, tình trạng tím tái.
+ Tình trạng ứ đọng.
Suy tuần hoàn do tổn thương cơ tim
Mục tiêu: cải thiện chức năng co bóp của tim, cải thiện tưới máu mô ngoại biên, mạch, huyết áp ổn định trở về bình thường theo tuổi, thời gian đổ đầy mao mạch < 2 giây, nước tiểu > 1 ml/kg/giờ.
- Đặt người bệnh nằm tư thế đầu bằng, để tăng tưới máu đến các cơ quan.
- Phụ giúp bác sỳ đặt nội khí quản, chuẩn bị máy thờ.
- Đặt đường truyền catheter tĩnh mạch ngoại vi, hoặc đặt catheter tĩnh mạch trung tâm để thực hiện thuốc vận mạch và bù dịch theo y lệnh.
- Theo dõi huyết áp liên tục qua catheter động mạch quay xâm lấn.
- Theo dõi áp lực tĩnh mạch trung tâm 1-2 giờ/lần, phát hiện sớm tình trạng thiếu dịch và thừa dịch để có biện pháp xử trí kịp thòi.
- Lắp máy monitoring theo dõi người bệnh.
- Sử dụng bơm tiêm điện hoặc máy truyền dịch theo dõi thuốc vận mạch liên tục (tránh để ngắt quãng thuốc vận mạch).
Chăm sóc bệnh sởi có biến chứng tiêu hóa
Tiêu chảy kéo dài dẫn đến tình trạng mất nước do tổn thương niêm mạc đường tiêu hóa
Mục tiêu: người bệnh không bị tiêu chảy, không bị mất nước, huyết áp ổn định, nước tiểu 1 ml/kg/1 giờ.
- Cân trẻ, đo mạch, nhiệt độ, huyết áp, nước tiểu.
- Động viên người bệnh uống nhiều nước, uống ORS.
- Đặt đường truyền tĩnh mạch ngoại vi, hoặc catheter tĩnh mạch trung tâm.
- Thực hiện y lệnh thuốc, truyền dịch bồi phụ nước và điện giải cho người bệnh.
- Đo CVP mỗi 1-2 giờ/lần trong 6 giờ đầu, sau mỗi 4-6 giờ/lần.
- Vệ sinh răng miệng 2-3 lần/ngày, vệ sinh da.
- Vệ sinh mũi họng, vệ sinh tai nếu có viêm, chảy dịch, mủ.
- Dinh dưỡng theo nhu cầu, chia nhỏ bữa, thức ăn mềm, dễ tiêu đủ chất dinh dưỡng.
- Thực hiện xét nghiệm cận lâm sàng.
- Theo dõi:
+ Mạch, nhiệt độ, huyết áp, nước tiểu.
+ Cân bằng lượng dịch vào ra.
+ Tình trạng đi ngoài: số lần, số lượng, màu sắc phân, dấu hiệu mất nước, mức độ đàn hồi da,…
+ Theo dõi lượng nước tiểu 24 giờ.
+ Tinh trạng ăn uống của người bệnh: loại thức ăn, số bữa ăn, số lượng.
+ Chế độ dinh dưỡng, chi số BMI.
+ Xét nghiệm hồng cầu, bạch cầu, sinh hóa máu, protein, Albumin,…
- Vệ sinh tay trước và sau khi tiếp xúc với người bệnh sởi.
- Xử lý chất thải, khử khuẩn buồng bệnh.
- Phòng tránh lây nhiễm cộng đồng.
Viêm loét, hoại tử vùng miệng, má (cam tẩu mã) liên quan đến nhiễm khuẩn do vệ sinh răng, miệng mũi họng không tốt.
Mục tiêu: không bị viêm loét miệng, miệng họng sạch, tránh bội nhiễm.
- Vệ sinh răng miệng 2-3 lần/ngày sử dụng bàn chải mềm, hoặc gạc mềm bằng dung dịch nước muối sinh lý 0,9%, sau đó vệ sinh bằng dung dịch chohexidine.
- Chấm thuốc theo chỉ định tại các vết trợt loét.
- Ản chế độ ăn mềm, lỏng, nguội. Neu người bệnh đau miệng không ăn được cần phải bồi phụ nước và chất điện giải bằng đường tĩnh mạch.
- Thực hiện thuốc kháng sinh theo chỉ định.
- Theo dõi:
+ Tình trạng viêm loét miệng họng.
+ Nhiệt độ, mạch, huyết áp.
+ Tinh trạng ăn uống của trẻ, dinh dưỡng, chỉ số BMI.
- Phòng tránh lây chéo cộng đồng.
Chăm sóc bệnh sởi có biến chứng thần kinh
Người bệnh hôn mê, co giật, có thể tử vong do tổn thương trung khu thần kinh. Mục tiêu: phát hiện sớm, xử trí kịp thời các dấu hiệu bất thường, điểm Glasgow > 15 điểm, mạch, nhiệt độ, huyết áp, nhịp thở ổn định.
- Để người bệnh nghỉ ngơi, tránh kích thích, an toàn cho người bệnh tránh ngã.
- Tư thế đầu cao 30° c (nếu không sốc), cổ thẳng, nghiêng mặt sang bên tránh sặc trào ngược.
- Thở hỗ trợ ô xy 1-4 lít/phút, có thể thở qua mask, thở CPAP nếu người bệnh còn tự thở được (theo chỉ định).
- Phụ giúp bác sỹ đặt nội khí quản khi điểm Glasgow <12 điểm, SpO2 < 92% hay PaO2 > 50mmHg.
- Lắp máy thở và theo dõi thở máy khi điểm Glasgow <10 điểm (theo chỉ định).
- Thực hiện thuốc chống co giật, chống phù não, huyết áp theo chỉ định.
- Thực hiện truyền tĩnh mạch Immunglobulin theo chỉ định.
- Hạ sốt, chườm mát khi sốt cao.
- Hút đờm dãi cho người bệnh khi ứ đọng.
- Cho ăn qua sonde, hoặc nuôi dưỡng qua đường tĩnh mạch nếu người bệnh hôn mê, người bệnh không tự ăn được.
- Vệ sinh răng miệng, mũi họng 2-3 lần/ngày, vệ sinh cá nhân tránh bội nhiễm, lăn trở chống loét do tỳ đè.
- Rửa tai 1-2 lần/ngày khi có hiện tượng viêm tai, chảy mủ hoặc dịch.
- Thực hiện phòng ngừa chuẩn.
Theo dõi
- Tri giác, mạch, nhiệt độ, huyết áp, nhịp thở, SpO2 15 phút – 30 phút – 60 phút/lần tùy tình trạng mỗi người bệnh trong 1-2 giờ đầu, sau mỗi 3-6 giờ/lần.
- Đánh giá điểm RAMSAY mức độ ý thức của người bệnh.
- Đánh giá điểm Glasgow
- Tình trạng co giật: cường độ, tần suất cơn giật.
- Sử dụng thuốc chống co giật.
- Đại tiểu tiện của người bệnh.
- Dinh dưỡng của người bệnh, chế độ ăn, chỉ số BMI.
- Hướng dẫn phòng tránh lây nhiễm cộng đồng.
Hướng dẫn, tư vấn cho người bệnh và gia đình người bệnh
- Tránh tiếp xúc với người lành trong thời kỳ bị bệnh để tránh lây lan ra cộng đồng.
- Hướng dẫn cách giữ gìn vệ sinh, cách phòng tránh lây nhiễm (đeo khẩu trang, vệ sinh tay, vệ sinh đồ dùng, đồ chơi của trẻ em,…).
- Cách theo dõi, phát hiện các dấu hiệu biến chứng, báo NVYT để xử trí sớm kịp thòi.
- Hướng dẫn người nhà cách chăm sóc, chuẩn bị chế độ dinh dưỡng cho ngưòi bệnh.
- Tư vấn, hướng dẫn tiêm phòng vaccin.


