ĐẠI CƯƠNG
Ù tai có thể do nguyên nhân thần kinh, tâm thần nhưng đa phần là do các bệnh về tai, vì vậy, chẩn đoán và điều trị ù tai thường là công việc của các nhà lâm sàng tai – mũi – họng. Tuy nhiên, trong thực tế các nhà thần kinh học phải đối mặt với chứng bệnh này cũng không phải là ít.
Định nghĩa
Ù tai là sự nhận biết thính lực về một âm thanh trong khi không có kích thích thính giác của âm thanh đó trong thực tế. ù tai chỉ là nhận thức chủ quan của bệnh nhân và cần được phân biệt với tiếng thổi (là tiếng động có thể được cả bệnh nhân và cả người khám đều nghe thấy). Các âm thanh trong ù tai có thể là tiếng ù như gió thổi, như xay lúa, tiếng chuông, tiếng thì thầm, tiếng rì rào…
Lịch sử
Thời kỳ Ai Cập cổ đại
Theo Deines và cs (1958) ù tai đã được đề cập đến từ trong giai đoạn lịch sử Ai Cập cổ đại. Tuy nhiên, tới triều đại thứ XVII Ai Cập cổ đại (1650-1532 trước công nguyên) các bệnh về tai mới được đề cập và mô tả chi tiết, đồng thời thấy có những bài thuốc điều trị. Trong thời kỳ đó chứng ù tai và giảm thính lực còn chưa được mô tả, mà chỉ có các thuật ngữ ám chỉ bệnh cảnh tương tự như “tai bị ma làm” hay “tai mắc bùa” (bewitched ear). Theo các dịch giả thì các từ này có thể được dùng để thay cho thuật ngữ ù tai (tinnitus) ngày nay. Hoặc Wreszinsky (1913) còn gọi là “tai kỳ lạ”.
Y học thời kỳ Babilon
Nền văn hóa Babilon độc lập với Ai Cập cổ đại. Những di sản của nền văn hỏa Babllon cơ bản là những bảng gốm được khắc chữ. Trong hàng ngàn ấn phẩm được tìm thấy như vậy thì chỉ có bốn bản mô tả các bệnh về tai cùng cách điều trị. Chỉ riêng về ù tai cũng đã có khoảng hơn 20 đơn thuốc điều trị. Tuy nhiên, việc điều trị còn mang sắc thái mê tín và tôn giáo huyền bí (*)
Trong các văn bia, ù tai thường được gọi với các tên khác nhau như “tai hát”, ” tai nói” hoặc “tai thì thầm”.
Y học Ấn Độ cổ đại
Trong cuốn sách cổ Ayur – Veda, những hiểu biết y học của Ấn Độ cổ đại đã được lưu giữ lại. Sách được bắt đầu từ khoảng năm 1500 trước công nguyên và lưu chép liên tục hàng thế kỷ. Phiên bản ngày nay được viết trong Sanskrit có thể có nguồn gốc từ thế kỷ thứ I trước công nguyên; trong đó, khoảng 28 bệnh về tai được mô tả, ù tai và ảo thanh được coi là những triệu chứng có tiên lượng xấu.
(*) Một trong những đơn thuốc nói rằng: “Nếu bàn tay của quỷ đã túm được một con người và tai anh ta bông nhiên có tiếng hát, hãy mài củ Myrrhe, cuộn vào bông và tẩm với nhựa cây bách hương bôi vào tai rồi đọc lời thần trú sau:
Hỡi ngươi, kẻ tồi tệ!
Hỡi ngươi, kẻ tồi tệ!
Hỡi ngươi, kẻ theo dõi!
Dù tên ngươi là gì chăng nữa
Trên quả đất ngươi là hạt của trời
Hình dáng ngươi cũng là của trời
Không được đến gần
Dừng lại như trái núi
Ngươi đã làm dáng hình ngươi đen tối
Hỡi các ngươi bốn con quỷ đường phố
Hỡi các ngươi bốn con quỷ của các nẻo đường
Hãy biến đi theo bốn phương trời
Hãy biến đi theo bốn phương trời
Nếu không thần kiếm Niturta
Sẽ tống cổ các ngươi đi
Hỡi trời hãy đuổi chúng đi
Hỡi đất hãy đuổi chúng đi”.
Thời Hy Lạp cổ đại (460 – 377 trước công nguyên)
Với Hypocrates nền y học Hy Lạp cổ đại được coi là đỉnh cao đầu tiên của của ngành khoa học y học. Trong sách của Hypocrates, ù tai được nhắc tới 6 lần. Tuy rằng ù tai không được đề cập một cách có hệ thống, nhưng nhiều bệnh về tai đã được mô tả rất kỹ càng và trong nhiều mối quan hệ khác nhau. Tác giả đã phân biệt ù tai và giảm thính lực là hai triệu chứng riêng biệt
Thời Hy Lạp cổ đại (Aristoteles: 384 -322 trước công nguyên)
Tuy không phải là bác sĩ nhưng Aristoteles quan tâm nghiên cứu rất nhiều về giải phẫu và sinh lý. ông là cha đẻ của ngành sinh vật học. Trong tác phẩm nổi tiếng của ông “Problemata physica” thì các bệnh lý về tai cũng đã được đề cập tới mà ù tai là vấn đề thứ 9 trong chương 32.
Liên tục cho tới nay, ù tai luôn được nghiên cứu và vẫn là vấn đề tương đối khó trong lâm sàng…
Ù tai với các danh nhân lịch sử
Martin Luther (1483 – 1546) bị ù tai từ năm 43 tuổi và chứng ù tai này (sau này – năm 1989, được Felmann truy chẩn là hội chứng Menière) đã theo ông tới cuối đời.
Jean – Jacques Rousseau (1712 – 1778): nhà văn, nhà triết học, nhà phê bình âm nhạc và là một nhạc sĩ, bị mất thính lực đột ngột năm 52 tuổi kèm theo chứng ù tai hành hạ ông tới tận cuối đời.
Georg Christoph Lichtenberg (1742 – 1799): nhà vật lý học, bị ù tai vào năm 1789 trong khi mắc một chứng bệnh thần kinh, ông diễn tả một cách trào phúng rằng chứng ù tai của ông là một tác phẩm nghệ thuật, mỗi khi ông bịt tai lại thì cảm thấy dễ chịu hơn.
Ludwig Van Bethoven (1770 – 1827): nhà soạn nhạc tài ba, vào năm 28 tuổi, đúng vào thời điểm đỉnh cao của sáng tạo ông đã bị điếc và bị ù tai.
Bedrich Smetana (1824 – 1884): nhà soạn nhạc vĩ đại người Tiệp khắc cũng bị chứng ù tai và giảm thính lực hành hạ.
Francisco Goya (1746 -1828): danh họa vĩ đại Tây Ban Nha ở tuổi 46 đã mắc chứng bệnh bí ẩn làm đình trệ sự nghiệp và tạo bước ngoặt buồn thảm trong cuộc đời ông. ồng bị liệt nửa người thoáng qua, mờ mắt, giảm thính lực, ù tai, rối loạn thăng bằng và có các giai đoạn hôn mê. Cuối cùng bị điếc hoàn toàn mà chỉ còn có thể ra hiệu và trao đổi bằng cách bút đàm.
TÊN GỌI VÀ PHÂN LOẠI
Tên gọi
- Vào giai đoạn đầu của thời kỳ y học Hypocrates các tác giả coi ù tai là triệu chứng của các bệnh toàn thân và gọi ù tai với ba tên tiếng Hy Lạp khác nhau như:
+ Échos được hiểu là “ton”, tiếng nói, âm.
+ Psóphos là tiếng động (khi hai vật va chạm vào nhau) hoặc tiếng kêu của côn trùng.
+ Bómbos là tiếng gầm, tiếng nổ, tiếng sấm, càu nhàu, gắt gỏng.
- Đến thế kỷ XVIII tiếng Latinh được sử dụng và theo Celsus có các khái niệm diễn tả ù tal như sau:
+ Sonitus: tiếng, âm thanh, tiếng động, tiếng va chạm, tiếng ồn.
+ Susurrus: tiếng rì rào, thì thầm, tiếng réo.
+ Sibilus: tiếng thổi, tiếng sôi.
+ Plinius và sau này được gọi là tinnitus: tiếng chuông, tiếng vang, tiếng ngân.
- Trong vùng ngôn ngữ Đức: thuật ngữ Tinnitus được chính thức dùng và đại diện cho chứng ù tai từ năm 1928 bởi Jones và Knudsen, đặc biệt từ năm 1941 bởi
Phân loại
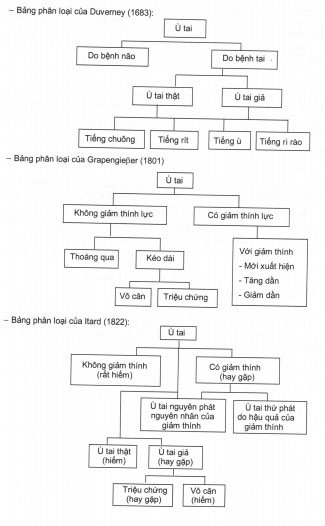
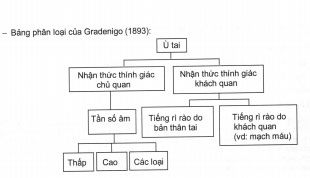
Cho tới nay, qua nhiều giai đoạn có nhiều bảng phân loại ù tai của nhiều tác giả khác nhau như:
ĐIỀU TRỊ
Chiến lược điều trị chung
Điều trị ù tai cấp tính
Ù tai cấp tính thường là triệu chứng kèm của tổn thương cấp tính tai trong và đi đôi với giảm thính lực. Ví dụ điển hình cho trường hợp này là chấn thương cấp tính do tiếng ồn (trong sàn nhảy disco, do tiếng nổ…) và mất thính lực cấp tính. Trong những trường hợp này ù tai không phải là triệu chứng nổi bật và có tiên lượng thuận lợi. u tai sẽ giảm khi thính lực được hồi phục. Vấn đề điều trị cơ bản tập trung vào triệu chứng giảm thính lực với liệu pháp truyền dịch thể. Triệu chứng ù tai chỉ trở thành vấn đề đáng bàn luận khi bệnh bắt đầu hoặc đã chuyển sang giai đoạn mạn tính.
Vấn đề tâm lý trong điều trị ù tai mạn tính
Vì chứng ù tai thường không rõ nguyên nhân thực thể, nên các thầy thuốc cần lưu ý những vấn đề tâm lý sau:
- Những bệnh thực thể có thể được điều trị đạt kết quả rất tốt bằng thuốc hoặc bằng phẫu thuật, nhưng nhiều bệnh nhân ù tai không có nguyên nhân thực thể. Vì vậy, thái độ của thầy thuốc khi tiếp xúc với bệnh nhân và tiếp cận chẩn đoán cũng như các phương pháp điều trị phải rất thận trọng. Không bàng quan, hờ hững, có những lởi phán đoán, lời bình hoặc nhận xét hồ đồ thiếu căn cứ.
- Đối với bệnh nhân, có những người mới đi khám lần đầu tiên, nhưng cũng có người đã đi khám rất nhiều bác sĩ. Trong trường hợp thứ nhất, bệnh nhân đơn giản hoá việc khám và chữa bệnh và chỉ nghĩ đại khái rằng có bệnh, tới bác sĩ khám và dùng thuốc là khỏi; khi được điều trị không khỏi họ sẽ hoang mang. Đối với những người đã đi khám và được điều trị nhiều lần, đa số trong họ tới bác sĩ với ý thức “cảnh giác” và có thái độ quan trọng hoá bệnh tật một cách thái quá, mặc dù rất muốn nhưng lòng tin vào khả năng khỏi bệnh của họ đã bị giảm sút. Họ so sánh các bác sĩ với nhau về mặt này, mặt khác. Trong trường hợp này chỉ có những người bác sĩ hiểu, thông cảm với bệnh nhân, có kinh nghiệm chuyên môn mới có thể thành công.
Phải coi việc điều trị là công việc chung của bác sĩ cũng như của bệnh nhân, bệnh nhân phải có kỷ luật điều trị.
Chẩn đoán cũng là một phần của công tác điều trị. Hỏi bệnh kỹ, khám tỷ mỉ, chẩn đoán rõ ràng dễ hiểu cũng là một tiền đề tốt cho khả năng khỏi bệnh.
Nói chuyện, giải đáp mọi thắc mắc của bệnh nhân kỹ càng là điều rất cần thiết.
Điều trị bằng thuốc
Để đạt được mục đích điều trị cần xác định ba hoàn cảnh sau:
- Điều trị đặc hiệu triệu chứng ù tai.
- Điều trị nguyên nhân.
- Ù tai do thuốc.
Nếu ù tại do thuốc thì phương pháp điều trị duy nhất là cắt thuốc. Điều trị nguyên nhân ù tai có rất nhiều phương pháp khác nhau. Mục đích của điều trị đặc hiệu ù tai là can thiệp vào cơ chế bệnh sinh củạ nó và vẫn còn mang nhiều tính chất kinh nghiệm. Trong thực tế, cơ chế bệnh sinh của nhiều loại ù tai còn chưa rõ hoặc chưa hoàn toàn rõ rệt nên phương pháp điều trị theo bệnh sinh còn ở dạng giả thiết. Hơn nữa trong thực tế không có nhiều các thuốc can thiệp được vào hệ thính giác. Vì vậy, điều trị ù tai tương đối khó khăn.
Nguyên tắc điều trị bằng thuốc
Cơ sở cho thuốc điều trị ù tai là can thiệp vào:
- Tuần hoàn ốc tai.
- Các quá trình vận chuyển ion.
- Vận chuyển tại các si – náp cảm giác – thần kinh và thần kinh – thần kinh.
- Mã hoá thần kinh ở dây thính lực.
- Các quá trình ở trung khu thính giác.
Can thiệp vào tuần hoàn tai trong
Rất hay gặp trong ù tai cấp tính, thường kèm theo giảm thính lực. Nguyên nhân thường do co thắt mạch, hiện tượng nóng bừng trực tiếp tác động đến các tế bào lông ngoài.
Trong trường hợp ù tai mạn tính, nguyên nhân là do rối loạn chức năng không hồi phục củạ hệ thính giác. Mục tiêu điều trị là cải thiện các quá trình điện sinh lý, qua đó làm giảm hoặc mất đi triệu chứng ù tai. Như vậy ta phải hiểu rằng điều trị chứng ù tai không mang tính chất điều trị nguyên nhan mà chỉ là điều trị triệu chứng định hướng theo cơ chế bệnh sinh.
Các biện pháp điều trị nhằm giải quyết các yếu tố tuần hoàn như tăng huyết áp, tăng mỡ máu, tăng urê huyết, tiểu đường, làm giảm độ nhớt của máu, tăng chỉ số tuần hoàn, dãn mạch., nhằm cung cấp đủ oxy và đường cho tế bào thần kinh. Các biện pháp khác là hồi phục chức năng chuyển hoá, điều trị bằng oxy cao áp nhằm tăng nồng độ oxy hoà tan trong nội dịch, qua đó cải thiện triệu chứng lâm sàng. Dùng corticoid nhằm làm giảm các quá trình viêm ở thành mạch máu hoặc ở các khoang nội dịch qua đó gián tiếp làm tăng tuần hoàn.
Can thiệp vào các quá trình vận chuyển ion
Trong các tế bào, tổn thương thiếu oxy gây rối loạn nội môi. Thông qua dòng Ca+2 từ ngoại bào chảy vào, tế bào não thính giác cũng xảy ra quá trình tương tự vì các tế bào lông ngoài bị tổn thương sẽ không còn kích thích thính giác. Việc mất dinh dưỡng các thụ cảm thể glutamat sẽ dẫn đến rối loạn điều chỉnh Ca+2 gây dòng calci dư thừa (calcium – overload). Hậu quả này có thể được khắc phục bằng chỉ định cho thuốc chẹn kênh calci như nimodipin. Liệu pháp này làm tăng cơ hội sống sót của các tế bào bị tổn thương và có tác dụng đối với ù tai cấp tính hơn là bán cấp.
Các thuốc kháng calci còn có tác dụng tới các rối loạn hoạt động cơ học của các tế bào lông ngoài và còn có khả năng hạn chế các dòng ion bị rò rỉ.
Dần truyền qua si – náp giác quan – thần kinh (sensorneural) và thần kinh – thần kinh (neuroneurraí)
Những rối loạn quá trình hướng tâm do tổn thương tế bào lông ngoài dễ nhận biết nhất khi không có kích thích, hoặc khi kích thích thính giác có cường độ nhẹ. Các chât vận chuyển tác động vào nội môi, làm thay đổi chỉ số phóng điện cũng như chức năng của các sợi thân kinh thính lực hướng tâm. Có nhiều bằng chứng nói lên vai trò kết hợp có tính chạt quyết định của glutamat. Trong thực tế lâm sàng, khi sử dụng glutamat toàn thân và chất đối vận từng phân cuả nó (glutaminsaeure – diethylester) có thể làm giảm đáng kể ù tai trong một sô trường hợp cụ thể. Tác dụng tốt hơn có thể đạt được bằng một chất đối vận từng phần khác của glutamat (dẫn chất của quinoxalin; caroverin). Cả hai chất trên phong bế đặc hiệu các thụ cảm thể AMPA (các thụ cảm thể điều chỉnh các dòng ion Na+ vào trong tê bào), ngược lại với thụ cảm thể NMDA (điều chỉnh dòng ion Ca+2 vào trong tế bào). Sự mất thăng bằng các thụ cảm thể dưới nhóm của glutamat dẫn tới cái gọi là ù tai si – náp ốc nhĩ (cochlear – synaptic tinnitus). Khi sử dụng các chất đồng vận hoặc đối vận thỡ sự cân bằng được tái lập và làm giảm hoặc mât ù tai.
Tác động lên các chất dẫn truyền ở tế bào lông ngoài, ở đây có thể kể tới acetylcholin và GABA cũng như các chất đối vận của nó (atropin, benzodlazepin). Các chất này có thể vận dụng khi ù tai kèm theo nghe vang đau (hyperacusis, khi đó hoạt tính của tế bào lông ngoài bị giảm, tính tăng kích thích của các neuron trong colliculus inferior bị ức chế).
Mã hoá thần kinh trong dây thần kinh thính giác
Sự bình thường hoá các quá trình bệnh Ịý củạ dây thần kinh thính giác có thể đạt được bằng các thuốc chống loạn nhịp hoặc các thuốc chống động kinh. Các thuốc này tác động vào dòng natri chảy nhanh vào tế bào, từ đó tác động tới các quá trình kích thích ở các sợi thính giác hướng tâm. Thông qua cơ chế đó có thể hiểu được tác dụng ức chế của thuốc lên sự tăng phóng điện bệnh lý.
Một ví dụ điển hình là tác dụng của lidocain, với thuốc này nhiều bệnh nhân có thể giảm ù tai trong một giai đoạn nhất định.
Các quá trình thính giác trung ương
Tổn thương bệnh lý của hệ thính giác trung ương cũng có thể được ức chế bằng các thuốc chống loạn nhịp, chống co giật và glutamat. Kết quả thực nghiệm cho thấy các nhóm điện thế tự phát của dây thần kinh thính giác và nhân ốc tai của mèo trong thực nghiệm (đánh độc băng salycilat hoặc Chinin ghi được nhiều điện thế) các hoạt tính nhịp đó có thể được ức chế rất tốt bằng lidocain và glutamat.
Tác dụng của các thuốc an tĩnh, chống trầm cảm không chỉ dựa trên cơ sở của các ức chế không đặc hiệu, mà còn làm giảm các yếu tố tác động lên hệ thính lực trung ương làm tăng ù tai.
Ngoài ra, còn có các thuốc tác động lên khâu chuyển hoá phụ thuộc serotonin của các chất dẫn truyền thần kinh ở hệ thống dẫn truyền ly tâm.
Các thuốc dãn cơ và chống Parkinson (biperiden), cũng như Carbamazepin có thể được chỉ định trong điều trị palatomyoclonus (một chứng rối loạn ngoại tháp).
Các thuốc đã được kiểm tra tác dụng lâm sàng
Trong lịch sử các thuốc đã được sử dụng điều trị hệ thống thính lực là: các thuốc chống loạn nhịp, các thuốc chống co giật. Những báo cáo đầu tiên về điều trị ù tai cho thấy vai trò đi đầu của các thuốc gây tê cụ bộ dùng theo đường toàn thân (Bárány, 1935; Lewy, 1937…). Những năm sau đó có nhiều báo cáo về trị liệu ù tai căn nguyên khác nhau bằng lidocain theo đường tĩnh mạch, hoặc dẫn xuất của lidocain (tocainid) theo đường uống.
Các thuốc có tác dụng
– Thuốc chống loạn nhịp: lidocain, tocainid.
Thuốc chống co giật: Carbamazepin, phenytoin, lamotrigen.
Thuốc dẫn truyền (tiền tố) hoặc đồng vận của nó: glutamat, glutaminsaeure – diethylester, serotonin (- agonisten),
Chống trầm cảm ba vòng: amitriptylin.
Benzodiazepin, anxiolytica:
Kháng calci: nimodopin,
Thuốc khác: kháng histamin, salycilic.
Các thuốc ít có tác dụng
Đồng vận và kháng dẫn truyền: baclofen
Các thuốc đã được kiểm tra tác dụng lâm sàng
Có hàng trăm thuốc thuộc nhóm này và do kinh nghiệm cá nhân của các tác giả nêu ra mà chưa được thiết kế nghiên cứu lâm sàng cơ bản. Đó la các thuốc thuộc nhóm dãn mạch, chẹn beta, chẹn calci, dãn cơ, an tĩnh và cả liệu pháp oxy cao áp.
Các thuốc có tác dụng gây ù tai
Các thuốc có độc tính với hệ thính lực có thể gây ù tai (kèm theo giảm thính hoặc không) hoặc làm cho ù tai tăng nặng thêm.
Mất thính lực kéo dài, đặc biệt với các âm tần số cao, đặc trưng cho độc tính của aminoglucoside hoặc chất trị ung thư, đặc biệt là các hợp chất chứa platin và acid ethacrynic. ù tai thường kèm theo với đặc điểm âm thanh tần số cao và kéo dài.
Ù tai với mất thính lực có khả năng hồi phục thường liên quan tới việc sử dụng giảm đau hạ sốt non – steroid như acid acetyl sali cyIic, indomethacin, diclofenac và naproxen; các thuốc chống loạn nhịp như Chinin, Chinidin cũng như thuốc điều trị sốt rét chloroquin. Mức độ ù tai phụ thuộc vào liều lượng thuốc được dùng và thường được phục hồi sau khi cắt thuốc. Riêng đối với Chinin và chloroquin có thể có hiệu ứng tích luỹ nên nếu dùng thuốc thường xuyên có thể chuyển thành ù tai lâu dài, vĩnh viễn.
Ù tai mà không có giảm thính lực đáng kể có thể do nhiều loại thuốc khác nhau, tuy nhiên, các thuốc này trong các hoàn cảnh khác lại được sử dụng để điều trị ù tai. Đó là các thuốc nhóm chống loạn nhịp, chống co giật, chống trầm cảm, thuốc hạ huyết áp, glutamat và chẹn beta. Muốn xác định trong trường hợp cụ thể có thể cắt thuốc nghi vấn.
Các phác đồ khuyến cáo trong điều trị ù tai
Ù tai cấp (thời gian kéo dài dưới 3 tuần)
- Truyền dịch và dùng thuốc dãn mạch, Ví dụ:
+ Rheomacrodex 500ml + procain 400 – 1000mg theo đường truyền trong 10 ngày hay
+ Hydroxyethylstaerke (HAES steril) 10%, 500ml + Pentoxifyllin (trental) 300mg theo đường truyền trong 10 ngày.
- Thuốc dãn mạch theo đường uống, ví dụ:
+ Naftidrofuryl (dusodril ret) X 3 lần/ngày, mỗi lần 1 viên (kéo dài hơn 1 năm)
- Các thuốc chẹn calci, ví dụ:
+ Flunarizin (sibelium capsule) X 2 – 3 lần/ngày, mỗi lần 1 viên.
+ Nimodipin (nimotop tabl) X 4 lần/ngày, mỗi lần 1 viên.
- Các thuốc chống loạn nhịp: trong trường hợp dị ứng với lidocain dùng Xylocain 100mg theo đường tĩnh mạch trong 5 phút, ví dụ:
Tocainid (Xylotocan tabl) X 3 – 4 lần/ngày, mỗi lần 400mg.
- Các thuốc chống co giật, ví dụ:
Carbamazepin (tegretal tabl) X 3 – 4 lần/ngày, mỗi lần 400mg.
- Điều trị bằng các thuốc dẫn truyền thần kinh, ví dụ:
+ Glutaminsaeurediethylester và glutamat (20mg dung dịch 0,025% pha trong nước muối sinh lý).
+ Carover 160mg pha trong 100ml nước muối sinh lý.
+ Chất đối vận với GABA trong trường hợp có nghe vang đau.
+ Clonazepam đường uống.
- Các thuốc chống trầm cảm ba vòng, ví dụ:
+ Amitriptylin (saroten).
+ Benzodiazepin (valium).
Các thể ù tai khách quan palatomyoclonus, ví dụ: Carbamazepin (tegretal) X 3lần/ngày, mỗi lần 400mg.