ĐẠI CƯƠNG
Gãy hai xương cẳng chân bao gồm tất cả các loại gãy đi từ mâm chày tới mắt cá. Trong khuôn khổ bài này chỉ đề cập đến gãy thân 2 xương cẳng chân.
- Định nghĩa
Gãy thân hai xương cẳng chân là loại gãy dưới nếp gấp gối 5cm và trên nếp gấp cổ chân 5cm.
- Đặc đỉểm giải phẫu hai xương cẳng chân
Xương chày là hình lăng trụ tam giác với mào chày ở phía trước, khi xuống 1/3 dưới là hình trụ tròn nên đây là điểm yếu rất dễ bị gãy.
Mạch nuôi xương càng xuống thấp càng nghèo nàn ( 1/3 dưới) khi gãy vùng này xương khó liền.
Các khối cơ bố trí quanh xương không đồng đều, phía sau có khối cơ chắc khoẻ, phía trước không có cơ mà ngay dưới da là xương vì vậy khi gãy rất dễ bị lộ xương.
Cấu tạo các khoang hẹp, thành khoang chắc vì vậy khi có phù nề, chảy máu trong khoang dễ gây hội chứng chèn ép khoang cẳng chân.
- Cơ chế gãy xương
Cơ chế chấn thương trực tiếp chủ yếu gây gãy xương hở.
Cơ chế chấn thương gián tiếp xương gãy chéo, xoắn.
GIẢI PHẪU BỆNH
- Tổn thương xương: tùy thuộc vào cơ chế chấn thương, nguyên nhân tai nạn
Gãy đơn giản: gãy đôi ngang, gãy chéo.
Gãy phức tạp: gãy nhiều mảnh, nhiều tầng.
Hay gãy ở vị trí 1/3 dưới (điểm yếu của xương).
Có thể gãy 1 xương chày hoặc 1 xương mác.
- Tổn thương phần mềm
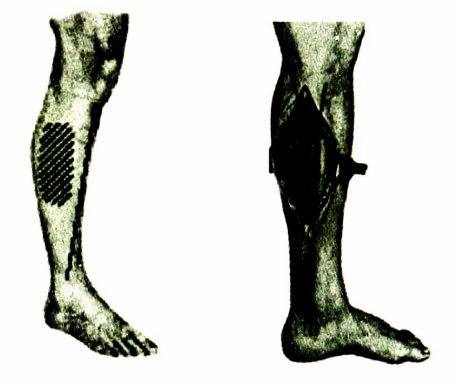
Gãy hở: chia 3 độ theo Gustilo.
- Độ I: gãy hở mà vết thương (VT) phần mềm nhỏ < lcm, vết thương gọn, sạch, thường là loại gãy hở trong chọc ra.
- Độ II: gãy hở mà vết thương lớn >lcm đến 10cm, vết thương gọn, sạch.
- Độ III: là loại gãy hở rất nặng, tỷ lệ cắt cụt chi cao khoảngl5%.
- Độ Illa: vết thương rộng, phần mềm dập nát nhiều nhưng xương còn được che phủ một cách thích hợp.
- Độ Illb: mất rộng phần mềm, lộ cả một đoạn xương ra ngoài. Khi căt lọc vết thương, muốn che xương phải chuyển vạt cơ hoặc vạt da-cân để
- Độ IIIc: vừa dập nát phần mềm vừa tổn thương mạch máu và thần kinh.
- Tổn thương mạch, thần kinh
Tổn thương đứt mạch máu, thần kinh (đứt mạch máu thần kinh trong gãy kín hoặc trong gãy hở độ IIIc)
Có thể gây ra hội chứng chén ép khoang cẳng chân.
BIẾN CHỨNG
- Biến chứng ngay
Sốíc chấn thương: đặc biệt ở gãy xương hở.
Tổn thương mạch , thần kinh.
Hội chứng chèn ép khoang.
- Biến chứng sớm
Nhiễm khuẩn. Nhất là hoại thư và hoại thư sinh hơi.
Rối loạn dinh dưỡng kiểu Sudex: cẳng chân sưng nề, nổi nhiều nốt phổng nước ở da.Từ các nốt phỏng nước này có thể dẫn đến nhiễm trùng vào sâu trong xương.
- Di chứng
Chậm liền: sau 4-5 tháng mà xương không liền.
Khớp giả: ngoài 6 tháng mà xương không liền.
Can lệch: gây nên ngắn chi, lệch trục chi, làm bệnh nhân không đi lại được. Viêm xương: nhất là sau gãy xương hở, điều trị rất phức tạp và tốn kém.
LÂM SÀNG VÀ X.QUANG
Để chẩn đoán xác định, dựa vào lâm sàng và X quang, thường là dễ.
- Lâm sàng
Sau tai nạn bệnh nhân rất đau vùng gãy, có thể gây nên sốc.
Mất cơ năng của cẳng chân.
Gấp góc ở cẳng chân.
Sờ thấy đầu xương gãy di lệch ngay dưới da.
Cẳng bàn chân xoay đổ ra mặt giường.
- Xquang
Chụp Xquang để chẩn đoán được loại gãy (đơn giản hay phức tạp), sự di lệch của các đầu xương.
Chú ý:
- Đánh giá tình trạng toàn thân và các thương tổn phối hợp (nếu có).
- Đánh giá tình trạng lớp da: có bị bong lóc ngầm, bị bầm dập không. Có các nốt phỏng nước không và mức độ nhiễm bẩn tại ổ gãy ?
Nếu có vết rách da phải xem có thông với ổ gãy hay không?
Các vết bầm dập da ngang mức ổ gãy phải lo tới nguy cơ hoại tử da, lộ xương thứ phát (thành gẫy hở).
- Đánh giá tình trạng mạch máu và thần kinh: kiểm tra mạch chày trước và chày sau (ở mu chân và ống gót), độ nóng ấm của bàn chân, bắp chân có căng không? cảm giác và vận động của bàn chân, ngón chân như thế nào?
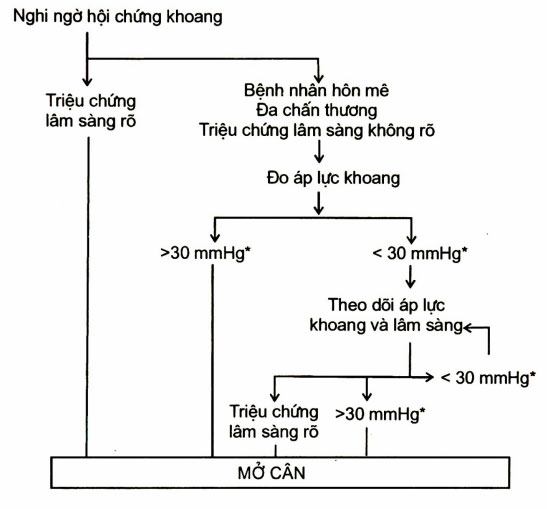
- Hội chứng chèn ép khoang cẳng chân( HC CEK)
Không phải chỉ gãy cẳng chân mới có hội chứng này. Hội chứng chèn ép khoang nói chung có tới 45% là do chấn thương gãy xương, trong 45% đó thì 80% là gãy xương cẳng chân, bàn chân.
Hội chứng chèn ép khoang xuất hiện khi có tổn thương các mạch máu trong xương, trong phần mềm, gây máu tụ trong các khoang chật hẹp. Các hiện tượng rối loạn vận mạch, tăng xuất tiết gây phù nề tổ chức, càng phù nề càng tăng chèn ép khoang… đó là một vòng luẩn quẩn
Tăng áp lực trong khoang cơ xương gây chèn ép tuần hoàn mao mạch. Gây hoại tử tổ chức như trong tắc mạch do nhiễm khuẩn.
- Hội chứng chèn ép khoang gây ra:
Quá 8 giờ mà không xử lý hội chứng chèn ép khoang coi như đã có những tổn thương không hồi phục.
- Lâm sàng hội chứng chèn ép khoang:
Matsen đưa ra 5 biểu hiện lâm sàng của hội chứng chèn ép khoang căng chân như sau:
- Đau quá mức thông thường của một gãy xương, mặc dù đã được bất động chi gãy.
- Căng cứng toàn bộ cẳng chân vì vậy ngày trước được gọi là hội chứng Bắp chân căng.
- Tê bì và có cảm giác “kiến bò” ở đầu ngón, về sau không còn nhận biết đượccác ngón.
- Đau tăng khi vận động thụ động, căng dãn cơ bắp.
- Liệt vận động các ngón.
Ông đã đưa ra bảng chẩn đoán phân biệt với các tổn thương mạch máu hoặc dập đứt thần kinh.
Bảng 9.1. Chẩn đoán phân biệt với các tổn thương mạch máu hoặc dập đứt thần kinh
|
| (Theo America Syposium on trauma to the leg sequela – 1981) |
- Cận lâm sàng chẩn đoán HC chèn ép khoang:
Chẩn đoán hội chứng chèn ép khoang khó khi bệnh nhân có đa chấn thương, tụt huyết áp, lúc này có thể cho đo áp lực khoang bằng cách chọc kim có cathéter để đo: bình thường áp lực trong cơ bắp là 10 mmHg và có thể lên 30mmHg trong thì tâm thu; trên 30mmHg là phải mổ cấp cứu mở cân ngay
Đo giao động mạch bằng Doppler: thấy mất hoặc giảm lưu lượng dòng chảy ở phía hạ lưu.
Chụp mạch, chụp C.T Scanner.
Các xét nghiệm: công thức máu để đánh giá tình trạng mất máu, xét nghiệm chức năng gan- thận, xét nghiệm các yếu tố đông máu để loại trừ chèn ép khoang do bệnh về máu
ĐIỀU TRỊ
Điều trị gãy kín
- Cấp cứu ban đẩu: (như gãy xương đùi)
Bất động chi gãy bằng nẹp.
Phòng chống sốc dựa vào toàn trạng bệnh nhân và công thức máu.
Giảm đau bằng các loại thuốc: morphin 0,01g, Feldéne 20 mg.
- Điều trị bảo tồn
Bó bột ngay những trường hợp gãy không di lệch.
Nắn và bó bột những trường hợp di lệch ít và gãy vững (là những trường hợp gãy đơn giản, có răng lược cài nhau).
Nắn kéo bằng tay hoặc nắn trên khung Boehler rồi bó bột đùi – cẳng – bàn chân để gối gấp nhẹ 20°, thay bột thẳng sau 3 tuần, bột ôm gối (Sarmiento) sau 6 tuần, để bột trong 3 tháng. Chăm sóc chi sau bó bột và hướng dẫn tập luyện.
Kéo liên tục: khi không thể nắn được, kéo được hoàn chỉnh ngay hoặc kéo liên tục trong một số ca gãy vụn sau 3-4 tuần rồi chuyển sang bó bột.
Điều trị phẫu thuật
- Các phẫu thuật mở ổ gãy:
Đường vào xương chày để kết hợp xương
- Đường trước ngoài: ở phía trước, cách mào chày 1 cm, đi dọc chiều dài cẳng chân, dưới cân nông là cơ chày trước, vén cơ này để vào KHX. Đường này an toàn nhất vì có cơ chày trước che xương.
- Đường trước trong: cách bờ trong xương chày lcm, đi dọc chiều dài cẳng chân. Đường này không nên dùng khi chân phù nề nhiều, nhất là khi có nhiều nốt phỏng nước vì dễ gây hoại tử da, lộ xương, lộ dụng cụ kết hợp xương…
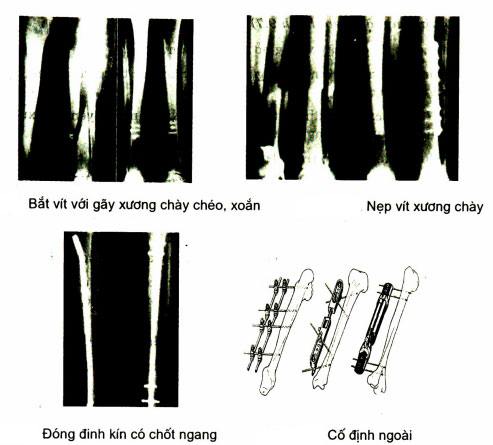
Bắt vít đơn thuần: áp dụng cho gãy chéo vát, soắn .Cách này ít làm tổn thương màng xương. Thường giữ không thật chắc nên có khi phải bó bột tăng cường.
Buộc vòng các ca gãy chéo vát. soắn. Ngày nay không còn được áp dụng
Đóng đinh nôị tuỷ xuôi dòng mở ổ gãy( đinh Kuntcher), đinh có chốt kiểu Sig.
Đặt nẹp vít AO: cố định chắc, nhưng dễ tổn thương màng xương. Đặt nẹp mặt trong tuy dễ làm nhưng nguy cơ hoại tử da nơi có nẹp vít. Đặt nẹp mặt ngoài có cơ che phủ nhưng khó làm.
- Phẫu thuật không mở ổ gảy
Đinh nội tuỷ đơn thuần dưới màn huỳnh quang tăng sáng có lợi là ít gây tổn thương nuôi dưỡng của xương nhưng không chống được xoay. Đinh có chốt ngang ưu điểm chắc hơn, chống được xoay.
Điều trị gãy hở
- Nguyên tắc:
Cố định xương chắc chắn
Xử trí tốt da và phần mềm
Phòng ngừa nhiễm khuẩn bằng kháng sinh
Phòng ngừa uốn ván (SAT 1500 đ.v)
- Kết hơp xương bên trong ngay bằng đinh hoặc nẹp vít nếu thể trạng bệnh nhân tốt, gãy hở độ 1, độ 2 đến sớm, phẫu thuật viên chuyên khoa có kinh nghiệm.
Ở các nước tiên tiến, người ta kết hợp xương bên trong ngay với cả gãy hở độ 3a. Ở Việt nam, chống chỉ dịnh này vì môi trường tai nạn bẩn, điều kiện trang thiết bị y tế chưa cho phép.
Đây là một phương pháp tốt: xương được che phủ, tỷ lệ liền xương khá nhưng hết sức thận trọng vì dễ nhiễm khuẩn.
- Cố đinh ngoài
Chỉ định rất tốt cho gãy xương hở nặng, đến muộn.
Cố định ngoài vừa cố định xương vững để chăm sóc tốt phần mềm , lại có tỷ lộ liền xương kỳ đấu cao.
- Kéo liên tục: dùng đinh Steimann hoặc Kirschner xuyên qua xương gót, kéo liên tục trên khung Braun.
Trọng lượng kéo: 1/8-1/6 trọng lượng cơ thể.
Ưu điểm: chăm sóc và theo dõi được vết thương. Khi kéo liên tục thì chi chỉ bị che khuất một mặt dưới nằm trên khung Braun, còn lại 3 mặt: trên, trong và rr> ặt ngoài tiện cho theo dõi và chăm sóc.Kéo liên tục còn làm cho cơ đỡ căng, thuận lợi cho kết hợp xương về sau.
Nhược điểm: nhiều trường hợp phải phẫu thuật kết hợp xương thì 2.
- Bó bột: sau khi xử lý vết thương, làm sạch xương, đặt xương về thẳng trục, phủ cơ che xương, kéo thẳng chi và bó bột rạch dọc, bất động 2 khớp lân cận.
Ưu điểm: áp dụng được rộng rãi cho mọi tuyến, đơn giản, rẻ tiền.
Nhược điểm: khó chăm sóc vết thương, không bất động được xương gãy.Vì vậy khó cứu được chi gãy hở nặng.
Điều trị hội chứng chèn ép khoang
Với nguyên tắc: bất động xương vững, giải phóng khoang chèn ép, giải quyết rác thương tổn vê mạch máu và thần kinh
- Theo dõi hội chứng ép khoang: khi lâm sàng chưa rõ rệt; áp lực khoang không cao (xem hình 9.8).
- Cho bệnh nhân vào viện; kéo liên tục trên khung Braun.
- Cho thuốc giảm đau; giảm phù nề; kháng sinh.
- Theo dõi liên tục ít nhất trong 24 giờ — 48 giờ.
- Phẫu thuât rach cân, giải phóng khoang:
Phải mở cân cấp cứu ngay khi dấu hiệu lâm sàng rõ ràng, áp lực khoang tăng cao >30 mmHg.
- Rạch cân: rạch cân 4 khoang bằng 2 đường rạch: đường rạch ngoài (vào khoang bên, khoang trước), đường rạch trong (vào khoang sau nông và sâu).
- Đường rạch: đi suốt chiều dài cẳng chân, rạch đứt cân nông, cân sâu (cân nội cơ của cơ dép), lấy hết máu tụ, kiểm tra bó mạch khoeo và chày sau.(H.9)
- Cố’ định xương: bằng cô’ định ngoài hoặc kéo liên tục qua xương gót.
- Sau mổ: kháng sinh toàn thân liều cao; giảm đau; chông phù nề- kê cao chân.
- Theo dõi sát tình trạng hoại tử phần mềm tiếp tục sau khi mở cân để kịp thòi xử trí tiếp
- Khâu lại da hoặc vá da sau 1-2 tuần.