Tá tràng là tạng nằm trong phúc mạc nhưng về mặt phẫu thuật, tá tràng được coi là tạng nằm sau phúc mạc vì nó dính vào thành bụng sau. Những tổn thương ở mặt sau tá tràng liên quan trực tiếp tới khoang sau phúc mạc.
Tá tràng là nơi luân chuyển một lượng dịch rất lớn của đường tiêu hoá trên (khoảng 10 lít dịch đi qua tá tràng trong 24 giờ, không kể đến lượng dịch và thức ăn đưa vào hàng ngày, chủ yếu là dịch dạ dày, dịch tuỵ, dịch mật …). Mặt khác, tá tràng là nơi khởi đầu của quá trình tiêu hoá thức ăn do sự có mặt của men tuỵ hoạt hoá do đó thương tổn của tá tràng rất khó liền vì có sự cản trỏ lành vết thương của các yếu tố– nói trên nên dễ rò hoặc bục miệng nối sau mổ.
Vỡ tá tràng ở mặt sau gây nhiễm trùng nặng khoang sau phúc mạc. Trên lâm sàng rất khó phát hiện sớm vì thế tỷ lệ tử vong cao.
Chấn thương tá tràng thường gặp trong bối cảnh đa chấn thương, cùng lúc có thể gặp vỡ gan, vỡ lách, chấn thương ngực, sọ não … và nhất là vỡ tuy phối hợp.
SƠ LƯỢC VỀ GIẢI PHẪU
Hình thể ngoài
Tá tràng được hình thành từ đoạn cuối ruột đầu và đoạn đầu ruột giữa thời kỳ phôi thai, ở người trưởng thành, tá tràng dài khoảng 25cm, bắt đầu từ môn vị tối góc tá tràng. Tá tràng là khúc ruột non duy nhất có vị trí giải phẫu sâu nhất, cố định vào thành bụng sau và có các ông tiết của tuy và gan đổ vào. Hình dáng của tá tràng tương đối thay đổi, nhưng thường có dạng chữ “C”, chiều lõm quay sang bên trái, ôm lấy đầu tuy. Tá tràng được chia thành 4 đoạn:
- Đoạn I tá tràng (phần trên): từ môn vị chạy sang phải và ra sau, hơi chếch lên trên; từ mặt trước thân đốt sống thắt lưng I sang bò phải của cột sống và tĩnh mạch chủ dưới. Phần đầu tiên của đoạn này là phần di động vì nó không dính vào thành bụng sau và phình to nên được gọi là hành tá tràng. Ranh giới để phân biệt đoạn di động và đoạn cố định là động mạch vị tá tràng.
- Đoạn II tá tràng (phần xuông): chạy xuông dọc bờ phải của cột sống thắt lưng, từ cổ túi mật qua bò phải của các thân đốt thắt lưng II và III, qua rốn thận và đoạn đầu của niệu quản phải. Đoạn này dài khoảng 8 cm, có rễ mạc treo đại tràng ngang chạy qua phía trước.
- Đoạn III tá tràng (đoạn ngang): chạy sang bên trái, phía sau là cơ thắt lưng phải, tĩnh mạch chủ dưới, cột sống thắt lưng, động mạch chủ và cơ thắt lưng trái; phía trước có rễ mạc treo ruột non, các quai ruột và thân động mạch mạc treo tràng trên.
_ Đoạn IV tá tràng (đoạn lên): từ bờ trái của động mạch chủ bụng đi lên, rẽ ngoặt ra trước tạo thành góc tá hỗng tràng. Góc này cao gần tương đương với đoạn I tá tràng. Các cơ trơn và sợi chun đi lên từ mặt sau tá tràng (trừ đoạn I) tới cột trụ phải tạo thành cơ treo tá tràng (cơ Treitz).
Chỗ ngoặt từ đoạn I sang đoạn II gọi là gối trên, chỗ ngoặt từ đoạn II sang đoạn III gọi là gối dưới.
Cấu tạo và hình thể bên trong
Thành tá tràng gồm 4 lớp.
- Thanh mạc: đoạn di động của tá tràng có phúc mạc phủ ở cả hai mặt. Hai lá phúc mạc này ở bò trên liên tiếp với hai lá của nội mạc nhỏ, bờ dưới liên tiếp với hai lá của mạc nối lớn. Ngược lại với đoạn di động, đoạn cố định chỉ có phúc mạc phủ ở phía trước, ở phía sau tá tràng dính với các tạng sau phúc mạc bởi mạc dính Treitz.
- Lớp cơ: gồm hai thố cơ: thớ dọc ở nông, thớ vòng ở sâu.
- Lóp dưới niêm mạc: là tổ chức liên kết mỏng và nhão chứa nhiều mạch máu và thần kinh.
- Lớp niêm mạc: màu hồng, mịn như nhung, bao gồm:
+ Nhung mao: trông mịn như nhung, ở giữa các lông có các mao mạch và bạch mạch. Chính các mạch này hấp thụ các chất dinh dưỡng vào cơ thể.
+ Van ruột: là các nếp vòng ngang ở niêm mạc. Van ruột làm cho diện hấp thụ của niêm mạc ruột tăng lên.
+ Các tuyến và nang: có hai loại tuyến: tuyến ruột (Iiebekuhn) và tuyến tá tràng (Brunner) chỉ có ở phần trên núm ruột to tiết ra dịch tá tràng.
+ Núm ruột to: nằm ở trong đoạn II tá tràng chỗ nối 2/3 trên với 1/3 dưới. Núm ruột to rỗng ở giữa tạo thành bóng Vater. Đổ vào trong bóng có ống mật chủ và ống tuỵ chính.
+ Núm ruột bé: ở trên núm ruột to khoảng 3cm. Đỉnh của núm có ống tuy phụ (Santorini) đố vào tá tràng. Đôi khi không có núm mà chỉ có lỗ của ống tuy phụ.
- Mạch nuôi dưỡng: mạch máu nuôi dưỡng tá tràng từ 2 nguồn:
- Từ động mạch thân tạng: động mạch tá tuy phải trên và dưới.
- Từ động mạch mạc treo tràng trên: động mạch tá tuỵ dưới.
SINH LÝ TÁ TRÀNG
Tá tràng đóng vai trò như một hành lang nối dạ dày với hỗng tràng. Thức căn sau khi được dạ dày tạo thành vị chấp sẽ được đẩy xuống tá tràng qua môn vị.
Tại tá tràng, quá trình chủ yếu của sự tiêu hoá và hấp thu bắt đầu được khới động nhờ dịch mật và dịch tuỵ. 24 giờ trong ngày có khoảng 10 lít dịch của đường tiêu hoá trên đi qua tá tràng, không kể đến lượng dịch và thức ăn đưa vào hàng ngày, bao gồm: 1500 – 2000ml nước bọt, 2500 – 3000ml dịch dạ dày, 500 – 800ml dịch mật và từ 1500 – 2500 ml dịch tuy. Men tuy được hoạt hoá là thành phần chủ yêu của dung tích tá tràng và nó là lý do chính cản trở sự lành vết thương, gây nên những biến chứng trầm trọng trong chấn thương tá tràng.
THƯƠNG TỔN GIẢI PHẪU BỆNH
- Vỡ tá tràng trong phúc mạc
Vỡ tá tràng trong phúc mạc làm tràn ngập dịch tiêu hoá, dịch mật trong ổ bụng. Thương tổn thường có bò nham nhở, tổ chức dập nát xung quanh thường lớn hơn tổn thương nhìn thấy trên thành tá tràng. Có thể thấy máu tụ lớn dưới thanh mạch xung quanh tổn thương và lan sang các tạng lân cận, nhất là đầu tuy.
- Vỡ tá tràng sau phúc mạc
Do tá tràng vỡ ở mặt sau nên ổ bụng thường có ít dịch vàng trong do phản ứng của phúc mạc. Thường thấy khối máu tụ lớn sau phúc mạc, có khi lan tối hố chậu phải. Trong khối thấy có dịch tiêu hoá và đôi khi có hơi. Rễ mạc treo đại tràng ngang có những vết xanh do ứ đọng dịch mật, là dấu hiệu tốt để phát hiện vỡ tá tràng khi mổ.
- Thương tổn phối hợp
Có thế thấy vỡ gan, thận nhất là vỡ tuy phối hợp.
- Phân loại giải phẫu bệnh
Có nhiều cách phân loại giải phẫu bệnh chấn thương tá tràng. Nhìn chung, các phân loại này đều dựa và mức độ tổn thương của tá tràng (có vỡ hoặc không) và tuy (tổn thương Wirsung hoặc không) quan sát thấy trong khi mổ. Phân loại được sử dụng nhiều nhất hiện nay là phân loại của AAST năm 1990.
| Độ | Tổn thương |
| 1 | Rách thanh mạc, tụ máu hoặc đụng giập, không thủng. |
| II | Rách hoàn toàn tá tràng, tuỵ không tổn thương. |
| III | Có bất cứ 2 độ trên, kết hợp với chấn thương tối thiểu ở tuỵ: đụng giập, tụ máu, rách nhưng ống tuỵ không tổn thương. |
| IV | Tổn thương nặng đầu tuỵ và tá tràng kết hợp |
Ngoài thương tổn ở tá tràng, còn có thể thấy các thương tổn phối hợp khác như vỡ gan, vỡ lách, vỡ ruột non, đại tràng, chấn thương sọ não, chấn thương ngực gãy xương… làm trầm trọng thêm bệnh cảnh lâm sàng.
CHẨN ĐOÁN
Xác định cơ chế
- Do chấn thương mạnh trực tiếp vào bụng trên rốn, tá tràng bị ép vào cột sống.
- Thường kèm theo chấn thương các tạng vùng lân cận nhất là gan, lách, thận và các cuông mạch gây sốc mất máu.
Lâm sàng
- Trường hợp vỡ tá tràng trong phúc mạc: thực chất là chẩn đoán viêm phúc mạc do vỡ tạng rỗng:
Cơ năng:
- Đau bụng sau chấn thương
- Bí trung đại tiện
- Khó thở
Toàn thân:
Trong những giờ đầu không sốt, toàn thân ít thay đổi. Nếu đến muộn người bệnh trong tình trạng nhiễm trùng rõ: môi khô, lưỡi bẩn, hơi thở hôi, sốt cao 39 – 40°.
Thực thể:
- Thành bụng bầm tím, xây xát vùng trên rốn.
- Bụng co cứng như gỗ giống như trong thủng dạ dày.
- Cảm ứng phúc mạc: ấn đau khắp bụng.
- Thăm trực tràng túi cùng Douglas phồng, đau.
Xét nghiệm:
- Bạch cầu tăng > 10000, đa nhân trung tính tăng.
- Chụp bụng không chuẩn bị có liềm hơi. Nếu không có liềm hơi cũng không loại trừ được tạng rỗng.
- Siêu âm bụng có dịch
- Chọc rửa ổ bụng có dịch tiêu hoá hoặc nếu không rõ thử bạch cầu > 500BC/mm3
Trường hợp vỡ tá tràng sau phúc mạc
Vỡ tá tràng sau phúc mạc là trường hợp khó phát hiện được sớm. Sau tai nạn chấn thương trực tiếp vào vùng trên rốn, người bệnh đến viện với triệu chứng:
Cơ năng:
- Đau bụng trên rốn liên tục, đau tự nhiên, đau sâu, đau lan lên vai trái.
- vẫn trung đại tiện được.
Toàn thân:
Nếu đến sớm toàn thân chưa thay đổi. Nếu đến muộn dấu hiệu nhiễm trùng rõ.
Thực thể:
- Vết xây xát bầm tím trên rốn
- Đến sớm bụng mềm, xẹp, vùng trên rốn ấn đau, không rõ phản ứng. Đến muộn bụng trướng (hội chứng sau phúc mạc), ấn có phản ứng vùng trên rốn.
Xét nghiệm:
- Hồng cầu, bạch cầu ít giúp cho chẩn đoán sớm. Bạch cầu cao trong trường hợp đến viện muộn.
- Amylase máu tăng sớm sau chấn thương.
- Chụp bụng không chuẩn bị có thể thấy hơi quanh thận phải, một dấu hiệu đặc trưng của vỡ tá tràng sau phúc mạc.
- Trong trường hợp nghi ngờ vỡ tá tràng sau phúc mạc có thể chụp lưu thông dạ dày ruột với uống thuốc cản quang (loại tan trong nước) có thể thấy thuốc trào ra khoang sau phúc mạc.
- Siêu âm thường ít đặc hiệu do bụng trướng hơi. Tuy nhiên có thể thấy hơi quanh thận phải.
- Chọc rửa ổ bụng thường nước rửa trong, cần phải thử amylase dịch rửa ổ bụng.
- Chụp Scanner có thể giúp chẩn đoán sớm vỡ tá tràng, nhất là khi có thương tổn tuỵ phối hợp.
Tóm lại vỡ tá tràng sau phúc mạc triệu chứng lâm sàng và cận lâm sàng thường nghèo nàn, ít đặc hiệu vì thế thường phát hiện muộn: bệnh nhân có dấu hiệu nhiễm khuẩn, nhiễm độc rõ, tình trạng suy kiệt, urê huyết cao, suy đa dạng. Tỷ lệ tử vong rất cao.
CÁC PHƯƠNG PHÁP ĐIỀU TRỊ
Nguyên tắc
- Chỉ định mổ cấp cứu: mê nội khí quản kết hợp thuốc giãn cơ
- Dùng kháng sinh toàn thân ngay khi khởi mê
- Đường rạch giữa trên – dưới rốn rộng rãi
- Thăm dò tổn thương với nguyên tắc:
+ Toàn bộ các tạng trong ổ bụng
+ Theo trình tự nhất định
+ Đánh dấu mỗi khi tìm thấy tổn thương, tiếp tục tìm cho đến khi xem hết các tạng
+ Đánh giá tổng thể mức độ tổn thương rồi chọn cách xử lý tối ưu nhất với nguyên tắc:
. Ưu tiêu cứu sống bệnh nhân
. Thương tổn càng phức tạp, bệnh nhân càng nặng cách xử lý càng nhẹ nhàng, đơn giản. Chữa di chứng về sau nếu bệnh nhân sống
Điều trị thực thụ
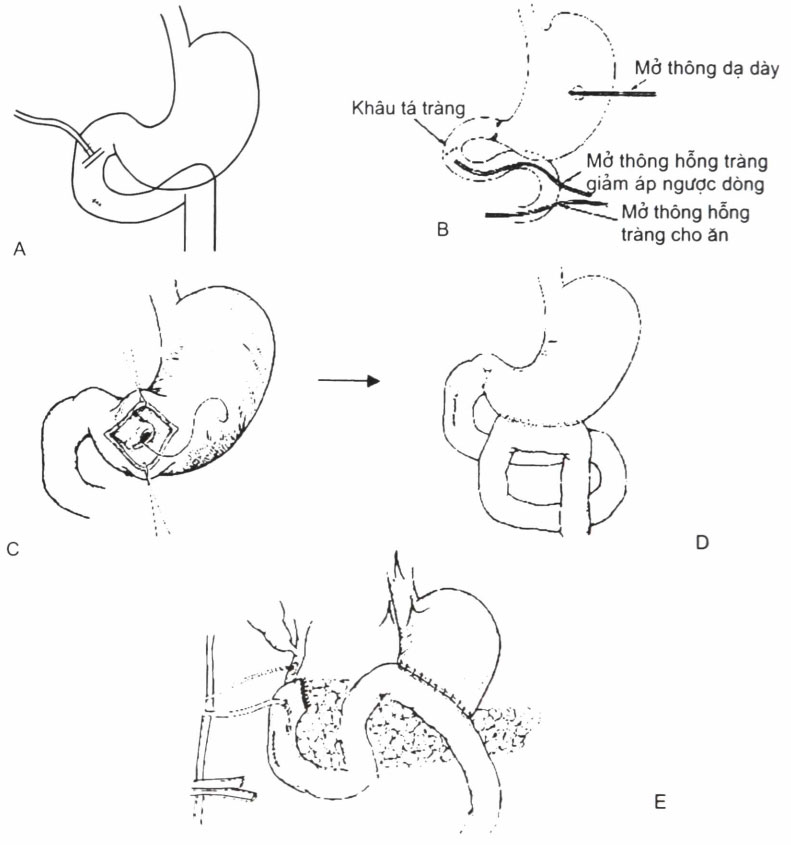
Hình 4.1. Các phương pháp điều trị bảo tồn tá tràng
A: Mở thông giảm áp bằng Kehr B: Phương pháp 3 ống thông
C,D: Phương pháp loại trừ môn vị E: Túi thừa hoá tá tràng
- Bộc lộ tá tràng để đánh giá tổn thương
+ Hạ góc đại tràng phải
+ Bóc khung tá tràng khỏi thành bụng sau (thủ thuật Kocher)
- Phân loại tổn thương tá tràng trong mổ
Sử dụng phân loại của AAST năm 1990
- Các phương pháp điều trị
Do đặc điểm sinh lý của tá tràng là nơi luân chuyển một lượng dịch rất lớn của đường tiêu hoá và là nơi bắt đầu của quá trình tiêu hoá thức ăn với sự có mặt của men tuỵ hoạt động, nhất là men tiêu đạm, nên những thương tổn vỡ tá tràng ở vùng này rất khó liền, nguy cơ bục và rõ chỗ khâu vết thương rất cao. Vì thế, nguyên tắc điều trị vỡ tá tràng là làm giảm tối thiểu lượng dịch và thức ăn đi qua tá tràng, loại bỏ tạm thời hay vĩnh viễn nó ra khỏi đường tiêu hoá, giúp cho vết thương mau liền, hạn chế biến chứng rò và bục chỗ khâu, có như thế mới giảm được tỷ lệ tử vong.
Có hai phương pháp điều trị phẫu thuật tá tràng: điều trị bảo tồn và điều trị cắt bỏ.
Điều trị bảo tồn
Đôi với những trường hợp chấn thương chỉ gây tụ máu dưới thanh mạc, tụ máu dưới niêm mạc hoặc rách thanh mạc tá tràng, chưa gây thủng thì xử trí tương đôi đơn giản: chỉ cần khâu thanh mạc bị rách hoặc lấy bỏ máu tụ nhưng không được làm thủng tá tràng.
Đối với các tổn thương độ II, độ III (AAST), có thể chọn các phương pháp phẫu thuật sau:
Khâu vết thương đơn thuần: chỉ có thể làm được khi vết thương sắc gọn, không dập nát lớn và mất nhiều tổ chức. Nên dẫn lưu túi mật để giảm áp.
Khâu vết thương kết hợp với phẫu thuật bảo vệ
Mở thông giảm áp: chỉ định cho những tổn thương rách, vỡ tá tràng không quá lớn, đến trước 12 giờ sau chấn thương:
- Giảm áp bằng đặt một ống thông chữ T vào tá tràng phía trên chỗ khâu vết thương.
- Kỹ thuật 3 ông thông: sau khi cắt lọc và khâu kín vết thương hai lớp thì thực hiện:
+ 1 ông dạ dày
+ 1 ống đặt ở hồng tràng lên tá tràng để giảm áp vết thương tá tràng
+ 1 ông đặt vào hỗng tràng để nuôi dưỡng.
Túi thừa hoá tá tràng (PT Berne): kỹ thuật nàỵ bao gồm việc khâu vết thương tá tràng, cắt hang vị, cắt thân thần kinh X, nối vị tràng, dân lưu tá tràng, dẫn lưu đường mật, mở thông hỗng tràng. Mục đích của kỹ thuật này là loại bỏ hoàn toàn tá tràng khỏi đường tiêu hoá. Chỉ định trong những trường hợp vỡ tá tràng nặng.
Loại trừ môn vị (PT Jordan.): kỹ thuật này thực hiện sau khi đã cắt lọc và khâu thương tổn ở tá tràng bằng việc nối vị tràng, qua đường mở dạ dày dùng chỉ tiêu chậm khâu tịt niêm mạc môn vị. Chỗ khâu này sẽ lưu thông trở lại vào khoảng tháng đầu sau mổ. Đích của phẫu thuật thu được giống như phẫu thuật túi thừa hoá tràng nhưng không cần cắt hang vị và thần kinh X. Phương pháp này cũng được chỉ định trong những trường hợp vỡ tá tràng nặng.
Nối một quai ruột vào vết thương (Patch – độ IV – AAST): khi vết thương ở tá tràng rộng, mất nhiều tổ chức, nếu khâu có thể gây hẹp hoặc những thương tổn lộ bóng Vater rộng thì có thể đưa một quai hỗng tràng lên nối vào vết thương (kiểu chữ Y) sau khi đã cắt lọc sạch tổ chức dập nát.
Đối với những vết thương ở D4: có thể cắt bỏ góc tá – hỗng tràng và làm miệng nối tá – hỗng tràng tối tổ chức lành.
Phương pháp cắt bỏ
Phương pháp này chỉ định cho những tổn thương độ rv – độ V có giập nát nặng đầu tuy – tá tràng, thương tổn kết hợp ống Wirsung hoặc Choledoque, bao gồm:
- Cắt đầu tuy – tá tràng (Duodéno – pancréatectomie – céphalique) hoặc
- Cắt khối tá tụy toàn bộ.
Theo dõi sau mổ
Đối với thương tổn tá tràng được xử trí sớm, kể cả thương tổn sau phúc mạc, sau phẫu thuật thường tiến triển thuận lợi. Ngược lại, với những thương tổn vỡ tá tràng sau phúc mạc xử trí muộn, nhất là khi có viêm nhiễm nặng khoang sau phúc mạc thì hậu phẫu rất nặng nề, tỷ lệ rò, bục chỗ khâu tá tràng dẫn đến tử vong rất cao.
Rò hoặc bục chỗ khâu vêt thương tá tràng thường xảy ra vào ngày thứ 3 – 5 sau mổ.
Lâm sàng biêu hiện: đau bụng, sôt cao 39 – 40°, dẫn lưu dưới gan ra dịch mật, ấn đau khu trú dưới sườn phải hoặc đau và có cảm ứng phúc mạc khắp bụng.
Đôi với trường hợp rò khu trú phải tách vết mổ, đặt thêm dẫn lưu qua chỗ tách vào ô dịch đê hút liên tục; sử dụng kháng sinh toàn thân hoạt phổ rộng, bồi phụ đu nước và điện giải và nuôi dưỡng qua ông mở thông hỗng tràng. Điều trị rò thường kéo dài ngày nằm viện và gây nhiều biến chứng do nằm lâu, suy kiệt vì mất dich. Trong trường hợp dịch mật nhiều phải lấy lại để bơm qua ống mổ thông hỗng tràng họặc Ông thông dạ dày để giảm nguy cơ mất dịch và điện giải. Phải làm bilan xuât nhập dịch hàng ngày đê bồi phụ đủ nước và điện giải và nặng lượng cần thiết.
Đối với trường hợp viêm phúc mạc toàn thể phải tiến hành mổ lại để khâu lại chỗ bục và dẫn lưu tá tràng, lau rửa và dẫn lưu ổ bụng. Những trường hợp này thường nặng, tỷ lệ tử vong rất cao do nhiễm trùng, nhiễm độc, suy đa tạng.
KẾT LUẬN
Vỡ tá tràng là thương tổn hiếm gặp nhưng là thương tổn nặng vì nó thường xảy ra trong bệnh cảnh đa chấn thương do vị trí giải phẫu đặc biệt của nó.
Điều trị phẫu thuật chấn thương tá tràng tương đối phức tạp, thay đổi theo mức độ thương tổn tại tá tràng, thương tổn phối hợp – nhất là khi có thương tổn tuỵ đi cùng và thời gian xử trí sớm hay muộn sau chấn thương. Không có một phẫu thuật nào có thể áp dụng được cho tất cả các trường hợp vỡ tá tràng. Do vậy chỉ có chính phẫu thuật viên mới là người hiểu và chọn cách điều trị nào là thích hợp nhất, tốt nhất cho người bệnh.


