ĐẠI CƯƠNG
Tổn thương các dây thần kinh sọ não là một trong những biểu hiện tổn thương khu trú của hệ thần kinh trung ương, việc phát hiện ra những tổn thương đó có vai trò rất quan trọng trong chẩn đoán định khu hệ thần kinh trên lâm sàng.
TỔN THƯƠNG DÂY KHỨU GIÁC (DÂY I)
Giảm (hyposmie) hoặc mất khứu giác (anosmie)
Đây là tình trạng bệnh nhân nhận biết kém hoặc không nhận biết được mùi của các vật.
Nguyên nhân thường gặp là u, viêm mũi gây tổn thương neuron thứ 1. Tổn thương dải khứu do viêm màng não, u hố sọ trước, chấn thương gây vỡ nền sọ trước, u thần kinh đệm hoặc u màng não của dây khứu giác, u tuyến yên hoặc rối loạn phân ly…
Ảo khứu (olfactive hallucination)
Ảọ khứu là tình trạng bệnh nhân nhận thấy những mùi lạ (thường là các mùi rất khó chịu, hôi, hắc…) trong khi mùi đó không tồn tại trong thực tế (những người xung quanh không ngửi thấy).
Ảo khứu thường gặp ở dạng tiền triệu của các cơn động kinh thái dương, u thuỳ trán hoặc u thuỳ thái dương.
Cần lưu ý rằng nhận thức khứu giác và nhận thức vị giác có liên quan chặt chẽ với nhau. Mất vị giác (ageusie) có thể làm cho bệnh nhân có cảm giác như bản thân bị mất khứu kèm theo.
TỔN THƯƠNG DÂY THỊ GIÁC (DÂY II)
Rối loạn thị lực
Mất thị lực (amaurosis): là tình trạng mất hoàn toàn thị lực. Nguyên nhân thường do tổn thương các môi trường quang học (bị đục hoặc do tật khúc xạ) cũng như mất khả năng tiếp nhận của hệ thần kinh (từ võng mạc đến thuỳ chẩm).
Mất thị lực thoáng qua (amaurosis fugax): thường là triệu chứng thoảng qua (aura) của các bệnh lý diễn biến thành cơn như động kinh hoặc Migraine, cũng có thể là triệu chứng của tình trạng thiếu máu não thoáng qua.
Giảm thị lực (amplyopia): là tình trạng giảm khả năng nhận biết thị giác. Nguyên nhân thường gặp là:
+ Viêm dây thần kinh thị giác do nhiều nguyên nhân nhự: giạng mai, đái tháo đường, viêm màng não…; cũng có khi viêm dây thị giác chỉ giới hạn ờ phần đầu gây phù hoặc đỏ gai thị thần kinh, hoặc cũng có thể chỉ có viêm gai thị thần kinh.
+ Viêm thần kinh hậu nhãn cầu (nevrite optique retrobulbaire).
+ Viêm tủy thị thần kinh (bệnh Devic hay neuromyelitis optica).
+ Tăng áp lực nội sọ.
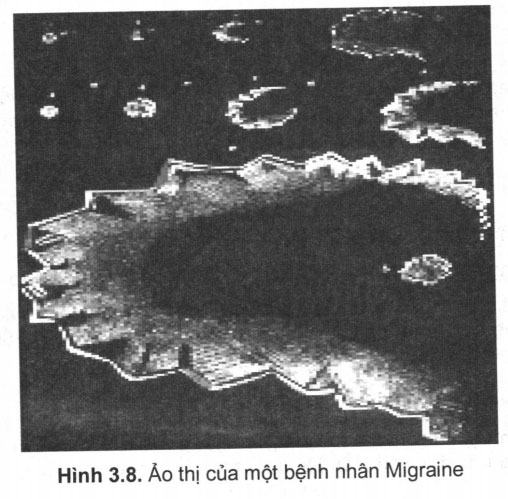
- Ảo thị: có thể ờ dạng ảo thị đơn giản, nhìn thấy các vật khác nhau (photoma) như trong triệu chứng thoảng qua (aura)trước cơn động kinh hoặc trước cơn Migraine (ở dạng sơ đo pháo đài, có hình zích – zắc; thuật ngữ tiếng Pháp là Fortification à la Vauban); hoặc ảo thị ở dạng phức tạp như nhìn thấy hình người, cảnh vật chuyển động, thường thấy ở các bệnh nhân tâm thần.
Rối loạn nhìn màu
Bệnh nhân không có khả năng phân biệt các màu sắc:
- Rối loạn nhìn màu (dyschromatopsie)
- Mất nhìn màu (achromatopsie).
Rối loạn thị trường
Thị trường của bệnh nhân có thể bị tổn thương hoàn toàn gây mù toàn bộ thị trường hoặc không hoàn toàn gây nên các ám điểm (scotom) hoặc bán manh (hemianopsia).
Ám điểm (scotome)
Scotom có thể là sinh lý như điểm mù sinh lý tương ứng với gai thị trên võng mạc. Scotom cũng có thể là bệnh lý do tốn thương của bản thân võng mạc hoặc một ổ tổn thương nhỏ trên đường dẫn truyền thị giác hoặc tổn thương tại vỏ não thị giác.
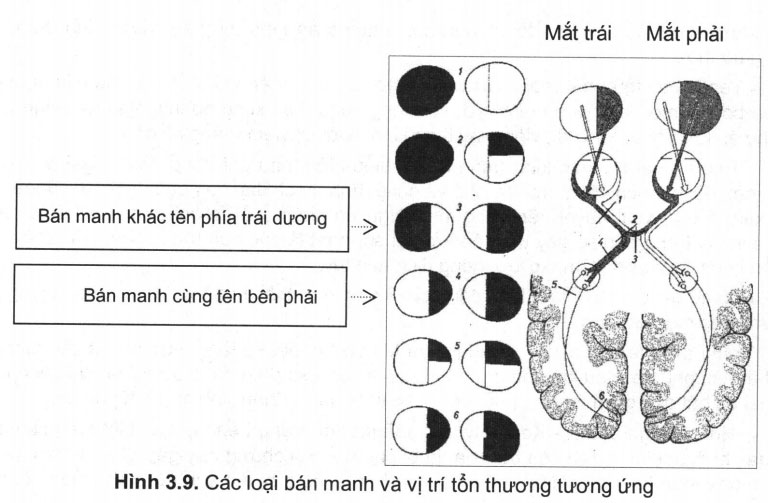
Bán manh (hemianopsia)
Bán manh có 2 loại: bán manh cùng bên và bán manh khác bên.
- Bán manh cùng tên (còn gọi là bán manh đồng danh) (hay bán manh cùng bên phải hoặc trái): nguyên nhân do tổn thương tại đường dẫn truyền thị giác sau giao thoa (tractus optica, radiatio optica,vỏ não thuỳ chẩm). Tổn thương thuỳ chẩm có thể gây bán manh góc (nếu tổn thương dưới khe cựa gây bán manh góc trên, ngược lại tổn thương trên khe cựa gây bán manh góc dưới, trong các trường hợp này là bán manh đồng danh). Những tổn thương vùng thái dương (u não) cũng có thể gây bán manh góc.
- Bán manh khác tên: ví dụ như bán manh mũi hai bên (rất hiếm) và bán manh thái dương hai bên. Bán manh thái dương hai bên thường do các tổn thương chèn các sợi thị giác vùng giao thoa. Nguyên nhân thường là u tuyến yên hoặc u sọ hầu, u thần kinh đệm của bản thân giao thoa thị giác.
Đáy mắt (fundus)
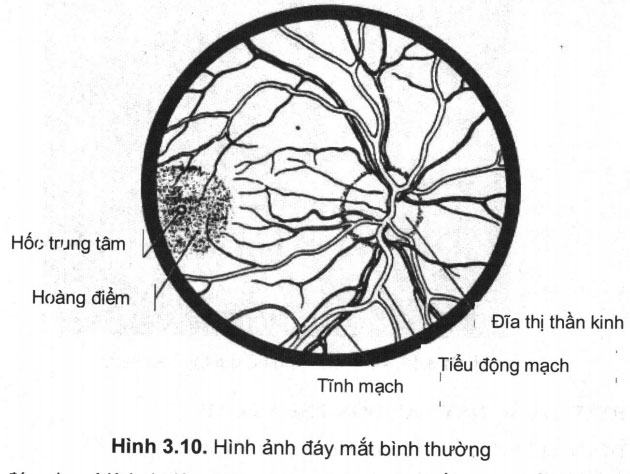
Khi soi đáy mắt cần quan tâm nhận xét những thay đổi của võng mạc, điểm vàng, mạch máu, gai thị…; trong đó, quan trọng nhất trong lâm sàng thần kinh là những thay đổi của gai thị thần kinh.
– Bình thường (hình 3.10): khi soi đáy mắt ta thấy gai thị thần kinh có hình tròn hoặc bầu dục, màu hồng nhạt hơi vàng da cam, bờ gai rõ ở phía thái dương nhưng bạc hơn ở phía mũi.
 Bệnh lý: đáng lưu ý là hai triệu chứng teo gai thị và phù nề gai thị thần kinh.
Bệnh lý: đáng lưu ý là hai triệu chứng teo gai thị và phù nề gai thị thần kinh.
+ Teo gai thị: biểu hiện là màu gai thị bạc trắng, bờ gai sắc nét. Có hai loại teo gai thị:
+ Teo gai thị nguyên phát (quá trình teo gai không qua giai đoạn phù nề): thường do các quá trình bệnh lý từ giao thoa thị giác ra trước, chủ yếu là các tổn thương trực tiếp như chấn thương vào lỗ thị giác do vỡ nền sọ, u dây thần kinh thị giác, viêm dính màng nhện vùng giao thoa.
+ Teo gai thị thứ phát (gai thị thần kinh teo sau giai đoạn phù nề): đặc điểm là màu gai thị bạc và bờ gai mờ, không rõ gianh giới với vùng võng mạc xung quanh. Nguyên nhân thường do tăng áp lực nội sọ kéo dài, viêm dây thần kinh thị giác, viêm màng bồ đào.
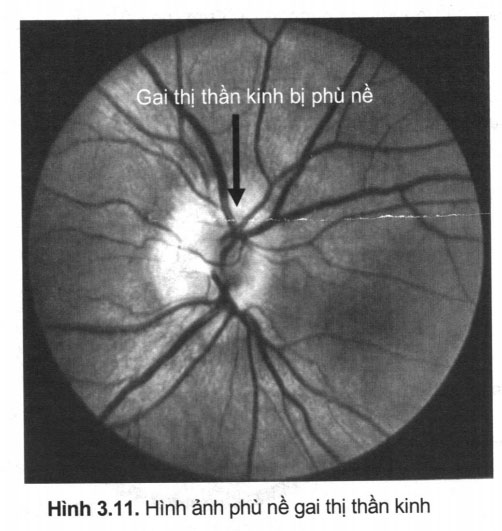
+ Phù nề gai thị thần kinh (hình 3.11): biểu hiện màu gai hồng đỏ, bờ gai bị xoá nhòa hoặc mất, động mạch võng mạc co nhỏ và căng, tĩnh mạch dãn và ngoằn ngoèo, có thể có các đám xuất tiết và xuất huyết trên võng mạc. Nguyên nhân phù nề gai thị thần kinh là các quá trình bệnh lý trong hộp sọ gây tăng áp lực nội sọ, nhất là các quá trình choán chỗ ở hố sau vì nó gần kênh Sylvius dễ làm tắc lưu thông dịch não tuỷ.
Phù nề gai thị nếu chỉnh kính đèn soi +3 điốp mới thấy rõ bờ gai thì tương đương gai thị lồi hơn võng mạc khoảng 1mm.
Trong thực tế chỉ từ 8 – 10 ngày sau khi áp lực nội sọ tăng thực sự và liên tục, gai thị mới bắt đầu phù nề. Sau khi tình trạng tăng áp lực nội sọ đã giảm thực sự thì chỉ vài ngày sau phù gai đã bắt đầu giảm, nhưng phải đến 4 – 6 tuần gai thị thần kinh mới hết phù nề.
+ Hội chứng Forster – Kennedy: đây là một tình trạng bệnh lý đặc biệt biểu hiện là một bên gai thị thần kinh bị teo còn bên kia thì bị phù nề. Hội chứng này gặp trong u nền thuỳ trán hoặc u dây thần kinh thị giác. Trước hết gai thị bên có u bị teo sau đó gai thị bên đối diện bị phù nề.
TỔN THƯƠNG CÁC DÂY VẬN ĐỘNG NHÃN CẦU
Dây TK vận nhãn chung ( occulomotorius = dây III).
Dây TK ròng rọc; dây cơ chéo to mắt ( trochearis = dây IV).
Dây TK vận nhãn ngoài ( abducens = dây VI).
Tổn thương dây vận nhãn chung (dây III)
Dây vận nhãn chung có thể bị tổn thương độc lập hoặc tổn thương phối hợp với chức năng liếc, với tổn thương các dây thần kinh sọ não khác cũng như phối hợp với tổn thương của các chức năng thần kinh khác.
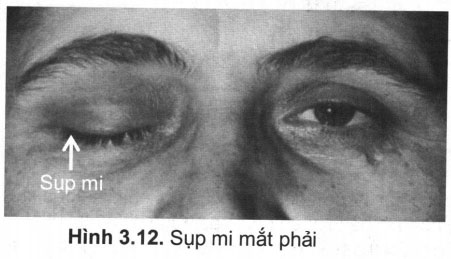
- Trường hợp tổn thương dây III hoàn toàn gây:
+ Sụp mi (ptosis) thường xảy ra muộn (hình 3.12).
+ Lác ngoài và xuống dưới.
+ Nhìn đôi (hình giả ở bên đối diện).
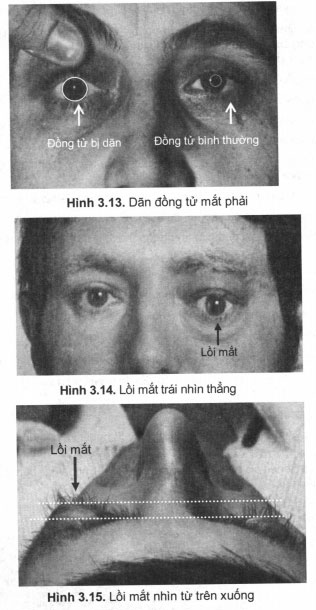
+ Dãn đồng tử (hình 3.13), rối loạn các phản xạ với ánh sáng (pupillary direct and consensual light reflex).
+ Liệt điều tiết (tổn thương m. ciliaris = occomodation Reflex).
+ Rối loạn hội tụ (nhãn cầu không đưa lên và vào trong được).
+ Nhãn cầu hơi lồi (exophthalmus) do tổn thương một số cơ ngoài nhãn cầu (hingt 3.14;3.15)
+ Cần chẩn đoán phân biệt với bệnh Tabes:
- Dấu hiệu Argyl – Robertson: mất phản xạ đồng tử với ánh sáng, còn phản xạ điều tiết.
- Dấu hiệu Westphal: mất phản xạ gân gối.
- Dấu hiệu Romberg dương tính.
- Tổn thương dây III không hoàn toàn: có thể biểu hiện ở nhiều mức độ khác nhau.
- Tổn thượng chèn ép củ não sinh tư: từ đồi thị (thalamus) xuống, gây hội chứng Parinaud (liệt liếc lên + rối loạn đồng tử và hội tụ).
- Tổn thương cuống não gây:
+ Hội chứng Weber: bên tổn thương liệt dây III ngoại vi, bên đối diện liệt trung ương nửa người.
+ Hội chứng Benedict: bên tổn thương liệt dây III ngoại vi, bên đối diện run, múa vờn, múa giật và run tiểu não.
+ Tổn thương hạch giao cảm cổ (như trong Pancoast – tumor) gây hội chứng Horner (biểu hiện bằng tam chứng: co đồng tử, sụp mi và thụt nhãn cầu).
Tổn thương dây thần kinh cơ chéo lớn (dây IV)
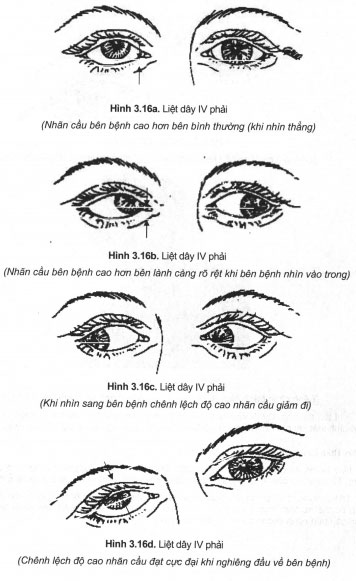
Khi tổn thương dây IV đơn độc nhãn cầu hơi nhìn lên trên khi nhìn thẳng (hình 3.16a), triệu chứng biểu hiện rõ hơn khi bệnh nhân nhìn vào trong phía mũi (hình 3.16b), khi nhìn ra ngoài triệu chứng hầu như không còn (hình 3.16c). Nhìn đôi hơi chếch khi bệnh nhân nhìn xuống dưới và nhìn về phía mắt lành, bệnh nhân thường tự điều chỉnh bằng cách nghiêng đầu về bên lành (hình 3.16f). Khi nghiêng đầu về bên tổn thương nhãn cầu bên liệt càng nhìn cao hơn (hình 3.16d), khi nghiêng đầu về bên đối diện biểu hiện trên không còn nữa (dấu hiệu Bielschovvsky dương tính, hình 3.16e).

Khi tổn thương dây III và dây IV kết hợp, gây nhìn đôi dọc (vertical diplopsie), hình giả ở dưới hình thật khi nhìn xuống dưới, rối loạn đồng tử, thường gặp trong u tuyến tùng.
Dây thần kinh vận nhãn ngoài (dây VI)
Hay bị tổn thương nhất vì nó có đoạn nằm trên nền sọ dài nhất và nó nằm trên nền sọ cứng. Tổn thương dây VI ít có giá trị chẩn đoán định khu, nhất là khi nó tôn thương đơn độc.
Triệu chứng tổn thương: khi bệnh nhân nhìn thẳng, nhãn cầu bên liệt lệch vào đường giữa, cũng có thể nó lệch vào trong (lác trong, hình 3.17a), khi bệnh nhân liếc sang bên bệnh thì nhãn cầu bên bệnh không cử động (hình 3.17b).
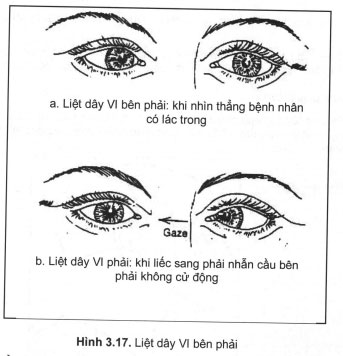
Thường gặp tổn thương dây VI trong các hội chứng sau:
- Hội chứng Moebius: liệt bẩm sinh dây VI và dây VII ở cả 2 bên.
- Hội chứng Foix: liệt dây VI, đau dây V nhánh 1, lồi mắt cùng bên, ứ trệ tĩnh mạch mặt (thường do u ở khe bướm).
- Khi tổn thương thân não (cuống và cầu não) gây các hội chửng Foville như sau:
+ Hội chứng Foville cuống não:
. Hai mắt luôn nhìn sang bên cỏ ổ tổn thương (người ta nói một cách ví von là bệnh nhân ngăm nhìn ổ tổn thương của mình), không liếc được sang bên đối diện và
. Liệt nửa người kiểu trung ương bên đối diện.
. Liệt mặt kiểu trung ương.
+ Hội chứng Foville cầu não trên:
Hai mắt luôn nhìn sang bên đối diện với ổ tổn thương (bệnh nhân ngắm nhìn nửa người bị liệt của mình), không liếc được về bên có ổ tổn thương.
- Liệt nửa người kiểu trung ương bên đối diện.
- Liệt mặt kiểu trung ương.
+ Hội chứng Foville cầu não dưới:
Hai mắt luôn nhìn sạng bên đối diện với ổ tổn thương (bệnh nhân ngắm nhìn nửa người liệt của mình), không liếc được về phía có ổ tổn thương.
Liệt nửa người kiểu trung ương ở bên đối diện (trừ mặt).
Liệt mặt kiểu ngoại vi bên có ổ tổn thương.
Hội chứng khe bướm (hội chứng Rochon – Duvignaud): liệt dây III, dây IV, dây V nhánh 1 và dây VI.
Hội chứng trần ổ mắt (hội chứng Rollet): các triệu chứng như trong Hội chứng khe bướm và có thêm tổn thương dây II (teo dây thị tiên phát, giảm thị lực, có thể có mủ).
Dây TK tam thoa (dây V)
- Tổn thương từng nhánh: thường do lạnh, chấn thương thường chỉ gây đau mức độ vừa phải, hay gặp nhất là đau nhánh 1 (bệnh nhân thường có cảm giác đau tại đâu cung lông mày và tê vùng trán).
– Đau bỏng buốt (causạlgia): do tổn thượng các nhánh dây V, với các triệụ chứng đau thành cơn kịch phát, tính chất bỏng rát như giằng xé, như cưa cắt; chảy nước mắt, nước bọt, nước mũi, mắt đỏ. Nếu tổn thương nhánh 1 còn có thể gây viêm giác mạc do liệt thần kinh (keratitis neuroparalytica). Tuổi mắc bệnh thường từ 50 – 60. Mọi kích thích đều có thể gây đau, nhất là xúc giác và vận động (như nhai, cắn…). Nguyên nhân thường là nguyên phát, Zona, viêm màng nhện nền sọ sau, các quá trình bệnh lý gây chèn ép dây thần kinh, các bệnh răng miệng, đái tháo đường.
- Hội chứng Costen: dị dạng hàm dưới làm hẹp khớp thái dương – hàm gây các triệu chứng đau vùng mặt.
- Tổn thương nhánh 3 dây V: gây liệt cơ nhai (tổn thương dưới nhân), co cứng cơ nhai (chứng khít hàm, Trismus) do uốn ván hoặc dại, co giật cơ nhai do tổn thương dưới vỏ và vỏ não.
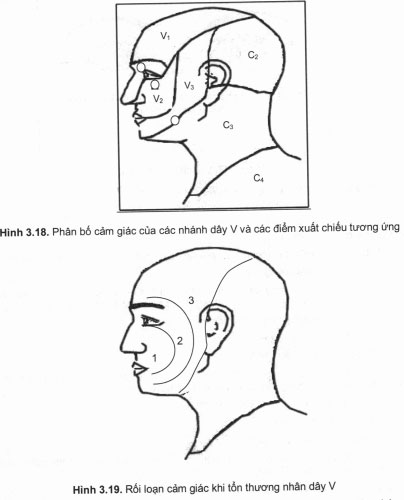
- Tổn thương nhân không hoàn toàn: gây rối loạn cảm giác kiểu khoanh hành. Tổn thương trước nhân gây rối loạn cảm giác ở khoanh hành trong cùng (quanh mũi miệng, hình 3.19.1). Tổn thương dưới – sau nhân gậy rối loạn cảm giác ở khoanh tiếp theo (hình 3.19.2). Tổn thương phần trên sau nhân gây rối loạn cảm giác ở khoanh ngoài cùng (hình 3.19.3).
- Tổn thương hạch Gasser: gâỵ đau cả ba nhánh dây V giảm hoặc mất cảm giác giác mạc, viêm giác mạc do liệt thần kinh, có thể gây loét giác mạc. Nguyên nhân thường do Zona, giang mai.
Tổn thương DTK mặt (dây VII)
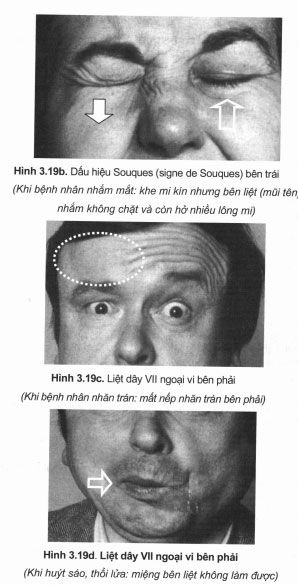
Tổn thương dây VII có hai loại: tổn thương trung ương và tổn thương ngoai vi. Có thể diễn đạt một cách nôm na là liệt dây VII trung ương là liệt 1/4 dưới của mặt còn liệt dây VII ngoại vi là liệt nửa mặt (phải hoặc trái).
Tổn thương trung ương
Dây VII rất rễ bị tổn thương trung ương khi có các quá trình bệnh lý khu trú trong hộp sọ. Nguyên nhân là nhân vận động dây VII có hai phận, phần trên (phân bố vận động cho 1/4 trên của mặt cùng bên) được chi phối bởi cả hai bán cầu, còn phần dưới (phân bố vận động cho 1/4 dưới của mặt cùng bên) chỉ được chi phối bởi một bán cầu bên đối diện. Do vậy, khi bán cầu bên đối diện bị tổn thương thì phần dưới của nhân vận động của dây VII bị tổn thương gây liệt 1/4 dưới của mặt.
Đặc điểm tổn thương trung ương:
- Liệt 1/4 dưới của mặt đối diện với ổ tổn thương.
- Thường có liệt nửa người cùng bên với liệt dây VII.
- Có liệt dây VII trung ương đơn độc (nhưng hiếm).
- Liệt dây VII trung ương có thể kết hợp với liệt nửa người kiểu trung ương bên đối diện (hội chứng Brissaud). Nguyên nhân là do tổn thương đoạn tren nhân dây VII nơi các sợi dây VII đã bắt chéo sang bên đối diện, còn các sợi tháp chưa bắt chéo (ở cầu não).
Tổn thương ngoại vi
- Đoạn trong sọ:
+ Hội chứng Millard – Gubler (do tổn thương 1/2 cầu não).
- Bên tổn thương: liệt dây VII ngoại vi.
- Bên đối diện: liệt nửa người kiểu trung ương.
+ Hội chứng Foville cầu não dưới (do tổn thương 1/2 cầu não dưới).
. Hai mắt luôn nhìn sang bên đối diện với tổn thương,
- Bên tổn thương: liệt dây VII ngoại vi.
. Bên đối diện: liệt nửa người (trừ mặt).
+ Hội chứng góc cầu tiểu não:
. Bên tổn thương: liệt dây V, dây VI, dây VII, dây VIII và rối loạn tiểu não.
. Bên đối diện: liệt nửa người kiểu trung ương.
- Đoạn trong xương đá:
+ Trong ống tai trong: tổn thương dây VII gặp trong chấn thương gây vỡ xương đá và các quá trình bệnh lý của dây VIII (như u dây VIII).
+ Trong cầu Fallop:
. Đoạn từ góc cầu tiểu não đến hạch gối gây tổn thương tất cả các nhánh. Biểu hiện lâm sàng là các triệu chứng:
- Rối loạn tiết lệ.
- Nghe vang đau (hyperakusis).
- Rối loạn tiết nước bọt.
- Rối loạn vị giác.
- Rối loạn cảm giác ống tai ngoài và một phần vành tai.
- Liệt nửa mặt.
. Đoạn giữa dây đá nông lớn và dây TK cơ bàn đạp: sẽ có các triệu chứng 2, 3, 4, 5, 6 và tăng tiết nước mắt.
. Đoạn giữa cơ bàn đạp và thừng nhĩ: sẽ gặp các triệu chứng 3, 4, 5 và 6 tăng tiết nước mắt.
. Đoạn ngoài sọ (tổn thương sau thừng nhĩ): gây tổn thương đơn thuần vận động các cơ bám da mặt và chảy nước mắt.
Các tổn thương dây VII khác
- Hội chứng Mẹlkerson – Rosenthal (có thể hoàn toàn với tất cả các triệu chứng nhưng cũng có thể không đầy đủ các triệu chứng sau):
+ Liệt mặt tái diễn hai bên.
+ Sưng sần má và môi (macrocheilie).
+ Lưỡi nhăn.
+ Nguyên nhân hội chứng này là do rối loạn cấu trúc, viêm; nếu do nguyên nhân thiếu máu thì có đau đầu kiểu Migraine.
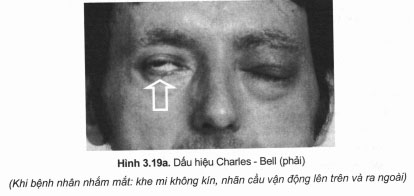
– Đau dây VII (hunt – neuralgie): trường hợp này hạch gối của dây VII phụ bị tổn thương và sẽ gây các triệu chứng
+ Đau ống tai ngoài.
+ Đau màng nhĩ.
+ Đau dây TK trước tai.
Nguyên nhân của chứng đau này là do Zoster oticus, chấn thương, các loại viêm khác.
- Tic co giật dây VII: biểu hiện bằng co giật các cơ mặt một hoặc hai bên làm bệnh nhân rất khó chịu. Co giật có thể giảm khi ngủ và tăng khi có yếu tố tâm lý.
- Chứng co cứng cơ mặt: thường xảy ra sau khi bệnh nhân bị liệt dây thần kinh số VII kiểu ngoại vi, các cơ mặt co cứng khiến bệnh nhân đau đớn khó chịu.
Tổn thương dây TK tiền đình – thính giác (dây VIII)
- Đột qụy tai trong (labyrinthapoplexy): do rối loạn tuần hoàn gây các triệu chứng sau
+ Không có tiền triệu.
+ Mất thính lực đột ngột.
+ Chóng mặt quay.
+ Rung giật nhãn cầu (nystagmus) về bên lành.
- Hội chứng Mènière:
+ Chóng mặt đột ngột thành cơn, có chu kỳ.
+ Chóng mặt dài hàng ngày cho tới hàng tuần.
+ Giảm thính lực, nếu nặng có thể điếc.
+ Buồn nôn, nôn dài vài phút tới hàng giờ.
+ Rung giật nhãn cầu về bên bệnh.
- Tổn thương phần tiền đình:
+ Chóng mặt (dizzess – vertigo): chóng mặt là một tình trạng bệnh lý, trong đó bệnh nhân có cảm giác mình chuyển động trong không gian (chóng mặt chủ quan) hoặc thây các vật xung quanh chuyển động xung quang mình (chóng mặt khách quan).
+ Rung giật nhãn cầu: có thể ở dạng dao động hoặc dạng rung giật.
. Rung giật nhãn cầu dao động: thường do nguyên nhân nhãn cầu (occular). Có thể ở dạng bẩm sinh trong thiểu năng tâm thần, mù màu, thoái hoá săc tô võng mạc; nhưng cũng có thể ở dạng di truyền, trong trường hợp này bệnh còn được gọi là rung giật nhãn câu gia đình.
. Rung giật nhãn cầu: đây là dạng nystagmus thực thụ và gồm có 2 pha (pha nhanh và pha chậm).
. Rung giật nhãn cầu tự phát là mức độ nặng, còn rung giật nhãn cầu khi liếc mắt tối đa về 2 bên hoặc lên trên hay xuống dưới là dạng nhẹ.
+ Hội chứng tiền đình ngoại vi (hội chứng tiền đình hài hoà) có đặc điểm:
. Rung giật nhãn cầu ngang hoặc xoay với tần số cao.
. Đồng thời có chỏng mặt quay về phía rung giật nhãn cầu.
. Nghiệm pháp Romberg dương tính (bệnh nhân ngã về bên rung giật nhãn cầu).
+ Rung giật nhãn cầu trong tiền đình trung ương:
. Do tổn thương trên nhân tiền đình, thường là dạng chóng mặt xoay.
. Buồn nôn, nôn.
. Bản chất rung giật nhãn cầu: bệnh nhân có cảm giác bồng bềnh, chòng chành như người say tầu xe; thời gian kéo dài nhiều tuần, nhiều tháng.
. Các dạng rung giật nhãn cầu trên có thể xảy ra theo chiều dọc (rung giật nhãn cầu dọc) thường do tổn thương trung ương; hoặc ngang (rung giật nhãn câu ngang) khi có tôn thương tiểu nãọ hoặc não giữa. Rung giật nhãn cầu về hướng liếc của mắt còn được gọi là rung giật nhãn cầu hướng nhìn.
- Tổn thương phần ốc tai: thường gặp trong u dây VIII, u màng não hoặc u sọ hầu (craniopharyngeom).
+ Rối loạn thính giác do tai giữa: thường theo kiểu giảm thính (nghễnh ngãng thần kinh = bradyacusis) và do tổn thương màng nhĩ hoặc các xương dẫn truyền âm.
+ Điếc (anacusis): do tổn thương các cơ quan corti, phần ốc tai của dây thần kinh cùng các nhân của nó.
. Trường hợp thứ nhất: có thể bệnh nhân chỉ mất thính giác với các âm tần số thấp và còn khả năng dẫn truyền âm qua xương.
. Trường hợp thứ hai: bệnh nhân rối loạn tri giác các tần số cao, giảm hoặc mất dẫn truyền qua xương. Trong nghiệm pháp Weber khi ta đặt âm thoa ở đỉnh đầu, nếu tổn thương do truyền âm thì bên tai bệnh sẽ nghe rõ, còn nếu tổn thương do thần kinh (do tiếp nhận) bên tai lành sẽ nghe rõ.
Trong u dây VIII, sự tiến triển tuần tự của các triệu chứng đã được Bimond diễn đạt thành phác đồ cụ thể như sau:
Điếc một tai -> mê cung mất hưng phấn (bệnh nhân có biểu hiện “dấu hiệu dây nói” nghĩa là chỉ nghe được bằng một tai).
Rung giật nhãn cầu.
-» Mất phản xạ giác mạc một bên.
Mất phối một bên.
Trong trường hợp bệnh tiến triển chậm có thể trải qua các giai đoạn sau:
. Giai đoạn 1: thời gian kéo dài khoảng từ 1 năm trở lên với các triệu chứng như: ù tai chóng mặt nhẹ, có “dấu hiệu dây nói”.
. Giai đoạn 2: chóng mặt ù tai -> điếc; nhưng chưa có hội chứng tăng áp lực nội sọ, chưa có chèn ép.
. Giai đoạn 3 có thêm: chóng mặt khách quan, tổn thương các dây TK sọ não khác (dây Vh; VI; VII), có hội chứng tiểu não, hội chứng tháp bên đối diện.
Dây TK lưỡi – hầu (dây IX), dây TK phế vị (dây X)
- Đau dây IX:
+ Thường đau thành cơn, đau chói, đau giật bùng nổ đột ngột, cơn đau dễ được gợi lên do các kích thích khác nhau (ví dụ: chạm vào amydal).
+ Vị trí đau: vùng amidan, gốc lưỡi, đau lan tới gốc hàm – sau tai và thường khu trú một bên.
+ Triệu chứng kèm theo: dị cảm ờ lưỡi, miệng khô, nước bọt quánh.
+ Nguyên nhân: chưa rõ, có thể ở giai đoạn tắt dục, rối loạn thần kinh, người mệt.
+ Điều trị bằng Carbamazepin.
+ Các hội chứng đặc biệt (khi có tổn thương hành não):
. Hội chứng Avellis:
- Liệt dây X (liệt màn hầu và thanh âm).
- Liệt nửa người bên đối diện.
Hội chứng Schmidt:
- Liệt dây IX, dây X, dây XI (thanh âm cơ thang và cơ ức – đòn – chũm).
- Liệt nửa người bên đối diện . HỘI chứng Jackson:
- Liệt dây IX, dây X, dây XII.
- Liệt nửa người bên đối diện.
. Hội chứng lỗ rách sau (HC Vernet): liệt dây IX, dây X, dây XI cùng bên với tổn thướng.
Dây gai (dây XI)
Dây XI ít khi bị tổn thương đơn độc và một bên mà thường kết hợp tổn thương cùng dây IX, X va XII.
- Trên lâm sàng ta thường gặp những biểu hiện tổn thương dây XI sau:
+ Co cơ ức – đòn – chũm gây quay đầu sang bên đối diện.
+ Giật cứng cơ ức – đòn – chũm gây ra chứng vẹo cổ (torticolis).
+ Giật rung cơ ức – đòn – chũm sẽ gây động tác lắc đầu về bên đối diện.
+ Liệt cơ ức – đòn – chũm: bệnh nhân không quay đầu về bên đối diện được, khi khám sức cơ ức đòn chũm chống lại sức cản không thấy khối cơ ức đòn chũm nổi lên.
+ Teo cơ ức – đòn – chũm: do tổn thương của bản thân cơ hoặc tổn thương thần kinh.
- Tổn thương dây XI thường do các nguyên nhân sau:
+ Hạch cổ, u vùng cổ.
+ Chấn thương hoặc vết thương hoả khí vùng cổ.
+ Tai biến trong khi sinh thiết hạch cổ (chạm vào dây XI và gây tổn thương dây TK).
+ U nền sọ hoặc vỡ nền sọ.
+ Viêm màng não nền sọ.
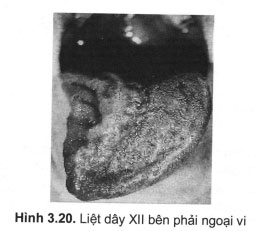
Dây hạ thiệt (dây XII)
- Triệu chứng tổn thương dây XII:
+ Vận động bất thường của lưỡi trong bệnh Parkinson, liệt toàn thể do giang mai có thể quan sát thấy động tác thò ra thụt vào nhanh của lưỡi. Ở các bệnh nhân múa giật (Sydenham hoặc Huntington) cũng thấy các động tác bất thường của lưỡi giống như ở chi.
+ Liệt lưỡi: thường liệt một bên với các triệu chứng:
. Run thớ cơ và teo 1/2 lưỡi.
- Đầu lưỡi lệch (khi nghỉ lệch nhẹ về bên lành, khi thè lưỡi ra lưỡi sẽ lệch về bên liệt, khi bệnh nhân rụt lưỡi lại sẽ lệch về bên lành).
. Bệnh nhân không thể chủ động đưa đầu lưỡi về bên lành được.
. Đường giữa lưỡi lõm sâu có thể tạo thành hình lòng máng.
Liệt cả hai bên lưỡi sẽ có các triệu chứng:
Lưỡi bất động.
Khó nhai nuốt và phát âm.
Teo và rung toàn bộ lưỡi.
– Nguyên nhân tổn thương dây hạ thiệt:
+ Liệt ngoại vi dây XII thường do:
Xơ cột bên teo cơ.
Viêm sừng trước tuỷ sống cấp tính.
Rỗng tuỷ khu vực hành não.
Nhuyễn não.
Chấn thương.
Bệnh Paget.
Lao màng não vùng nền.
Các u vùng sau mũi.
+ Liệt trung ương dây XII thường do:
Hội chứng giả hành não.
Nhồi máu não vùng nắp cả 2 bên bán cầu gây liệt môi, lưỡi, hầu, không teo cơ không rung giật cơ.
Đau đầu.
Chóng mặt.
- Rối loạn ý thức.


