Da là biểu mô che phủ. bảo bệ cơ thể gồm 7 lớp tế bào, trong đó lớp tế bào đáy có thể sinh ra ung thư tế bào đáy, lớp tế bào vảy có thể sinh ra ung thư biểu mô vảy. Ngoài ra, các tuyến phụ của da như tuyến mồ hôi, tuyến bã có thể sinh ra ung thư tuyến mồ hôi, tuyến bã. Ung thư da còn có sacôm Kaposi gặp trong bệnh AIDS và ung thư hắc tố nhưng được xếp thành bài riêng. Bài này đề cập đến ung thư biểu mô và ung thư tuyến phụ thuộc da.
Ung thư da tế bào đáy xuất phát từ lớp tế bào nằm ngay trên màng đáy của da. Loại ung thư này hay gặp ở người già, đa số vùng mặt, chiếm 65% trong tổng số các ung thư da. Đặc điểm chính của ung thư da tế bào đáy là phát triển chậm, không di căn hạch, không di căn xa, tiên lượng tốt.
Ung thư da tế bào vảy xuất phát từ lớp tế bào vảy gồm vài hàng tế bào đa diện, nằm trên lớp tế bào đáy. Loại này thường xuất hiện trên nền sẹo cũ, đa số ở tứ chi, chiếm 25% trong tổng số các ung thư da. Đặc điểm của ung thư da tế bào vảy là phát triển nhanh, thường di căn hạch, di căn xa, tiên lượng xấu.
Ung thư tuyến phụ thuộc da xuất phát từ tế bào của tuyến mồ hôi hoặc tuyến bã, đa số ở vùng da đầu và vùng nách, chiếm khoảng 10% trong tổng số ung thư da. Đặc điểm của ung thư tuyến phụ thuộc da là phát triển nhanh, hay di căn hạch, di căn xa, tiên lượng rất xấu.
Về dịch tễ học, ung thư da thường gặp ở người già, nam giới nhiều hơn nữ giới. Bệnh xuất hiện ở vùng da hở, 90% ở vùng mặt. Tỷ lệ mắc ung thư da ở Việt Nam khoảng từ 2,9 – 4,5/100.000 dân.
Về nguyên nhân sinh bệnh, ung thư da chủ yếu do tia cực tím. Một số nguyên nhân khác như tia phóng xạ, chất thạch tín, hoá chất diệt cỏ. Sẹo bỏng lâu ngậy, mụn cơm, xơ da nhiễm sắc được coi là tổn thương tiền ung thư. Các tổn thương này có thể biến dạng từ lành tính sang ác tính sau một thời gian dài tổn tại và phát triển.
CHẨN ĐOÁN
Chẩn đoán ung thư da dựa vào triệu chứng lâm sàng và sinh thiết tổn thương.
- Chẩn đoán sớm ung thư da
Có 4 triệu chứng báo hiệu giúp chẩn đoán sớm ung thư da:
Loét lâu liền hoặc loét rớm máu.
Biến đổi dày sừng có loét, nổi cục, dễ chảy máu.
Loét hoặc nổi cục trên bề mặt sẹo cũ.
Mảng đỏ mạn tính có loét.
Các tổn thương trên nếu soi kính lúp sẽ thấy rõ hơn các mạch tân tạo xung quanh. Cần sinh thiết chẩn đoán mô bệnh học.
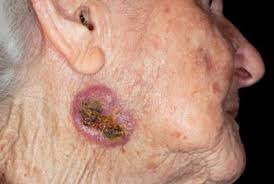
- Chẩn đoán ung thư da tế bào đáy
Ung thư da tế bào đáy hay gặp ở vùng mặt, mũi, má, thái dương. Thể điển hình, khởi đầu là một vết loét nhỏ, có bờ. đáy nhẵn, đóng vảy, phía dưới thấy giãn mao mạch, đôi khi nhiễm sắc dễ nhầm với ung thư hắc tố. Vết loét thường xuất hiện từ mụn cơm, nốt ruồi, nốt xơ da nhiễm sắc. Giai đoạn toàn phát, vết loét to, có bờ. lan theo bề nông, ít xâm lấn sâu. Một số vết loét có thể làm lộ xương mật, bội nhiễm, nể đỏ xung quanh. Ung thư da tế bào đáy không di căn hạch khu vực, không di căn xa. Nếu có di căn, cần xem lại chẩn đoán mô bệnh học, có thể hỗn hợp tế bào vảy. Thể không điển hình, ung thư da tế bào đáy biểu hiện thành mảng đó. mảng xơ da. Đặc biệt, khi xuất hiện từ nốt ruồi, vết loét có thể nhầm với ung thư hắc tô. Trường hợp nghi ung thư hắc tố thì nên sinh thiết trọn u.
Ung thư da tế bào đáy cần được chẩn đoán phân biệt với u nhú, mụn cơm, viêm nốt ruồi, u máu nhiễm trùng, loét mãn tính.
- Chẩn đoán ung thư da tế bào vảy
Ung thư da tế bào vảy hay gặp ở vùng tứ chi và da đầu. u thường xuất phát trên nền sẹo bỏng cũ, nước ta hay gặp sẹo bỏng do cháy nhà, cháy xăng dầu, hố vòi. bom napan. chất độc màu da cam. Thể điển hình là khối u sùi, bề mặt mủn nát. dễ chảy máu. u càng lớn càng dễ loét để biến thành một khối loét sùi như súp lơ. mùi hỏi khó chịu. Khối u thường bội nhiễm, nề đỏ quanh u, đau, cản trở tuần hoàn tĩnh mạch nông, cản trở chức năng vận động. Khối u tiến triển nhanh, sùi lan theo chiều rộng, xâm lấn xuống sâu, ở vùng bàn tay bàn chân có thể làm rụng ngón. Khối u vùng đầu mặt có thể làm lộ xương sọ, biến dạng và bội nhiễm trầm trọng. Chụp X-quang, chụp cắt lớp vi tính (CT) để đánh giá xâm lấn xương.
Ung thư da tế bào vảy có di căn hạch khu vực. u vùng đầu mặt di căn hạch vùng cổ. u chi trên di căn hạch nách, u chi dưới di căn hạch bẹn, hạch chậu ngoài, u nửa trên thân mình di căn hạch nách, nửa dưới di căn bẹn. Hạch di căn thường to, chắc, đơn độc hoặc dính thành đám. Hạch di động hoặc cố định, thậm chí vỡ loét ra da. Độ ác tính của ung thư biểu mô vảy càng cao, càng ít biệt hoá thì càng có khả năng di căn hạch, di căn sớm và ồ ạt. Bên cạnh đó, ung thư da tế bào vảy có khả năng di căn xa theo đường máu vào phổi, xương, gan, não. Chụp X-quang hoặc CT để phát hiện di căn phổi. Chụp CT để phát hiện di căn não. Siêu âm để tìm di căn gan.
Thể không điển hình, u xuất hiện trên nền tổn thương tiền ung thư, trên nền sẹo bỏng xơ hoá lâu ngày nên ung thư tiến triển chậm. Bề mặt khối u như có gai hoặc sùi không rõ rệt. Hiếm khi thấy di căn hạch khu vực và di căn xa. về bản chất, thể này thường có độ ác tính mô học thấp, tế bào biệt hoá cao. Ngoài ra có thể gặp bệnh Paget của da ở vùng bìu, bẹn, dương vật và tầng sinh môn.
Chẩn đoán quyết định ung thư da tế bào vảy bằng sinh thiết rìa tổn thương. Cần sinh thiết đủ sâu, chọn vùng giáp ranh giữa da lành và bờ khối u. Không nên sinh thiết vào trung tâm u là nơi hoại tử nhiều, kết quả âm tính giả. Nếu sinh thiết âm tính lần đầu có thể sinh thiết lại nhiều mảnh, sâu và to hơn. Chẩn đoán mô bệnh học cần phân loại u, xếp độ biệt hoá tế bào ung thư. Đối với hạch to, không nên chọc hút tế bào vì dễ làm vỡ hạch, lan tràn tế bào ung thư ra mô lân cận.
Cần chẩn đoán phân biệt với loét mãn tính cẳng bàn chân, u nhú nhiễm trùng, ung thư khác di căn hạch bẹn, hạch nách.
- Chẩn đoán ung thư tuyến phụ thuộc da
Tuyến phụ thuộc da gồm tuyến mồ hôi và tuyến bã. Các tuyến này nằm ngay dưới da nhưng khi xuất hiện ung thư thường biểu hiện khối u đẩy lồi da lên cao, dễ nhầm với ung thư phần mềm. u vùng nách dễ nhầm ung thư của tuyến vú phụ hay di căn hạch nách của ung thư vú. u vùng mông dễ nhầm với u bã lành tính. Khối u thường chắc, dính, di động kém, nề đỏ, đau khi khám như một khối viêm. Khối u vùng trên lồi cầu trong xương cánh tay dễ nhầm với hạch viêm, u phát triển nhanh, xâm lấn xuống lớp sâu vào cơ và xương kế cận. Chụp Xquang, chụp CT để đánh giá xâm lấn xương. Ung thư tuyến phụ thuộc da sớm di căn hạch và di căn xa. Chụp Xquang hoặc CT ngực để phát hiện di căn phổi. Chụp CT não để phát hiện di căn não. Siêu âm gan để tìm di căn gan, di căn hạch vùng bụng.
Ung thư tuyến phụ thuộc da dễ nhầm với ung thư phần mềm, hạch viêm, ung thu vú, u lympho ác, u Malherbe. Chẩn đoán phân biệt bằng sinh thiết mở hoặc sinh thiết trọn u. Có thể sinh thiết kim lớn khi u nằm sâu.
- Chẩn đoán giai đoạn bệnh
Chẩn đoán giai đoạn bệnh ung thư da dựa vào xếp loại lâm sàng TNM theo Tổ chức chống Ung thư Quốc tế (UICC) năm 1997, cập nhật về TNM năm 2005. Về nguyên tắc, xếp loại này chỉ dành riêng cho ung thư biểu mô, vậy cần chẩn đoán mô bệnh học trước khi xếp. Các xếp loại TNM sau mổ thì gọi là pTNM.
U nguyên phát (T) ở da. Hạch khu vực (N) của u vùng đầu mặt là hạch cổ, của u ớ chi trên, ớ nửa trên thân mình là hạch nách, của u ở chi dưới, ở nửa dưới thân mình là hạch bẹn. Di căn xa (M) là di căn phổi, gan, não.
Bảng 14: Phân loại T, N, M và giai đoạn bệnh
| Xếp loại | Tiêu chuẩn |
| Khối u nguyên phát (T)
Tx |
Chưa thể đánh giá u nguyên phát |
| Hạch khu vực (N)
Nx |
Chưa thể đánh giá di căn hạch khu vực |
Di căn xa (M)
M0: Chưa di căn xa
M1: Có di căn xa phổi/ xương/ gan/não
Xếp giai đoạn bệnh (GĐ)
GĐ 0 Tis NO MO
GĐ I T1 NO MO
GĐII T2 NO MO hoặc T3 NO MO
GĐIII T4 NO MO hoặc mọi T, N1 MO
GĐ IV Mọi T mọi N có M1
Xếp độ mô học (độ ác tính mô học của ung thư da tế bào vảy)
Gx Chưa xếp dược độ mô học
G1 Ung thư biểu mô biệt hoá cao
G2 Ung thư biểu mô biệt hoá vừa
G3 Ung thư biểu mô biệt hoá thấp
G4 Ung thư biểu mô không biệt hoá
ĐIỀU TRỊ
Nguyên tắc chung
Điều trị ung thư da dựa vào loại mô bệnh học, mức độ lan rộng, vị trí, xếp loại giai đoạn bệnh của ung thư. Riêng ung thư da tế bào vảy còn dựa vào xếp độ ác tính mô học.
Điều trị triệt căn ung thư da chủ yếu bằng phẫu thuật. Ung thư da tế bào đáy cần cắt u với diện cắt cách bờ u 5 mm, kiếm tra vi thể sạch tế bào ung thư, không cần vét hạch vì loại này không di căn hạch, trường hợp đặc biệt có di căn hạch nhưng rất hiếm. Tia xạ ung thư da tế bào đáy có kết quả tương đương phẫu thuật nhưng nhiều ngày điều trị, thẩm mỹ kém, hay tái phát vùng trung tâm u.
Điều trị ung thư da tế bào vảy cần cắt u với diện cắt cách bờ u > 2 cm, kiểm tra vi thể sạch tế bào ung thư tại mép da và tại vùng đáy u, vét hạch khu vực có hệ thống dù chỉ là TI NO. Điều trị bổ trợ xạ trị tại vùng liều cao nếu có di căn hạch pN 1. Điều trị hoá chất bổ trợ đối với G3,G4 chống vi di căn.
Ung thư tuyến phụ thuộc da ít đáp ứng với tia xạ hoặc hoá chất nên vai trò phẫu thuật rất lớn. Cần cắt bỏ u thật rộng, vét hạch khu vực một cách có hệ thống. Cân nhắc chỉ định điều trị bổ trợ, thường ít hiệu quả như mong muốn.
Điều trị không triệt căn ung thư da nhằm giảm triệu chứng, chống chảy máu, hạn chế nhiễm khuẩn, chống đau. Đối với ung thư da tế bào vảy G3, G4 có thể điều trị hoá chất toàn thân, kéo dài thời gian sống thêm và duy trì chất lượng sống nhờ sự đáp ứng hoá chất.
Chỉ định điều trị ung thư tế bào đáy
GĐ 0 (Tis N0 M0): Phẫu thuật đơn thuần. Gây tê tại chỗ, cắt xa rìa u quá 5mm, diện cắt sâu đến lớp mỡ dưới da. Kiểm tra vi thể diện cắt mép da và đáy u sạch tế bào ung thư.
GĐ I (T1 N0 M0), giai đoạn II (T2, T3 N0 M0): Phẫu thuật cắt bỏ u. Gây tê tại chỗ, cắt xa rìa u quá 5mm, diện cắt sâu đến lớp cơ. Kiểm tra vi thể diện cắt mép da và đáy u sạch tế bào ung thư. Vị trí u vùng mặt cần tạo hình xoay vạt da che phủ. T3 có chỉ định tia xạ liều 55 Gy, bảo vệ mắt trước khi tia.
Giai đoạn III (T4 N0 M0): Chỉ định tia xạ liều 55 Gy, bảo vệ mắt trước khi tia.
Hướng dẫn phẫu thuật cắt ung thư da tế bào đáy
Mục tiêu cuộc mổ này là cắt hết u, che phủ thiếu hụt da. Do ung thư da tế bào đáy hay ở vùng mặt nên phải tạo hình xoay vạt da, có tính thẩm mỹ cao. Trường hợp u ở mí mắt, cánh mũi, vành tai cần tạo hình lại bộ phận đã bị cắt bỏ. Khối u ở da đầu không nên xoay vạt da mà vá da rời, nếu để hở da thì phải bảo vệ cân Galia. Theo nguyên tắc, phẫu thuật viên cần ưu tiên cắt sạch u, không nên vì tạo hình mà cắt tiếp cận u, sót ung thư. Khối u tái phát thì những cố gắng tạo hình trở nên vô nghĩa, có hại cho bệnh nhân.
Vô cảm có thể tê tại chỗ phối hợp với tiền mê. Nếu mổ rộng thì nên mê nội khí quản. Đường rạch da cách bờ u ít nhất 5mm, vùng có da rộng, tạo hình dễ nên cách rìa u 10 mm. Tuỳ theo xếp loại u mà cắt sâu cho phù hợp. T1 cần cắt sâu đến lớp mỡ dưới da, T2 cần cắt hết lớp mỡ, T3 cắt một phần hoặc cả bề dày cơ, T4 cắt hết màng xương hoặc đục một phần xương. Kiểm tra vi thể diện cắt mép da và vùng đáy của u. Nếu còn tế bào ung thư phải cắt thêm cho sạch.
Phủ khuyết da tuỳ theo mức độ thiếu hụt và nhu cầu thẩm mỹ của từng vùng. Có 5 cách tạo ra vạt da che phủ khuyết hỗng sau khi cắt hết u:
Tạo vạt da bằng cách xê dịch.
Tạo vạt da bằng cách dồn đẩy.
Tạo vạt da bằng cách xoay.
Tạo vạt da bằng cách hoán vị.
Tạo vạt da bằng cách lấy ô trám bịt ô trám.
Trường hợp phẫu thuật viên ít kinh nghiệm về tạo hình thì có thể để hở vết mổ nhưng cần khâu mép da vào đáy vết mổ. Phần hở sẽ được thu nhỏ bớt, khâu gạc ướt phú lên trên, sau 2 tuần sẽ đầy tổ chức hạt. Sau đó có thể vá da mỏng hoặc chờ tự liền sẹo.
Chỉ định điều trị ung thư da tế bào vảy và tuyến phụ thuộc da
Ưng thư da tế bào vảy và tuyến phụ thuộc da có cách phát triển tương tự nhau nên có cùng chỉ định điều trị. Điều trị triệt cãn là cắt rộng u và vét hạch khu vực. Phẫu thuật là chú yếu, có thể tia xạ bổ trợ chống tái phát tại chỗ tại vùng. Khi có di căn hạch hoặc độ ác tính mô học cao G3,G4, cần điều trị hoá chất chống vi di căn. Di căn xa nhìn thấy được trên phim chụp nên điều trị triệu chứng.
GĐ 0 (Tis N0 M0): Gày tê tại chỗ, cắt xa rìa u 2cm, cắt sâu quá lớp mỡ dưới da. Kiếm tra vi thể mép da và vùng đáy u sạch tế bào ung thư. Nếu chưa sạch cần cắt lại thêm cho sạch.
- GĐ I (T1 N0 M0), GĐ II (T2, T3 N0 M0); cắt rộng u, vét hạch khu vực. Vét hạch cổ đôi với u đầu mặt cổ; vét hạch nách đối với ở u chi trên, nửa trên thân mình; vét hạch bẹn đối với u chi dưới, da bìu bẹn, tầng sinh môn, nửa dưới thân mình. Thường vét 1 bên, nếu u ớ đường giữa phải vét hai bên. Tia xạ bổ trợ tại chỗ liều 55-60 Gy đối với G3,G4, diện cắt tiếp cận u, bổ trợ tại hạch đối với pNl.
- GĐ III (T4 N0 M0): Khối u ở chi, chỉ định cắt cụt chi hoặc tháo khớp, vét hạch khu vực. Nếu u ở đầu cổ và thân mình, phẫu thuật cắt u tối đa, thậm chí đục một phần xương bị u xâm lấn. Nên tạo hình bằng vạt da-cơ che phủ khuyết. Tia xạ bổ trợ tại chỗ liều 55-60 Gy đối với G3,G4, diện cắt tiếp cận u, bổ trợ tại hạch đối với pNl.
GĐ III (mọi T có N1 M0): Đối với u, cắt bỏ rộng tuỳ theo T1,T2,T3,T4. Đối với hạch, do đã có NI nên phải vét cao hơn 1 chặng hạch, ví dụ NI hạch bẹn thì vét hạch bẹn, hạch chậu, NI hạch nách thì vét hạch nách, hạch dưới đòn. Tia xạ bổ trợ tại chỗ liều 55-60 Gy đôi với G3,G4, diện cắt tiếp cận u, bổ trợ tại hạch. Hoá chất bổ trợ chống vi di căn.
GĐ IV (mọi T, mọi N, có M1): Bệnh đã tiến xa, nên điều trị triệu chứng. Phẫu thuật sạch sẽ khối u nguyên phát phối hợp với hoá chất toàn thân nếu sức khoẻ cho phép, tuổi < 70, ung thư G3, G4.
Hướng dẫn phẫu thuật ung thư da tế bào đáy và tuyến phụ thuộc da
Mê nội khí quản là thích hợp nhất, u vùng tay, chân có thể gây tê đám rối thần kinh cánh tay, gây tê tuỷ sống. Nên ga rô cô lập cánh cẳng tay hoặc đùi cẳng chân nếu mổ u ở chi.
Đối với T1, đường rạch da cách rìa u tối thiểu 2cm. Diện cắt bề sâu tối thiểu phải hết lớp mỡ dưới da, tốt hơn là cắt cân nông. Kiểm tra vi thể mép da và vùng đáy u sạch tế bào ung thư, nếu chưa sạch cần cắt thêm cho thật sạch. Khâu khép da. tạo hình che phủ hoặc để hở vết mổ tuỳ theo mức độ khuyết hỗng, mức độ bội nhiễm và kinh nghiệm của phẫu thuật viên. Nếu khâu da, nên đặt dẫn lưu 48 giờ, khâu thưa.
Đối với T2,T3, rạch da cách rìa u tối thiểu 2cm, cắt sâu đến 1 phần lớp cơ hoặc hết màng xương. Kiếm tra vi thể diện cắt mép da và vùng đáy u (cơ, màng xương) sạch tế bào ung thư, nếu chưa sạch cần cắt cho thật sạch. T3 ở bàn tay, bàn chân nên cất cụt hoặc tháo khớp, vì T3 vùng này dễ tái phát sau mổ bảo tồn.
Hướng dẫn cắt cụt hoặc tháo khớp
Phẫu thuật cắt chỉ được chỉ định đối với ung thư da T3 ở bàn tay, chân, T4 ở chi. u lan rộng không bảo tổn được, nhất là khi xâm lấn vào thần kinh, mạch máu lớn, xương, khớp. Với T4, ung thư da lan theo chiều dọc của thớ cơ, bao gân, màng xương. Vì vậy, diện cắt có 4 mức độ an toàn về ung thư học. Diện cắt tận gốc là cắt hết nguyên uỷ và bám tận của cơ, ví dụ u ở cổ chân thì cắt quá khớp gối, u ở bàn tay thì cất cụt cẳng tay. Diện cắt rộng u là diện cắt xa bờ u tối thiểu 2 cm. hoàn toàn thuộc về mô lành, khi mổ không nhìn thấy bờ u, dụng cụ không cham vào u. Diện cắt tiếp cận là cắt rìa u, thường sót u về vi thể. Diện cắt qua tổn thương là cắt vào u, sót u đại thể. Chỉ định cắt cụt hoặc tháo khớp ở mức nào phụ thuộc vào vị trí của ung thư .
Cắt cụt bàn chân 3 mức từ thấp đến cao, từ đơn giản đến phức tạp gồm tháo khớp ngón chân, cắt cụt nửa bàn chân, cắt cụt SYME cả bàn chân. Phẫu thuật cắt bàn chân thường có diện cắt tiếp cận u nên cần tia xạ bổ trợ.
Cắt cụt cẳng chân được chỉ định đối với u ở bàn chân và đoạn 1/2 dưới cẳng chân, diện cắt thường xa u. Đối với ung thư da 1/3 trên cẳng chân, diện cắt tiếp cận u nên chỉ định cắt cụt 1/3 dưới đùi.
Cắt cụt đùi được chỉ định đối với ung thư da ở 1/2 trên cẳng chân, vùng khoeo, khớp gối và 1/2 dưới đùi. Diện cắt cụt có thể đi ngang qua đùi trong phạm vi từ 1/3 dưới đến mấu chuyển nhỏ. Đối với u ở gốc đùi, diện cất thường tiếp cận u, nên chỉ định tháo khớp háng.
Tháo khớp háng là phẫu thuật loại bỏ chỏm xương đùi và các cơ của đùi, chí định đối với ung thư da ở 1/3 trên đùi. Tháo khớp háng có thể có diện cắt tiếp cận u, thậm chí đi qua tổn thương trong trường hợp u lan dọc theo bó mạch đùi vùng tam giác Scarpa. Cần cân nhắc có nên cắt nửa chậu hay không vì phẫu thuật quá nặng, tiên lượng xấu.
Cắt cụt hoặc tháo khớp chi trên cũng tuân theo nguyên tắc như đối với cắt chi dưới. Chỉ định cắt cụt dưới khuỷu tay đối với ung thư da vùng bàn tay, cổ tay, vùng 1/2 dưới cẳng tay. cắt cụt 1/3 dưới cánh tay dành cho u ở vùng 1/2 trên cẳng tay. cắt cụt 1/3 trên cánh tay được chỉ định đối với u ở vùng 1/2 dưới cánh tay. Tháo khớp vai dành cho u ở 1/2 trên cánh tay. Cuối cùng, cắt đai vai bao gồm cắt xương đòn. xương bả vai và xương cánh tay được chỉ định đối với u ở đầu trên cánh tay lan rộng lên vùng vai.
Hướng dẫn phẫu thuật sạch sẽ
Phẫu nàv được chí định đối với bất cứ T,N có Ml. Bệnh nhân quá già yếu, tuổi trên 85 khó chấp nhận mổ rộng, vét hạch khu vực. Mục đích phẫu thuật nhằm cắt hết u. chống chảy máu, nhiễm khuẩn, giảm triệu chứng, không thể triệt căn. VI vậy, diện mổ phải tương ứng với mức độ tổn thương, tránh cất quá rộng nguy hiếm cho bệnh nhân, cắt u tối đa, nhìn mắt thường hết u là được. Nếu không thể khâu kín thì để hở, khâu mép da vào tổ chức dưới da để cầm máu, giảm nhiễm trùng, mau- lành vết mổ. Vùng hở cần được khâu phủ 1 lớp gạc ướt, 10 ngày mở ra, tổ chức hạt sẽ lên đầy, tự liền sẹo.
Hướng dẫn vét hạch cổ
Vét hạch cổ được chỉ định đối với phẫu thuật triệt cân ung thư da tế bào vảy hoặc tuyến phụ thuộc da vùng đầu mặt cổ. về giải phẫu, hạch vùng cố được chia làm 5 nhóm. Nhóm hạch dưới lưỡi gồm 2-3 hạch nằm ngoài cơ móng lưỡi và trong cơ cằm lưỡi. Nhóm hạch dưới cằm nằm giữa cơ hai bụng phải và trái. Nhóm hạch dưới hàm gồm 3-6 hạch nằm gần thân xương hàm dưới, ở mặt nông của tuyến nước bọt dưới hàm. Nhóm hạch cổ trước được tạo bới các hạch cổ trước nông nằm dọc theo tĩnh mạch cánh (3-4 hạch) và các hạch cổ trước sâu (hạch dưới móns, hạch cạnh khí quản, hạch sau hầu, các hạch giáp). Nhóm hạch cổ bên gồm các hạch cổ bên nông và các hạch cổ bên sâu. Vét hạch cổ bên nào là tuỳ thuộc vào ung thư da bên đó.
Gây mê nội khí quản. Đường rạch da trước cổ hình chữ T hoặc hình vòng cung sao cho dễ bộc lộ vùng trước bên của cổ, vùng thượng đòn, vùng dưới hàm. Nếu hạch bị di căn, phá vỡ vỏ hạch thì chọn phương pháp vét hạch cổ triệt căn, nghĩa là toàn bộ các nhóm hạch, cơ ức đòn chũm, cơ nhị thân, tĩnh mạch cảnh trong, thần kinh gai, tuyến dưới hàm, tổ chức mỡ bám theo đều được vét sạch thành một khối. Trong khi đó, động mạch cảnh, dây thần kinh X, thần kinh giao cảm cổ, thần kinh hoành, thần kinh dưới lưỡi, nhánh cằm của dây thần kinh VII được bảo tồn. Cầm máu kỹ, đặt 1 dẫn lưu áp lực âm dưới da, khâu kín da, khâu vắt hoặc mũi rời. Trường hợp hạch chưa bị phá vỡ vỏ hạch thì có thể chọn phương pháp vét hạch cổ chọn lọc hay còn gọi là vét hạch cổ chức năng nhằm bảo tồn tĩnh mạch cánh trong, cơ ức đòn chũm, cơ nhị thân, thần kinh gai, tuyến dưới hàm. Trong khi vét hạch cần làm sinh thiết tức thì, nếu có di căn hạch cần vét rộng hơn, tỷ mỷ hơn. Cầm máu kỹ trước khi khâu da. Nên đặt dẫn lưu dưới da 48- 72 giờ. Biến chứng có thể gặp là chảy máu, khó thở, phù mặt, rò thực quản cổ, hoại tử vạt da cổ.
Hướng dẫn vét hạch nách
Vét hạch nách được chỉ định đối với mổ triệt căn ung thư da tế bào vảy hoặc tuyến phụ thuộc da vùng chi trên, nửa trên thân mình. Hạch bạch huyết của nách gồm nhiều hạch được chia làm nhóm 3 chính, nhận bạch huyết từ 3 khu vực. Nhóm cánh tay nhận bạch huyết từ cánh tay đi lên. Nhóm ngực nhận bạch huyết ở ngực và vú đi lên. Nhóm vai nhận bạch huyết ớ khu vai. Cả 3 nhóm này sẽ tụ họp vào đám trung tâm vùng dưới đòn rồi đổ vào tĩnh mạch dưới đòn. Các nhóm hạch này đều nằm trong hố nách, về giải phẫu, hố nách tương tự như một hình tháp có 4 thành, đỉnh ở trên, đáy ở dưới. Thành trước là đường vào hố nách, gồm da, cân nông, cân sâu. Thành sau là vai sau. Thành trong là thành ngực bên. Thành ngoài là cánh tay. Đính nách là khe sườn đòn. Nền nách nằm phía dưới.
Gây mê nội khí quản, bệnh nhân nằm ngửa, gối độn vai và nách. Rạch da dài 10-12 cm theo bờ trước cơ ngực lớn về phía cánh tay. Mở cân nông, mở cân nách sẽ thấy đám mở lỏng lẽo của nách. Giải phóng đám mỡ nách khỏi các thành của nách. Vét từ đáy lên trên, bảo tồn thần kinh cơ răng cưa, thần kinh cảm giác nách, bó mạch thần kinh cơ lưng rộng. Phẫu tích từ thành sau lên phía đỉnh nách cho đến khi nhìn thấy bờ dưới tĩnh mạch nách. Phẫu tích đám mỡ khỏi toàn bộ bờ dưới tĩnh mạch nách, cần cắt một số nhánh tĩnh mạch. Bảo tồn đám mỡ trước tĩnh mạch nách để tránh biến chứng phù tay sau mổ. Vén cơ ngực bé để vét hết mỡ và hạch vùng sau cơ ngực bé cho đến tận khe sườn đòn, toàn bộ hạch và mỡ của nách được vét thành một khối. Kiểm tra lại để vét hết sạch mỡ trong hố nách, cầm máu kỹ, đặt 1 dẫn lưu khoảng 7 ngày mới rút. Không nên rút sớm vì dịch thấm sẽ ra nhiều vào ngày thứ 5 và 6. Vét hạch nách dễ thực hiện, ít tai biến. Nếu thấy hạch di căn về đại thể thì không nên bảo tồn một số nhánh thần kinh và mạch máu nhỏ, tuyệt đối không được phá vỡ đám mỡ nách làm lan tràn tế bào ung thư. Biến chứng có thể gặp là chảy máu, nhiễm trùng vết mổ, phù chi về lâu dài.
Hướng dẫn vét hạch bẹn
Vét hạch bẹn được chỉ định đối với mổ triệt căn ung thư da tế bào vảy hoặc tuyến phụ thuộc da vùng chi dưới, da bìu, dương vật, tầng sinh môn, nửa dưới thân mình. Hạch bẹn nằm ở hai bình diện nông và sâu. Hạch bẹn nông từ 4 – 20 hạch, xếp thành 1 đám hình tam giác đùi, được chia làm 4 nhóm. Nhóm trên trong, trên ngoài, dưới trong, dưới ngoài bám theo các nhánh tĩnh mạch bắt chéo nhau ở nơi tĩnh mạch hiển to đổ vào tĩnh mạch đùi. Vị trí bắt chéo này cách cung đùi 3-4 cm, sát hạch quận trưởng Cloquer. Hạch bẹn nông thuộc bình diện được giới hạn trước là lớp mạc nông, sau là mạc đùi. Bề ngang của chuỗi hạch giới hạn trong là gai mu, giới hạn ngoài là gai chậu trước trên. Vét hạch bẹn nông là vét toàn bộ mỡ và hạch năm trong các giới hạn nói trên. Hạch bẹn sáu nằm ở bình diện sâu sau lóp mạc đùi. bám theo động, tĩnh mạch đùi. Vì vậy, khi vét hạch bẹn sâu, phẫu thuật viên phải mớ dọc lớp mạc đùi để vét sạch lóp mỡ và hạch bám theo bó mạch đùi.
Vô cảm thích hợp là gây tê tuý sống hoặc mê nội khí quản. Rạch da dọc trước vùng bẹn bụng dài 15 cm (trên cung đùi 5 cm + dưới cung đùi 10 cm), đi qua tam giác Scarpa. Đường rạch này tương ứng với hướng đi của bó mạch đùi. Có thể cải biên đường rạch da theo cung đùi từ gai mu đến gai chậu trước trên, hoặc đường rạch da vòng cung chếch trong từ bờ ngoài vùng mu qua cung đùi rồi đi thẳng xuống dưới. Đường rạch da vòng cung chếch ngoài không nên áp dụng vì dễ gây hoại tứ mép da. Dùng dao thường rạch da sâu đến lóp mạc nông. Mạng mạch nuôi da nằm trên lớp mạc nông, muốn tránh hoại tử da thì diện phẫu tích phải đi dưới lóp mạc nống. Tạo 2 vạt da trong và ngoài hoặc trên và dưới tuỳ loại đường rạch. Bộc lộ vùng tam giác đùi và phần trên cung đùi. Vét từ ngoài vào trong, từ trên xuống dưới sao cho khối mỡ và hạch nằm trước mạc đùi được vét sạch. Buộc và cắt các động mạch sàng, các nhánh tĩnh mạch dưới da bẹn và các nhánh tĩnh mạch hiển. Hạch quận trướng Cloquer được lấy bỏ. Bảo tồn tĩnh mạch hiển to. Mở mạc đùi dọc theo bó mạch đùi để vét hết hạch bẹn sâu. Bơm nước rửa sạch vùng mổ, cầm máu kỹ. Đặt 1 dẫn lưu áp lực âm. rút sau 7 ngày vì dịch tiết thường kéo dài. Nên khâu da vắt, chi không tiêu đơn sợi, cắt chỉ sau 12 ngày.
Trường hợp ung thư phá vỡ vỏ hạch, xâm lấn da, vét hạch phái theo quy tấc 4 điểm. Thứ nhất, bắt đầu vét bẹn ít tổn thương trước rồi mới vét bẹn bẹn nhiều tổn thương. Thứ hai, chú động loại bỏ nhiều da bị thâm nhiễm, để hở da nếu thiếu da. Khi để hớ cần chuyên đầu nguyên uỷ của cơ may vào trong nhằm che phủ bó mạch đùi, khâu mép da vào bờ của cơ. Thứ ba, cần bỏ luôn mạc đùi vùng tam giác đùi. thậm chí bỏ cung đùi nếu bị xâm lấn. Thứ tư, cắt tĩnh mạch hiển to tận gốc. không nên bảo tồn.
Cần đánh giá hạch bẹn di căn hay chưa bằng mắt và bằng sinh thiết tức thì. Nếu có di căn hạch thì nên vét hạch chậu, theo nguyên tắc vét quá 1 chặng hạch di căn. Nguyên tắc này cho phép vừa vét hạch triệt căn vừa đánh giá di căn hạch bẹn đơn thuần (pNl. N2) hay có cả di căn hạch chậu (pN3). Vét hạch bẹn dễ thực hiện, ít tai biến. Biến chứng có thể gặp là chảy máu, nhiễm trùng vết mổ, phù chi dưới.
Hướng dẫn vét hạch bẹn + hạch chậu
Vét hạch bẹn như mô tả trên nhưng chưa khâu da. Tiếp đó, tiến hành vét hạch chậu, chủ vếu là vét hach chậu ngoài và hạch lỗ bịt. Hạch chậu ngoài bám theo bó mạch chậu ngoài, từ cung đùi cho đến vị trí chia đồi của động mạch chậu gốc. Hạch lỗ bịt nằm sâu, bám theo sát mặt chậu của ngành ngồi mu. Hạch này là chặng kế tiếp của hạch quận trướng Cloquer. Lợi dụng khoảng mở da rộng vùng bẹn bụng, càn cơ chéo lớn được mớ chếch song song và cách cung đùi 2-3 cm, dài 10 cm. Mở các lớp cân cơ tiếp theo để vào khoang dưới phúc mạc. Đấy phúc mạc lên trên, cung đùi xuống dưới. Bộc lộ bó mạch chậu ngoài. Vét hết mỡ và hạch bám quanh bó mạch. Vét hạch lỗ bịt. Cầm máu kỹ. Đặt dẫn lưu, khâu lại cơ, khâu lai cân cơ chéo lớn, khâu da. Vét hạch chậu tương đối khó thực hiện, có thể gập chảy máu ổ ạt do rách tĩnh mạch chậu. Cần khâu vắt bằng chí đơn sợi nhỏ.
Điều trị hoá chất
Ung thư da tế bào đáy không điều trị hoá chất, ung thư da tế bào vảy và tuyến phụ thuộc da ít nhạy cảm với hoá chất nên ít dùng. Vì vậy, các sách nội khoa ung thư ít đề cập đến hoá chất điều trị ung thư da. Tuy nhiên, điều trị hoá chất bố trợ trước mố và sau mố đã được thử nghiệm.
Điều trị hoá chất trước mổ được chỉ định đối với ung thư da có độ ác tính mô học cao. Ung thư biếu mô vảy ít hoặc không biệt hoá, phát triển nhanh, di căn sớm, không nên phẫu thuật ngay. Hoá chất làm thoái lui khối u và hạch, dễ dàng phẫu thuật hơn trước, giảm khả năng lan tràn tế bào ung thư.
Điều trị hoá chất sau mổ nhằm chống vi di càn. Ung thư da tế bào vảy càng ít biệt hoá càng có khả năng đáp ứng với hoá chất.
Trường hợp ung thư lan rộng không phẫu thuật, điều trị hóa chất đơn thuần hoặc phối hợp với tia xạ nhằm giảm triệu chứng, duy trì chất lượng sống. Phác đổ dưới đây hav được sử dụng:
Phác đồ Cisplatin- Doxorubicin
| Thuốc | Liều dùng/m2 da | Đường dùng | Ngày dùng |
| Cisplatin | 75 mg | Truyền TM trong 1 giờ | 1 |
| Doxorubicin | 50 | Truyền TM trong 1 giờ | 1 |
Mỗi đợt 21 ngày. Dùng 6 đạt.
Ngoài ra, hoá chất 5 FU hoặc Bleomycin pha trong mỡ bôi điều trị ung thư da tại chỗ cũng được thử nghiệm.
TIÊN LƯỢNG
Ung thư tế bào đáy tiến triển chậm, hầu như không di căn hạch và di căn xa. Kết quả sống thêm 5 năm đạt 98%. Nếu tái phát tại chỗ có thể mổ lại hoặc tia xạ, sống thêm 5 năm đạt 96%.
Ung thư da tế bào vảy biệt hoá cao, chưa di căn hạch cho kết quả tốt. Trường hợp có di căn hạch, ung thư ít hoặc không biệt hoá thường di căn xa sau điều trị nên kết quả xấu. Sống thêm 5 năm khoảng 70%.
Ung thư tuyến phụ thuộc da thường xâm lấn sâu và rộng, sớm di căn hạch, di căn xa, ít đáp ứng với tia xạ và hoá chất. Tỷ lệ sống thêm sau 5 năm chỉ đạt dưới 50%.
THEO DÕI SAU ĐIỀU TRỊ
- Khám định kỳ
Cần định kỳ khám lại cho bệnh nhân trong suốt thời gian 5 năm sau điều trị nhằm phát hiện tái phát tại u, tái phát hạch khu vực, di căn xa. Mỗi lần khám cần làm:
Khám lâm sàng tại vùng mổ cũ, khám hạch khu vực. Khám toàn thân để phát hiện một số dấu hiệu di căn xa âm thầm như da xanh lướt, sút cân nhiều, ho khan, đau ngực.
Siêu âm gan, siêu âm hạch theo động mạch chủ, động mạch chậu.
Chụp phổi thẳng phát hiện di căn phổi.
- Điều trị bệnh tái phát
Tái phát sau mổ ung da tế bào đáy có thể phẫu thuật lại hoặc tia xạ, kết quả tốt. Tái phát sau sau mổ ung da tế bào vảy hoặc tuyến phụ thuộc da thường rất khó khăn do bệnh ác tính cao. Tái phát tại chi nên chỉ định cắt cụt hoặc tháo khớp. Tái phát tại hạch cần cắt bỏ khối hạch to. Nếu trước đây chưa điều trị tia xạ thì nên tia xạ sau mổ. Ung da tế bào vảy G3, G4 có chỉ định điều trị hoá chất nếu tái phát.
Hầu hết các trường hợp di căn nên điều trị triệu chứng.
SƠ ĐỒ ĐIỀU TRỊ
- Ung thư da tế bào đáy
GĐ 0 (Tis NO MO) —> cắt u—> kiểm tra diện cắt sạch.
GĐ I (TI NO MO) —> Cắt u —> kiểm tra diện cắt sạch.
GĐII (T2 NO MO): cắt u —> kiểm tra diện cắt sạch —> xoay da.
GĐII (T3 NO MO) —> TX 55 Gy, bảo vệ mắt trước tia.
GĐ III (T4 NO MO): -> TX 55 Gy, bảo vệ mắt.
- Ung thư da tế bào vảy, tuyến phụ thuộc da
GĐ I (TI NO MO) —> Cắt rộng u + vét hạch khu vực.
GĐ II (T2, T3 NO MO) —> cắt rộng + vét hạch khu vực —> TX 55-60 Gy với G3.G4. tiếp cận u, pNl.
GĐ III (T4 NO MO) ở chi —> cắt cụt/ tháo khớp + vét hạch khu vực.
GĐ III (T4 NO MO) ở đầu cổ, thân mình —> cắt u tối đa, tạo hình vạt da-cơ + TX 55-60 Gy cho G3,G4, tiếp cận u, pNl.
GĐ III (mọi T có NI MO): cắt u theo T1,T2,T3,T4 + vét hạch thêm 1 chặng -(N1 bẹn —> vét hạch bẹn, chậu; NI nách —> VH nách, dưới đòn) —> TX 55-60 Gy cho G3,G4, tiếp cận u. pNl —> HC chống vi di căn.
GĐ IV (mọi T,N, có Ml) —> PT sạch sẽ + HC cho tuổi < 70, G3,G4. Hoặc: ĐT triệu chứng.
(Viết tắt: TX = tia xạ, HC = hoá chất, PT = phẫu thuật).


