Tăng sản thượng thận bẩm sinh (CAH) bao gồm một nhóm các rối loạn di truyền thể lặn có đặc điểm là bất thường chức năng của enzym sinh tổng hợp steroid của thượng thận, dẫn tới giảm sinh tổng hợp cx)rtisol. Để đáp ứng với nồng độ cortisol thấp, ACTH (adrenocorticotropic hormon) sẽ tăng tiết bù. Nồng độ ACTH cao sẽ làm tăng sản mô thượng thận bất thường chức năng và làm táng sản xuất các steroid gây nam hóa mà chỉ làm tăng nhẹ hoặc không tăng sản xuất cortisol. Trong rất nhiều các khiếm khuyết gen gây tăng sản thượng thận bẩm sinh, chỉ có 2 loại gây nam hóa. 95% các trường hợp là do thiếu hụt 21-hydroxylase vào thiếu hụt 5% 11-hydroxylase. Tỷ lệ thiếu hụt 21-hydroxylase kinh điển được cho là 1 trong 14.000 lần sinh. Phần lớn các trường hợp tăng sản thượng thận bẩm sinh kinh điển được phát hiện vào thời thơ ấu, tuy nhiên những hiểu biết sâu hơn về di truyền và sinh lý bệnh của tăng sản thượng thận bẩm sinh đã dẫn đến phát hiện thường xuyên nhẹ hơn và không điển hình ở giai đoạn trưởng thành. Tỷ lệ mắc chung của tăng sản thượng thận bẩm sinh không có thống kê nhưng vào khoảng 1 % đến 6% ở thiếu niên và người trưởng thành mắc triệu chứng cường androgen. Thiếu hụt 11-hydroxylase xuất hiện ở 1 trong 100.000 lần sinh. Liệu pháp cho mọi thể tăng sản thượng thận bẩm sinh bao gồm cân bằng giữa điều tn thay thế đủ glucocorticoid đề ÍPC chế sản xuất quá mức androgen và ngăn ngừa cơn suy thượng thận, trong khi tránh các biến chứng do thừa glucocorticoid. Bàn luận về tăng sản thượng thận bẩm sinh trong chương này chỉ giới hạn ờ thiếu hụt 21-hydroxylase.
NGUYÊN NHÂN
Thiếu hụt sản xuất cortisol là bất thường chính trong tăng sản thượng thận bẩm sinh và nắm vững con đường sinh tổng hợp steroid của thượng thận là thiết yếu để hiểu được sinh bệnh học và cơ sở của điều trị (Hình 12-1).
Các đột biến khác nhau xuất hiện ở gen mã hóa 21-hydroxylase ảnh hưởng đến mức độ nặng và biểu hiện của bệnh. Đột biến đi kèm với giảm hoạt tính của enzym dẫn tới các thiếu hụt nặng của aldosteron và cortisol. Trong khi đó, các đột biến đi kèm với giảm hoạt tính enzym nhẹ hơn dẫn tới các bất thường hormon nhẹ hơn và diễn biến không điển hình. Một số bệnh nhân tăng sản thượng thận bẩm sinh không điền hình ró một allel của gen 21-hydroxylase đột biến “nặng” vá một allel đột biến “nhẹ”. Do vậy, độ nặng của phenotyp trong các dị hợp tử kép được xác định dựa vào đột biến nhẹ hơn. Nồng độ cortisol giảm sẽ kích thích tuyến yên tiết ACTH, từ đó gây ra tăng sản xuất các tiền chất của cortisol như progesteron và 17-OH progesteron (17-OHP) – có thể sẽ chuyển hóa thành tiền chất của androgen (xem hình 12-1).
Ba phần tư bệnh nhân tăng sản thượng thận bẩm sinh điển hình “khát muối“ do không có hoạt tính của 21-hydroxylase và không sản xuất đủ aldosteron để giữ natri. Một phần tư số bệnh nhân còn lại tuy hoạt tính enzym thấp nhưng vẫn đủ khả năng để tạo aldosteron nên dù nam hóa nhưng không thiếu muối và được coi là “nam hóa đơn thuần“. Những bệnh nhân còn 20% đến 60% hoạt tính enzym thể hiện điển hình ở tuổi trưởng thành với các thể kín đáo và không điển hình hơn. Tất cả các bệnh nhân có thiếu hụt 21 -hydroxylase điển hình có nguy cơ cao tiến triển đến suy thượng thận nếu không được điều trị bằng glucocorticoid ngoại sinh nhưng cơn suy thượng thận cấp ít gặp ở các thể không điển hình.
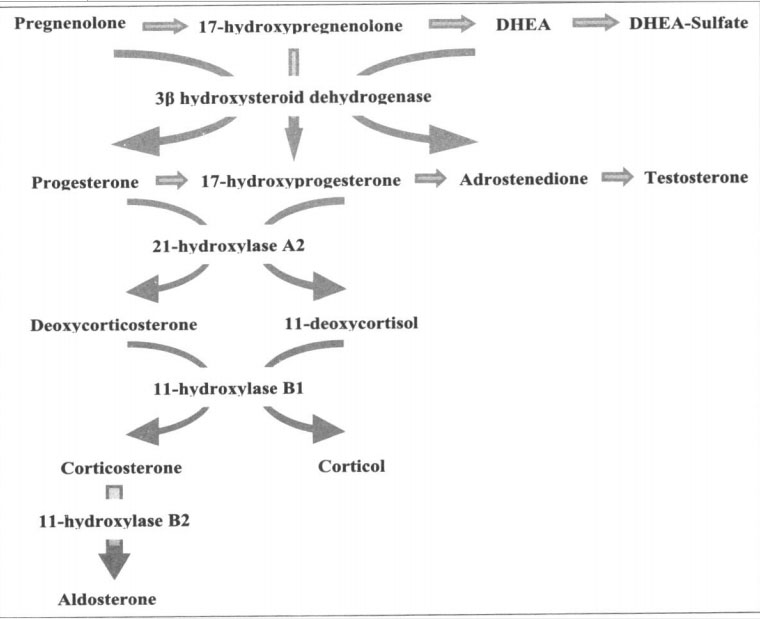
Hình 12-1. Con đường sinh tổng hợp steroid thượng thận DHEA,dehydroepiandrosterone
BIỂU HIỆN
Bệnh sử
Thiếu hụt 21-hydroxylase điển hình biểu hiện ngay hoặc trong vài tuần sau sinh với hạ huyết áp do suy thượng thận và nam hóa cơ quan sinh dục ngoài của nữ (lỗ đái thấp, tinh hoàn ẩn, phì đại âm vật) do thừa androgen thượng thận của thai. Triệu chứng của thể không điển hình có thể mơ hồ hoặc không có (tăng sản thượng thận bẩm sinh thể ẩn), ở phụ nữ có thể giống như với hội chứng buồng trứng đa nang (PCOS) bởi các triệu chứng mụn trứng cá, rậm lông, vô sinh và chu kỳ kinh không đều. Rụng tóc kiểu nam hiếm gặp hơn. Nam giới có tăng sản thượng thận bẩm sinh không điển hình có thể vô sinh và nhiều mụn trứng cá. Trẻ em ở cả hai giới mắc tăng sản thượng thận bẩm sinh không điển hình có thể được chẩn đoán khi tìm nguyên nhân mọc lông mu sớm hoặc tăng trưởng nhanh với tuổi xương cao.
Tăng sản thượng thận bẩm sinh thể không điển hình ở người trưởng thành không cần chẩn đoán phân biệt với nhiều bệnh nhưng cần lưu ý hội chứng buồng trứng đa nang, u thượng thận nam hóa hoặc u buồng trứng và sử dụng steroid đồng hóa ngoại sinh.
Khám bệnh
Triệu chứng nổi trội khi khám thực thể là cường androgen với rụng tóc vùng thái dương, rậm lông và mụn. Bệnh nhân mắc tăng sản thượng thận bẩm sinh điển hình có thể bị giảm chiều cao do thừa androgen trong thời kỳ dậy thì hoặc do điều trị glucocorticoid thay thế quá mức hoặc cả hai.
Tuy nhiên, với các phác đồ thay thế hormon mới, hầu hết bệnh nhân đạt được chiều cao dự kiến khi trưởng thành hợp với chiều cao của cha mẹ. ở thể tăng sản thượng thận bẩm sinh không điển hình, chiều cao cuối cùng khi trưởng thành có thể giảm do cốt hóa sớm các đầu xương.
XỬ TRÍ
Xét nghiệm chẩn đoán
Thiếu hụt 21-hydroxylase điển hình được đặc điểm là nồng độ 17-OHP tăng có ý nghĩa trong thời thơ ấu, với các mức độ nam hóa có thể chưa lộ rõ cho tới cuối tuổi nhi đồng. 17-OHP ở thể không điển hình có thể ở ranh giới hoặc bình thường. Lý tưởng nhất là định lượng được 17-OHP lúc 8 giờ sáng ở giai đoạn nang của nữ. Kết quả 17-OHP < 2 ng/mL có thể không rõ là tăng sản thượng thận bẩm sinh và giá trị 17-OHP > 4 ng/mL đã được báo cáo là có độ đặc hiệu 100%, độ nhạy 90% trong chẩn đoán. Giá trị nằm trong khoảng 2 – 4 ng/mL cần làm test kích thích ACTH bằng 250 meg ACTH tổng hợp tiêm tĩnh mạch và định lượng 17-OHP trước và 60 phút sau tiêm. Kết quả có thể so sánh với đường cong chuẩn, dễ dàng nhận thấy được. Nếu nồng độ cortisol sau tiêm ACTH < 20 mcg/mL, bệnh nhân cần nhận thức được phải sử dụng thêm glucocorticoid trong các giai đoạn stress sinh lý. Cần lưu ý là trong y văn chưa thấy có báo cáo nào tử vong do suy thượng thận vì tăng sản thượng thận bẩm sinh thể không điển hình. Các thành viên của thế hệ thứ nhất trong gia đỉnh bệnh nhân nên được sàng lọc tăng sản thượng thận bẩm sinh vì có khả năng không có dấu hiệu lâm sàng và có nguy cơ cao nếu bệnh nhân không được điều trị.
Điều trị
Điều trị tăng sản thượng thận bẩm sinh thể không điển hình ở người trưởng thành bao gồm sử dụng liều glucocorticoid thay thế thấp nhất để ức chế sản xuất androgen quá mức. Dexamethason (Decadron) uống vào buổi tối thường được coi là điều trị hiệu quả nhất ở người trưởng thành mặc dù có tăng nguy cơ do điều trị quá mức. Hydrocortison được lựa chọn điều trị ở trẻ em vì làm cải thiện các kết cục lâm sàng liên quan đến chiều cao khi trưởng thành. Liều glucocorticoid thay thế điển hình là 0,25 – 0,75 mg dexamethason uống hàng ngày hoặc 10 đến 25 mg/m2 hydrocortison uống chia 2 hoặc 3 lần. Liều hydrocortison buổi tối có hiệu quả ức chế ACTH hiệu quả nhất. Chiều cao khi trưởng thành có thể được cải thiện ở trẻ có tuổi xương cao, dự đoán ít nhất là một độ lệch chuẩn dưới chiều cao mục tiêu trung bình của bố mẹ, với việc sử dụng hormon tăng trưởng (GH) và chất chủ vận hormon giải phóng LH (leuprolid). Người trưởng thành có tăng sản thượng thận bẩm sinh điển hình, “khát muối” cần thay thế cả glucocorticoid và mineralcorticoid. Nhìn chung, chỉ cần liều nhỏ 0,1 mg fludrocortison là đủ.
Theo dõi các tác dụng của thay thế steroid là yếu tố quyết định. Nồng độ 17- OHP kháng tương đối với ức chế bằng glucocorticoid nên giá trị này bình thường thường phản ánh điều trị quá mức. Nồng độ 17-OHP nên duy trì ở mức cao của bình thường cho tới trên bình thường chút ít. Nồng độ androstenedion nhạy hơn khi bị ức chế và có thể là dấu hiệu chỉ điểm tốt hơn của liều thay thế với mục tiêu giữ mức androstenedion một phần ba trên của giá trị bình thường. Thay thế mineralcorticoid có thể theo dõi bằng nồng độ kali. Tăng nồng độ renin hoặc hạ huyết áp có thể là dấu hiệu cho thấy chưa bù đủ mineralcorticoid.
Cơn suy thượng thận cấp ở bệnh nhân tăng sản thượng thận bẩm sinh được điều trị bằng thay thế glucocorticoid và bù dịch như mô tả ở chưcyng 11.
Thai kỳ trong tăng sản thượng thận bẩm sinh thể điển hình cần được quản lý bởi bác sĩ chuyên khoa nội tiết có kinh nghiệm trong lĩnh vực này. Phụ nữ mắc tăng sản thượng thận bẩm sinh không điển hình nhìn chung không cần điều trị glucocorticoid trong thai kỳ trừ khi đánh giá trước sinh gợi ý đến tăng nguy cơ nam hóa của bào thai nữ (như khi mẹ là dị hợp tử kép có đột biến nặng và cha là người mang dị hợp tử). Bàn luận về tư vấn trước sinh, chẩn đoán và điều trị ở bệnh nhân tăng sản thượng thận bẩm sinh nằm ngoài phạm vi của chương này và người đọc có thể tham khảo bài viết gần đây của Nimkarn và New (xem đầy đủ trong phần Tài liệu tham khảo).
NHỮNG ĐIỂM QUAN TRỌNG CẦN GHI NHỚ
- Tăng sản thượng thận bẩm sinh điển hình biểu hiện tìr khi sinh, nhưng các triệu chứng của tăng sản thượng thận bẩm sinh thể không điển hình có thể xuất hiện muộn hơn.
- Có thể cần định lượng nồng độ 17-OH progesteron kích thích ACTH ở những bệnh nhân có nồng độ 17-OH progesteron nghi ngờ và các triệu chứng gợi ý đến tăng sản thượng thận bẩm sinh không điển hình.
- Nên sử dụng liều steroid thấp nhất có hiệu quả để làm giảm tác dụng không mong muốn của glucocorticoid lên mật độ xương.
- Thai phụ cỏ tăng sản thượng thận bẩm sinh cần được theo dõi bởi một bác sĩ chuyên khoa nội tiết có kinh nghiệm.


