Đại cương
– Gãy thân xương đùi gặp ở mọi lứa tuổi, từ sơ sinh đến người lớn. Đặc biệt nhiều nahats ở tuổi trưởng thành: 20 đến 40 tuổi.
– Xương đùi là một xương to khỏe, lại có cơ bao bọc chung quanh, nên thường phải có một lực tác động mạnh mới bẻ gãy được, Gãy thân xương đùi gặp nhiều trong tai nạn giao thông, tai nạn lao động.
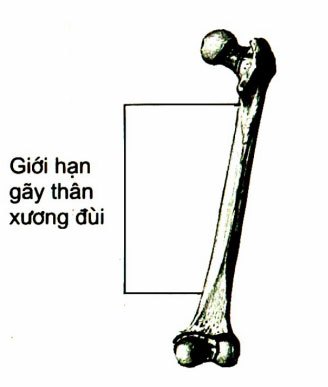
– Vị trí gãy thân xương đùi: 5cm dưới MCL và trên lồi cầu xường đùi 5cm.
– Gãy thân xương đùi dễ gây sốc: do đau, do mất máu (500ml – 1000ml) nên phải hồi sức tốt và bất động khi vận chuyển.
– 1939 Kuntscher đóng đinh nội tủy chữ V. Sau đó phổ biến khắp Châu Âu và Bắc Mỹ. Gần đây, phương pháp hay dùng nhất là đóng đinh nội tủy kín có chốt ngang, dưới màn huỳnh quang tăng sáng. Hoặc mổ K.H.X nẹp vít A.O có sức ép (Dynamic – Compression – Plate) ở những đoạn có ống tủy rộng.
Giải phẫu bệnh
Thân xương đùi: Không phải là một xương thẳng mà hơi cong vào trong, do đó nẹp vít A.O bắt vào thân xương phải bắt ở phía cong lồi.
Ống tủy xương đùi: thu hẹp ở phía ½ giữa thân xương, rộng ở hai đầu xương, do đó, khi gãy ở 1/3 thân xương đóng đinh nội tủy tốt, gãy 1/3 trên, 1/3 dưới, đóng đinh sẽ bị lỏng, ở đây vai trò cố định của nẹp vít A.O tốt hơn.
Muốn có hình ống tủy to bằng thật (trên các phim chụp thẳng, chụp nghiêng) để chọn đinh nội tủy thích hợp, cần để bóng X quang cách xa đùi 1,2 – 1,5cm (gọi là chụp Tele đùi).
Khi gãy 1/3 dưới: các bó mạch thần kinh ở vùng khoeo hoặc vùng ống Hunter có thể bị tổn thương.
Đường gãy
Đường gãy ngang: nếu các đường này nhăn như tiện mía thì dễ nắn nhưng cũng dễ di lệch thứ phát. Nếu đường gãy càng răng cưa thành bậc thì khó nắn nhưng khi đã chắp đúng răng cưa, bậc thì ít nguy cơ di lệch thứ phát trong bột.
Đường gãy chéo vát hay chéo xoắn: dễ di lệch thứ phát khi nắn giữ trong bột.
Gãy có thêm mảnh phụ: hình cảnh bướm hoặc gãy thành 2 tầng hoặc có các mảnh vụn đều được xếp vào loại gãy không vững, khó nắn chỉnh và giữ bằng bột.
Vị trí gãy và cơ chế di lệch
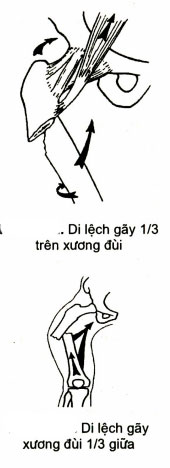
Gãy ở vị trí 1/3 trên: Với khối cơ mông khỏe kéo vểnh đoạn trung tâm ra ngoài và ra trước, khối cơ khép kéo mạnh đoạn ngoại vi vào trong gây nên gấp góc nhiều. Rất khó chỉnh đoạn trung tâm, chỉ có khả năng chỉnh đoạn ngoại vi theo hướng của đoạn trung tâm.
Gãy ở trị trí 1/3 giữa
Ở đoạn trung tâm bị kéo vểnh ra ngoài do có cơ khép lại vào trong. Khối cơ đùi ở đây khỏe cho nên co kéo nhiều làm cho di lệch gây ngắn chi rất đậm (có khi ngắn 5 – 10 cm). Muốn nắn chỉnh tốt ở đây cần gây mê và giãn cơ thật tốt.
Gãy ở vị trí 1/3 dưới
Di lệch: đoạn dưới bị kéo gục ra sau do tác động của các cơ sinh đôi, có nguy cơ tổn thương bó mạch thần kinh ở vùng khoeo. Muốn nắn chỉnh tốt cần để gấp nhẹ khớp gối.
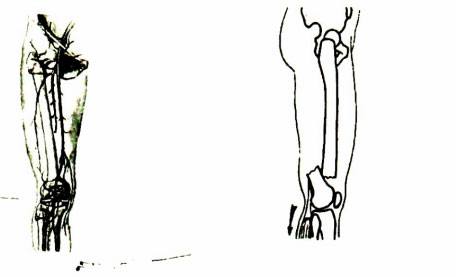
Gãy xương đùi ở trẻ em
– Ở trẻ em xương đùi còn đang độ phát triển lớn theo chiều dài và chiều ngang nên có thể tự điều chỉnh được, ít để lại di chứng với các trường hợp ngắn ≤ 1 – 2 cm và gấp góc ≤ 10 độ. Tuy nhiên xương trẻ em không tự chỉnh được di lệch xoắn vặn theo trục.
– Gãy xương đùi trẻ con có thể bong sụn kết hợp gây nên dài ngắn về sau này.
Phân độ bong sụn tiếp ở trẻ em theo 5 độ của Salter-Harris
Độ 1; Gãy bong ngang dưới lóp sụn phát triển, loại này nắn vào tốt, không bị rối loạn phát triển xương
Độ 2: kèm theo một mẩu xương tam giác của hành xương. Kiểu này nắn vào tốt cũng không bị rối loạn phát triển.
Độ 3: đường gãy đi vào khớp, qua đĩa sụn phát triển, Có bị rối loạn phát triển ít.
Độ 4: đường gãy chéo từ đầu xương, đến hành xương qua sụn phát triển, sụn bị rối loạn phát triển nặng và diện khớp bị khấp khểnh.

Độ 5: Vùng sụn bị gãy lún, thường chẩn đoán hồi cứu khi thấy chi dài, chi ngăn, không chẩn đoán sớm được
Phân loại:Theo Win quist (1984) 4 loại:
– Gãy đơn giản: gẫy đôi ngang, gãy chéo
– Gãy có nhiều mảnh rời nhỏ: dưới 50% chu vi
– Gãy nhiều tầng hoặc gãy có mảnh rời lớn trên 50% chu vi
– Gãy nhiều mảnh, các đầu gãy di lệch xa nhau.

Lâm sàng và X quang
Triệu chứng lâm sàng
Trong tai nạn, nạn nhân có thể cảm nhận thấy tiếng gãy rắc ở đùi, tiếp đó là triệu chứng đau dữ dội.
– Cơ năng vận động đùi, cẳng chân giảm hoặc mất hoàn toàn.
– Nạn nhân đến khám có thể thấy: toàn thân có biểu hiện sốc chấn thương: mặt nhợt nhạt, vã mồ hôi, mạch nhanh, huyết áp hạ (sốc do đau + mất máu).
– Khám thực thể: đùi sưng to nhanh, chi ngắn, gấp góc, có thể cảm nhận được chỗ ghồ của đầu xương gãy ở những trường hợp sưng to vừa, đầu gối xoay ngoài, cạnh ngoài bàn chân đổ sát mặt giường, các triệu chứng bầm tím ở vùng thấp và tràn dịch khớp gối xuất hiện muộn. Các dấu hiệu cử động bất thường và lạo xạo xương không nên tìm vì sẽ rất đau cho nạn nhân, làm trầm trọng thêm triệu chứng sốc chấn thương.
Chụp X quang
Sau khi cố định tạm thời và chống sốc (nếu có) chuyển nạn nhân đi chụp X quang: chụp 2 tư thế chính: thẳng và nghiêng, nhớ chụp Tele đùi để có hình giống như thật của ống tủy.

Điều trị
Sơ cứu
– Bất động tạm thời bằng các loại nẹp sẵn có trong tay.
– Phát hiện đa chấn thương, C.T.S.N, CT ngực, bụng.
– Giảm đau bằng thuốc: Morphine 1Ctg, Feldene…
– Phòng và chống sốc bằng truyền dịch hoặc máu.

Điều trị Gãy thân xương đùi ở trẻ em
Gãy thân xương đùi ở trẻ em thường là gãy cành tươi, ít di lệch, thời gian liền xương nhanh nên thiên về điều trị bảo tồn.
– Trẻ sơ sinh: nẹp thẳng trục xương bằng bìa cứng 10 -12 ngày.
– Trẻ còn bú – trẻ dưới 3 tuổi: bó bột ếch.
– Trẻ 4 – 12 tuổi: gây mê, kéo nắn và làm bột chậu lưng chân để bột 4 – 8 – 12 tuần tùy theo độ tuổi. Những ca gãy phức tạp có thể kéo liên tục, sau đấy bó bột tiếp tục.
Nếu bó bột không kết quả (di lệch thứ phát) phải mổ kết hợp xương.
– Nẹp vít: bệnh nhân phải mổ lại lần hai để tháo nẹp vít.
– Đinh dưới mấu chuyển: nếu không vững phải tăng cường thêm bột CLC, dễ bị cứng khớp gối.
– Phương pháp Metaizeau: đóng một chùm đinh (đinh chịu được lưc đàn hồi).
– Phương pháp Ender đóng từ trên lồi cầu trong, đinh tựa vào thành xương đối diện lên cổ xương đùi.
Điều trị Gãy thân xương đùi ở người lớn
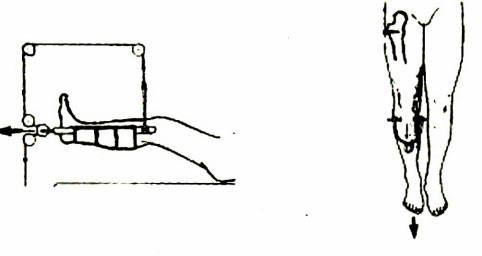
- Kéo tạ:
– Dùng đinh Steimann, Kirschner xuyên qua lồi cầu đùi hoặc qua lồi củ trước xương chày để kéo với trọng lượng 1/8 – 1/6 trọng lượng cơ thể.
– Mục đích: bất động tạm thời, để chuẩn bị cho cuộc mổ sau. Hoặc kéo liên tục trong những trường hợp không chỉ định mổ (bệnh về máu, nhưng nơi không có điều kiện phẫu thuật…) sau 3 – 4 tuần bó bột chậu lưng chân.
- Mổ kết hợp xương:
* Đinh nội tủy: sử dụng từ 50 năm nay.
– Đinh Kuntscher mở ổ gãy: đóng cho gãy 1/3 giữa thân đùi.
– Ưu điểm: nắn dễ, phát hiện hết thương tổn, ghép được xương…
– Nhược điểm: mất sự liền xương sinh lý, tỷ lệ nhiễm khuẩn cao (0,1 – 2%).
– Đóng đinh kín với màn huỳnh quang tăng sáng. Ngày nay người ta đóng đinh kín cho mọi đoạn Gãy thân xương đùi, mọi kiểu Gãy thân xương đùi.
* Nẹp vít: được dùng nhiều từ năm 1960 – 1970, chủ yếu dùng cho nơi ống tủy rộng 1/3 trên, 1/3 dưới.
– Ưu điểm: cố định xương vững, tập phục hồi cơ năng sớm
– Nhược điểm: nhiễm khuẩn cao, gãy nẹp vít qua lỗ vít, sau khi liền xương phải mổ lấy nẹp vít…
- Điều trị gãy hở xương đùi (xem phần điều trị biến chứng).
Các biến chứng và các phương pháp điều trị
Biến chứng ngay
* Sốc chấn thương (do mất máu, do đau)
– Bất động tốt cho bệnh nhân
– Bồi phụ khối lượng tuần hoàn (máu, dịch thay thế máu)
– Dùng thuốc giảm đau cho BN: morphine, Feldene… lưu ý các BN trẻ em, người già.
* Gãy xương hở:
– Với gãy hở độ 1 độ 2 đến sớm trước 6 giờ, điều kiện cho phép (thể tạng BN, trang thiết bị, GMHS, PTV chuyên khoa): kết hợp xương ngay. Đây là một phương pháp tốt nhưng hết sức thận trọng, đánh giá thật đúng thương tổn và sau mổ phải theo dõi sát BN.
– Gãy hở độ 3 và gãy hở đến muộn: cắt lọc – rạch rộng – cố định ngoài – để hở da.
– Ngoài ra còn phương pháp: kéo liên tục, cắt lọc bó bột.
* Tổn thương mạch máu, thần kinh
– KHX vững (CĐNV).
– Phục hồi lại mạch máu, TK…
* Tắc mạch do mỡ, đãy là một biến chứng nặng, hiếm gặp, thường chẩn đoán hồi cứu.
Biến chứng sớm: nhiễm trùng: đặc biệt sau gãy hở, sau phẫu thuật.
– Nếu nhiễm khuẩn nhẹ, tách vết mổ, chăm sóc tốt VT, kháng sinh toàn thân liều cao dựa vào KSĐ.
– Nếu nhiễm khuẩn nặng phải mổ cấp cứu ngay: rạch rộng dẫn lưu mủ, để hở hoàn toàn, chăm sóc tốt tại chỗ và toàn thân. Một số trường hợp xét mổ, cắt cụt chi để cứu sống BN.
Di chứng
* Can lệch gây ngắn chi, lệch trục chi
Phải can thiệp phẫu thuật khi ngắn chi > 2cm hoặc lệch trục chi > 10 độ.
* Chậm liền, khớp giả khiến bệnh nhân không đi lại được
Phải mổ KHX và ghép xương.
* Teo cơ, cứng khớp dẫn đến tàn phế
– Dự phòng: với BN có mổ phải KHX vững để tập được gối ngay, với BN bó bột không nên kéo dài thời gian qua 2 tháng cho một khớp gối.
– Điều trị: tạo hình khớp.
* Viêm xương điều trị rất phức tạp, tốn kém
– Nạo viêm, lấy xương chết, dẫn lưu mủ
– Cố định ngoài
– Chuyển vạt cơ, vạt da – cân chen xương (nếu cần)
HƯỚNG DẪN TẬP LUYỆN SAU MỔ KẾT HỢP THÂN XƯƠNG ĐÙI
- Đóng đinh nội tuỷ vững (hoặc có chốt) cho bệnh nhân tập vận động tại giường trong vòng một tháng. Tập cơ năng khớp gối và khớp háng, tập vận động các cơ đùi đề phòng cứng khớp và teo cơ. Tháng thứ hai sau mổ tập đi nạng: ban đầu bằng 2 nạng không tì gót, về sau đi một nạng. Tháng thứ ba: tập đi bỏ nạng.
- Đóng đinh nội tuỷ 1/3 trên hoặc 1/3 dưới ( không có chốt), bệnh nhân được làm bột chống xoay trong 3 tuần, sau đó tháo bột và tập như trên (Vì không vững nên thời gian tập kéo dài hơn.
- Nẹp vít A.o được phép cho bệnh nhân tập cơ năng khớp sớm ngay sau mổ, nhưng thời gian tập đi nạng tỳ gót muộn hơn đóng đinh nội tuỷ, nếu không sẽ bị bong vít và gãy nẹp.



thưa bác sĩ , em là nữ năm nay 19 tuổi , em bị gãy kín 1/3 xương đùi do tai nạn xe máy , em đã mổ đóng đinh nội tủy được 5 tháng rồi, bây giờ em đi lại có chút thập thễnh vậy bác sĩ cho em hỏi tình trạng này đến bao giờ là hết ạ? và em có thể tập đập xe đạp được chưa ạ
sau 5 tháng bạn có thể đạp xe đạp nhẹ nhàng được, bạn nên đi chụp x quang lại để xem tình trạng can xương của bạn.