Chấn thương có thể dẫn đến những biến đổi ở võng mạc vùng hậu cực. Chấn thương trực tiếp lên nhãn cầu, mi mắt hay hổic mắt có thể gây bệnh võng mạc do đụng giập, rách hắc mạc, viêm võng mạc hay lỗ hoàng điểm. Chấn thương từ xa như chấn thương lồng ngực hay gãy xương dài có thể dẫn đến bệnh võng mạc Purscher.
– Chấn thương đụng giập trực tiếp lên nhãn cầu, vùng quanh nhãn cầu hay vùng sọ có thể gây tổn hại nhãn cầu do một hay kết hợp nhiều cơ chế sau: sóng chấn động trực tiếp, sóng phản hồi hay ép nhãn cầu trực tiếp. Chấn động trực tiếp là kiểu tổn thương xảy ra tại ngay vị trí bị vật gây chấn thương đập phải. Chấn động kiểu sóng phản hồi là kiểu tổn thương xảy ra ở vị trí đối diện với điểm tác động của vật gây chấn thương, đặc biệt võng mạc dễ bị ảnh hưởng bởi kiểu chấn thương này. Vì thể tích của nhãn cầu không đổi, nên khi bị ép theo trục trước sau, chân dịch làm giãn rộng thành nhãn cầu sang hai bên, các cấu trúc nội nhãn bị căng giãn và hậu quả là rách hắc mạc.
– Vì chấn thương đụng giập lên nhãn cầu có thể gây nhiều loại tổn thương khác nhau, nên cần khám toàn diện tránh bỏ sót tổn thương. Đôi khi xuất huyết tiền phòng hay xuất huyết dịch kính làm cho không khám được võng mạc phía sau. cần phải khám võng mạc khi máu đã tiêu hết. Tác động của chấn thương lên thị lực khó có thể đánh giá khi thăm khám cấp cứu. Chẳng hạn, các bệnh lý hoàng điểm có thể xuất hiện muộn và gây ảnh hưởng tới thị giác. Cho nên, cần khám mắt định kỳ để phát hiện các định kỳ để phát hiện các biến chứng muộn của chấn thương ban đầu.
Võng mạc bị đụng giáp (phù Berlin, phù do đụng giập).
Bệnh này do Berlin mô tả năm 1873. Biểu hiện lâm sàng gồm có: thị lực trung tâm giảm ngay khi bị chấn thương, bất kể vị trí của vùng phù võng mạc. – Soi đáy mắt thấy võng mạc đục trắng,sau đó tự lui đi mà không để lại dấu vết, thị lực trở lại mức trước chấn thương. Hiện nay, thuật ngữ võng mạc bị đụng giập được sử dụng rộng rãi hơn, bao gồm cả phù Berlin cũng như các trường hợp chấn thương phản hồi, thị lực có thể không trở lại mức cũ, tổn thương đáy mắt còn lại vĩnh viễn.
Chấn thương đụng giập vào bán phần trước có thể gây đụng giập võng mạc ở bất kỳ vị trí nào ở bán phần sau. Sau chấn thương vài phút hay vài giờ thì mới có biểu hiện ở đáy mắt.
Võng mạc tổn thương có màu xám – trắng loang lổ. Bò của tổn thương thường không rõ ràng. Các mạch máu võng mạc vẫn nhìn thấy rõ và không bị tổn thương, vùng phù đục có vẻ như khu trú ở võng mạc phía ngoài. Phù nề có thể khu trú ở vùng hoàng điểm, hậu cực, vùng quanh gai thị hay võng mạc chu biên. Nếu toàn bộ hậu cực bị ảnh hưởng, thì có ảnh hoàng điểm đỏ anh đào, bệnh cảnh dễ bị nhầm với tắc động mạch trung tâm võng mạc. Có thể có các tổn thương khác đi kèm như xuất huyết dưới võng mạc, trong võng mạc hay trước võng mạc, rách hắc mạc, bong hoàng điểm thanh dịch. Bệnh nhân có thể không có triệu chứng, nếu tổn thương hạn chế ở võng mạc chu biên. Nếu vùng hoàng điểm bị ảnh hưởng, bệnh nhân thấy thị lực mất đột ngột. Mức độ mất thị lực không có liên quan tới mức độ đục của võng mạc.
Chụp mạch huỳnh quang vài giờ hay vài ngày sau chấn thương không thấy có biến đổi tính thấm mạch máu hắc võng mạc ở vùng bị tổn thương. Võng mạc đục có thể che lấp hắc mạc bên dưới. Đôi khi chụp mạch có thể thấy rõ huỳnh quang tiểu động mạch võng mạc. Khi chụp mạch sớm có thể thấy tăng sớm huỳnh quang ở biểu mô sắc tố võng mạc, do biểu mô sắc tố bị hoại tử vì chấn thương.
Nhiều tuần lễ sau chấn thương, vùng võng mạc trắng sẽ hết dần. Nói chung tiên lượng về thị lực tốt nhưng dè dặt nếu có
tổn thương khác đi kèm. Tổn thương ở đáy mắt có thể hết hoàn toàn và thị lực hồi phục toàn bộ hoặc bị giảm có kèm hay không kèm những tổn thương ở đáy mắt. Bệnh tiến triển đến giai đoạn bất thường ở võng mạc với những mức độ khác nhau. Rối loạn sắc tố ở biểu mô sắc tố, có vùng bị teo, có vùng quá sản biểu mô sắc tố hoặc phối hợp cả hai. ở những trường hợp này, chụp mạch huỳnh quang có thể thấy những tổn thương tăng sáng kiểu hiệu ứng cửa sổ và những vùng kém thấm huỳnh quang tương ứng với những vùng teo và quá sản biêu mô sắc tố. Sắc tố có thể di tản vào võng mạc tạo nên bệnh cảnh giống bệnh viêm võng mạc sắc tố. Nếu vùng tổn hại các tế bào cảm quang rộng thì có thể có khuyết thị trường. Gó thể có lỗ hoàng điểm toàn phần hay một phần.
Nghiên cứu mắt người bị chấn thương đụng giập thấy có phù nề ở lớp ngoài, lớp hạt và khoảng dưới võng mạc. Không rõ hiện tượng phù nề này là nguyên phát hay thứ phát. Hoàng điểm có những cấu trúc dạng nang đúc nhập với nhau tạo thành một nang lớn. Thành của nang này có thể thoái hoá tạo lỗ hoàng điểm lốp hay toàn bộ bề dày võng mạc. Có hiện tượng mất tế bào cảm quang, teo các neuron và các thành phần đỡ khác. Biểu mô sắc tố bị thoái hoá, quá sản hay bị phân tán là hiện tượng cũng hay gặp.
Bệnh võng mạc Purtscher.
Năm 1912, Purtscher đã mô tả loại bệnh lý mạch máu võng mạc xuất hiện ở những bệnh nhân bị chấn thương sọ não nặng. Bệnh có đặc điểm là có những vết trắng bên trong võng mạc, xuất huyết võng mạc nông, viêm gai thị.
Kinh điển, bệnh võng mạc Purtscher bao gồm phù nề võng mạc toàn bộ, xuất hiện những mảnh trắng quanh gai thị, xuất huyết trong võng mạc và phù nề đĩa thị. Nhồi máu lớp sợi thần kinh dọc theo phân bố của các mạch máu lớn có kích thước hay = đường kính đĩa thị, thường kèm theo xuất huyết trong võng mạc hay trước võng mạc hoặc cả hai. Xuất huyết trong võng mạc xuất hiện một bên, hai bên và không đối xứng. Trong trường hợp tổn thương ở một bên mắt, ở mắt bên kia biểu hiện tổn thương khi khám kính hiển vi và khi chụp mạch có thể có nhưng rất kín đáo.
Trong bệnh võng mạc Purtscher, thường có bệnh cảnh chấn thương sọ não nặng hay chèn ép lên lồng ngực mà không có chấn thương trực tiếp lên nhãn cầu. Nói chung, bệnh này ít khi gặp. Các biến đổi ở đáy mắt xuất hiện ngay sau chấn thương, có thể tiến triển trong 1-2 ngày, không kèm theo các bệnh lý toàn thân gì khác. Thị lực bị ảnh hưởng với các mức độ khác nhau. Có thể có ám điểm trung tâm hay cạnh trung tâm hoặc ảnh hưởng đường đồng tử hướng tâm. Các biến đổi ở đáy mắt thường lui đi sau 4 tháng. Thị lực và biểu hiện ở đáy mắt có thể trở lại bình thường hoặc có mất thị lực vĩnh viễn kèm theo với những dấu hiệu ở đáy mắt khác nhau. Thông thường có một mức độ teo gai thị nào đó, biến đổi của biểu mô sắc tố (đặc biệt ở vùng hoàng điểm), ám điểm trung tâm hay cận trung tâm hoặc tổn hại thị trường hình vòng cung. Tổn hại đường đồng tử hướng tâm có thể vẫn tồn tại. Đáy mắt có co nhỏ mạch máu võng mạc và teo bó sợi thần kinh.
Các biểu hiện ở đáy mắt của bệnh võng mạc Purtscher cũng có thể xuất hiện do những chấn thương khác hay trong một số trạng thái bệnh lý như nghẽn mạch do cục mỡ sau chấn thương, tím tái do chèn ép, chèn ép lồng ngực do dây đai an toàn trong khi lái xe, viêm tuỵ cấp có nghẽn mạch do mỡ, hội chứng tăng áp lực thủy tĩnh ở mạch máu mắt, bệnh luput ban đỏ, viêm da cơ, tắc mạch do khí, xơ cứng bì và tắc mạch do dịch nước ối.
Bệnh cảnh ở đáy mắt tương tự có thể xuất hiện trong gãy xương dài. Thường là xương chày. Chỗ xương gãy làm giải phóng mỡ tủy xương vào toàn hoàn tĩnh mạch, đi lên tâm thất trái và làm tắc mạch võng mạc. Soi đáy mắt có thể thấy những cục tắc này như những xuất tiết cứng màu trắng vàng. Các cục mỡ tắc này có thể vào các mạch máu phổi, não hay da. Bởi vậy, biểu hiện ở mắt có thể đi kèm một bệnh lý toàn thân khác như tăng nhịp thở, ho, tím tái, co giật, mất khả năng định hướng, hôn mê và xuât huyết dưới da. Những đặc điểm phân biệt bệnh võng mạc do mỡ gây tắc mạch gồm có rối loạn thị giác xuất hiện muộn (thường 2-3 ngày sau chấn thương, trong khi bệnh võng mạc Purtscher xuất hiện ngay sau chấn thương), xuất hiện võng mạc tăng dần vài ngày sau khi xuất hiện các dâu hiệu võng mạc đầu tiên, phù võng mạc hậu cực rộng tạo biếu hiện giống hoàng điểm đỏ anh đào. Cơ chế bệnh võng mạc Purtscher có thể hiểu như sau 1) tắc động mạch do khí hay mỡ; 2) chấn thương thành tĩnh mạch võng mạc do tăng nhãn áp lực thủy tĩnh trong lòng tĩnh mạch; 3) tổn hại nội mô động mạch do tăng áp lực động tĩnh võng mạc; 4) Huyết khối gây tắc nhiều tiểu động mạch; 5) phản ứng co thắt mạch võng mạc sau tăng áp lực tĩnh mạch đột ngột.
Rách hắc mạc
Chấn thương đụng giập đột ngột gây ép nhãn cầu theo trục trước sau, các cấu trúc nội nhãn bị giãn phình theo chiều ngang. Khi nhãn cầu thay đổi hình dạng đột ngột, võng mạc có khả năng chun giãn, củng mạc cứng, nên có khả năng chụi được không bị rách. Những cấu trúc kém chun giãn như màng Bruch rất dễ bị rách. Nếu điều này xảy ra, biểu mô sắc tố phía trên và các mao mạch hắc mạc bên dưới cũng có xu hướng bị rách, khi đó đáy mắt có biểu hiện của rách hắc mạc. Các bệnh nhân mắc bệnh vốn đã có tổn hại màng Bruch (như rạn màng Bruch) thì càng dễ bị rách hắc mạc khi bị chấn thương đụng giập.
Rách hắc mạc xảy ra trực tiếp tại nơi có lực chấn thương tác động, nên vết rách thường song song với xích đạo. Rách trực tiếp là do lực ép gây hoại tử tổ chức. Rách hắc mạc gián tiếp nằm xa vị trí chấn thương tác động, nằm ra sau, có hình lưỡi liềm và đồng tâm với đĩa thị. Rách các mao mạch hắc mạc thường dẫn đến xuất huyết dịch kính. Thường xuất huyết che
lấp lỗ rách, nên cần theo dõi chò cho xuất huyết tiêu đi thì mới thấy được vết rách hắc mạc. Khi xuất huyết và phù nề võng mạc tiêu hết, sẽ thấy một vết sẹo màu trắng vàng nằm ở mức màng Bruch. Biểu mô sắc tố quanh vết rách thường đọng sắc tố nhiều hay ít. Nhìn chung, rách hắc mạc thường ổn định, trì khi có biến chứng muộn xảy ra.
Thị lực ban đầu có thể bị ảnh hưởng nặng. Các yếu tố ảnh hưởng tới thị lực gồm có rách hắc mạc nằm gần vùng hoàng điểm, kèm theo xuất huyết nội nhãn (tuỳ mức độ và vị trí) và phù nề võng mạc đi kèm. Nếu vết rách cắt ngang qua hoàng điếm hoặc biến đổi sắc tố rộng ở vùng hậu cực thì thị lực trung tâm có thể bị tổn hại lâu dài. Xuất huyết dưới hoàng điểm nhiều là dấu hiệu tiên lượng thị lực xấu.
Có một số tổn hại về thị trường như ám điểm trung tâm, ám điểm vùng gai thị hoàng điểm hay khuyết một phần thị trường đi kèm với rách hắc mạc.
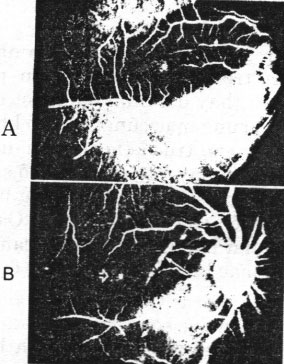
Hình 22.29. Hình ảnh chụp mạch huỳnh quang cho thấy xuất huyết che lấp hắc mạc thấm huỳnh quang ở bên dưới, ở thì muộn hơn thấy vết rách hắc mạc thấm huỳnh quang, có lỗ hoàng điểm.
Chụp mạch huỳnh quang có tác dụng phát hiện các vết rách hắc mạc nhỏ, các vết rách bị xuất huyết che lấp, tương quan của vết rách với vùng hoàng điểm. Ngay sau chấn thương, chụp mạch thấy hệ mạch võng mạc không bị ảnh hưởng, các mạch máu hắc mạc ở vùng có vết rách bị ảnh hưởng, ở một số bệnh nhân thấm từ chỗ rách sang các lớp võng mạc lân cận. Tổn thương mất đi sau vài ngày. Những lần chụp mạch sau, ở thì sớm, do dán đoạn màng mạch hắc mạc, nên tạo thành một vệt kém bắt huỳnh quang ở thì sớm. Các mạch máu hắc mạc không bị tổn thương thường không bị ảnh hưởng, ở thì muộn hơn, vùng rách tăng thấm huỳnh quang do fluorescein khuếch tán ra. Mức độ thấm huỳnh quang nặng nhất ở thì tĩnh mạch, nhưng có thể tồn tại cho tới giai đoạn muộn.
Nghiên cứu giải phẫu bệnh những mắt khoét bỏ có rách hắc mạc xác nhận vết rách nằm ở lớp hắc mạc, màng Bruch và biểu mô sắc tố. Hiện tượng tăng sinh nguyên bào xơ xuất hiện 4 ngày sau chấn thương. 4 tuần sau chấn thương hình thành tổ chức sẹo ở ở vùng có vết rách. Các mạch máu hắc mạc tham gia vào quá trình làm sẹo vết rách. Thông thường, các tân mạch hắc mạc thoái triển và không gây xuất tiết khi sẹo dần ổn định. Biểu mô sắc tố quá sản ở mép tổn thương. Võng mạc vùng có rách hắc mạc bình thường hay bị teo cùng với những mức độ làm sẹo xơ khác nhau.
Khi soi đáy mắt, hình ảnh vết rách hắc mạc thường ổn định theo thời gian, nhưng cần phải theo dõi cẩn thận vì lý do tạo tân mạch hắc mạc thứ phát. Bệnh nhân được hướng dần tự kiểm tra thị lực, thị trường và phát hiện những biến đổi đột ngột về thị lực, nhìn hình bị biến dạng hay ám điểm. Các dâu hiệu lâm sàng của tân mạch hắc mạc gồm có dịch dưới võng mạc, xuất huyết dưới võng mạc, đọng lipid dưới võng mạc hay tổn thương đọng sắc tố dưới võng mạc. Chụp mạch huỳnh quang thấy mạng lưới tân mạch đan nhau dưới võng mạc kèm theo hiện tượng huỳnh quang thấm vào khoang dưới võng mạc.
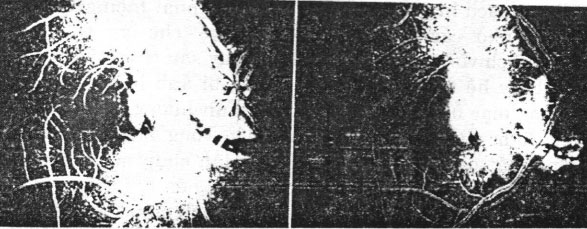
Hình 22.30. Chụp mạch huỳnh quang thì muộn thấy A- Mạng lưới tân mạch hắc mạc, tăng khuếch tán huỳnh quang ở thì muộn. B- Kết hợp với vết rách hắc mạc. B- Kết hợp với vết rác hắc mạc.
Điều trị tân mạch hắc mạc trong bệnh cảnh của rách hắc mạc có nhiều quan điểm khác nhau. Nhiều trường hợp tân mạch tự thoái triển và thị lực vẫn tốt, có những bệnh nhân thị lực trung tâm được duy trì khi quang động điều trị tân mạch thành công.
– Bệnh viêm hắc võng mạc tăng sinh.
Bệnh này thường xuất hiện khi bị đạn bắn vào trong hốc mắt nhưng không gây xuyên thủng nhãn cầu. Lý do là sóng chấn động do một vật chuyển động nhanh gây ra. Có hai vùng bị tổn thương, vùng trực tiếp gần với đường đạn vào và hoàng điểm. Hai vùng này thường đúc nhập với nhau tạo thành một tổn thương rộng. Vị trí viên đạn có ở gần nhãn cầu hay không, tốc độ và kích thước của viên đạn quyết định mức độ tổn thương.
Tổn thương đáy mắt bao gồm rách hắc mạc, võng mạc và củng mạc cũng bình thường. Ngay sau chấn thương, có xuất huyết nội nhãn nặng nề bao gồm xuất huyết dưới võng mạc và dịch kính. Khi xuất huyết rút hết hay tổ chức hoá, thấy rõ võng mạc bị tổn hại và hiện tượng tăng sinh. Tổn thương có bò không
đều, có thể có rối loạn sắc tố đi kèm. Tăng sinh tổ chức xơ có thể làm cho võng mạc dính chặt vào củng mạc và làm giảm nguy cơ bong võng mạc. Tuy nhiên tiên lượng về thị lực rất xấu, đặc biệt khi thị thần kinh bị tổn hại.
– Lỗ hoàng điểm do chấn thương.
Năm 1869, Knapp mô tả lỗ hoàng điểm xuất hiện sau chấn thương đụng giập. Sau chấn thương đụng giập, lỗ hoàng điểm có thể đi kèm những tổn thương sau đây: võng mạc bị đụng giập, xuất huyết dưới võng mạc và xuất huyết hắc mạc, bệnh hoàng điểm, phù hoàng điểm dạng nang.
Cơ chế của hiện tượng tạo lỗ hoàng điểm sau chấn thương là 1) hoại tử tổ chức sau chấn thương; 2) xuất huyết dưới hoàng điểm; 3) co kéo dịch kính. Hoại tử sau đụng giập có thể dẫn đến phù hoàng điểm dạng nang. Vỡ thành trong của nang hoàng điểm tạo thành lỗ lớp. Nếu cả thành trong lẫn thành ngoài của nang hoàng điểm bị vỡ thì tạo thành lỗ toàn bộ bề dày võng mạc. Từ phù hoàng điểm tiến triển thành lỗ hoàng điểm toàn bộ bề dày đòi hỏi nhiều tháng cho đến nhiều năm. Dùng sinh hiển vi để phân biệt lỗ lớp hoàng điểm với lỗ toàn bộ bề dày. Lỗ lốp còn lớp võng mạc phía ngoài và không có dịch trong lỗ lốp. Chụp mạch huỳnh quang không phát hiện được tổn hại biểu mô sắc tố gây hiệu ứng cửa sổ trong lỗ lốp. Co kéo dịch kính cấp tính có thể tạo nên lỗ hoàng điểm do chấn thương vì võng mạc dính vào dịch kính ở vùng hoàng điểm. Đôi khi thấy có một nắp võng mạc ở trước lỗ hoàng điểm.
Khi có lỗ hoàng điểm toàn bộ bề dày, thị lực giảm nhiều, có thể có ám điểm trung tâm và nhìn hình bị biến. Kích thước của lỗ có thể thay đổi, nhưng bờ của lỗ luôn sắc nét và đều. Có thể kèm theo dịch dưới võng mạc và tổn thương dạng nang trong võng mạc. Hình ảnh chụp mạch huỳnh quang của lớp lỗ hoàng điểm vô căn và do chấn thương là như nhau. Trong thì sớm thấy có tổn hại biểu mô sắc tố ở đáy của lỗ hoàng điểm, hiện tượng này nhạt dần. Có một quầng huỳnh quang vây quanh lỗ ở thì muộn.
Lỗ hoàng điểm và bong khu trú có thể ổn định, tuy nhiên có trường hợp bong lan dần vào hậu cực và võng mạc chu biên. Có thể không cần phải điều trị lade dự phòng, vì chưa có bằng chứng về lade có thể dự phòng được bong võng mạc trong trường hợp này. cần theo dõi định kỳ phát hiện bong võng mạc nặng thêm. Khám võng mạc chu biên cẩn thận để loại trừ các bệnh lý đi kèm. Điều trị gồm có quang đông bằng lade có hay không có trao đổi khí dịch, độn củng mạc, cắt dịch kính. Mục đích của điều trị là để duy trì thị giác ngoại vi hơn là điều trị tổn hại thị lực trung tâm.


