BIỂU HIỆN
1. Nôn ra máu: Nôn ra máu hoặc máu bị biến đổi (“bã cà phê”) gợi ý chảy máu ở đoạn gần dây chằng Treitz.
2. Đi cầu phân đen: Máu bị biến đổi (đen) đi qua trực tràng (cần >100 mL để tạo ra phân đen) thường gợi ý chảy máu ở đoạn gần dây chằng Treitz nhưng có thể ở đoạn xa như đại tràng lên; giả đi cầu phân đen có thể do uống sắt, bismuth, cam thảo, củ dền, việt quất, than.
3. Đi cầu phân có máu tươi: Chảy máu đỏ tươi hoặc nâu sẫm qua trực tràng thường gợi ý xuất huyết ở đoạn xa dây chằng Treitz nhưng có thể do xuất huyết tiêu hoá trên nhanh (>1000 mL).
4. Test tìm hồng cầu ẩn trong phân dương tính có hoặc không có thiếu sắt.
5. Các triệu chứng của mất máu: vd, choáng váng hoặc khó thở.
THAY ĐỔI HUYẾT ĐỘNG
Huyết áp tư thế đứng >10 mmHg thường gợi ý mất >20% thể tích máu (± ngất, choáng váng, buồn nôn, vã mồ hôi, khát nước).
SỐC
Huyết áp tâm thu <100 mmHg thường gợi ý mất <30% thể tích máu (± xanh xao, da lạnh).
THAY ĐỔI CẬN LÂM SÀNG
Hematocrit có thể không phản ánh đúng mức lượng máu mất vì sự cân bằng với dịch ngoại bào bị trì hoãn. Bạch cầu và tiểu cầu tăng nhẹ. Ure máu tăng thường gặp trong xuất huyết tiêu hoá trên.
CÁC DẤU HIỆU TIÊN LƯỢNG XẤU
Tuổi >60, có các bệnh liên quan, bệnh lý đông máu, suy giảm miễn dịch, biểu hiện sốc, tái xuất huyết, xuất huyết khi nằm viện, giãn tĩnh mạch, nội soi thấy có dấu xuất huyết gần đây [vd, mạch máu nổi rõ trên nền loét (xem dưới đây)].
XUẤT HUYẾT TIÊU HOÁ TRÊN
NGUYÊN NHÂN
Thường gặp
Loét dạ dày (chiếm ~50%), bệnh lý dạ dày [rượu, aspirin, NSAIDs, stress], viêm thực quản, hội chứng Mallory-Weiss (rách niêm mạc thực quản-dạ dày do nôn nói), giãn tĩnh mạch thực quản-dạ dày.
Ít gặp
Nuốt phải máu (chảy máu mũi); u thực quản, dạ dày hoặc ruột; điều trị kháng đông và tiêu sợi huyết; bệnh lý dạ dày phì đại (bệnh Ménétrier); phình động mạch chủ; dò động mạch chủ-ruột (do mảnh ghép động mạch chủ); dị dạng động-tĩnh mạch; giãn mao mạch (hội chứng OslerRenduWeber); loét Dieulafoy (giãn mạch máu dưới niêm mạc); viêm mạch; bệnh mô liên kết (u màng giả sợi chun, hội chứng Ehlers-Danlos); loạn tạo máu; u sợi thần kinh; amyloidosis; chảy máu đường mật (nguồn gốc đường mật).
ĐÁNH GIÁ
Sau khi hồi phục huyết động (xem bên dưới và Hình 47-1).
Bệnh sử và khám lâm sàng: huốc (aspirin và NSAIDs làm tăng nguy cơ xuất huyết tiêu hoá trên và dưới), loét trước đó, tiền căn xuất huyết, tiền căn gia đình, các đặc trưng của xơ gan hoặc viêm mạch. Tăng tiếng nhu động ruột cho thấy nguồn xuất huyết là ở đường tiêu hoá trên.
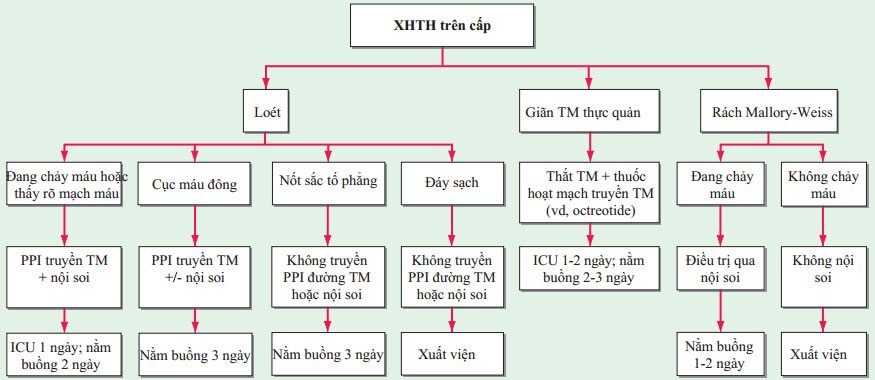
HÌNH 47-1 Lưu đồ gợi ý cho Bệnh nhân xuất huyết tiêu hoá trên cấp. Các khuyến cáo về mức độ chăm sóc và thời gian xuất viện cho rằng Bệnh nhân đang trong tình trạng ổn định mà không có chảy máu thêm hoặc có các bệnh đồng mắc. ICU, đơn vị chăm sóc tích cực; PPI, thuốc ức chế bơm proton
Chất hút từ ống thông mũi-dạ dày có nhiều máu, nếu từ bệnh sử không rõ nguồn chảy máu (trên và dưới); có thể âm tính giả lên đến 16% nếu máu đã ngừng chảy hoặc chảy máu nguồn gốc ở tá tràng. Xét nghiệm dịch hút tìm máu ẩn không có ý nghĩa.
Nội soi tiêu hoá trên: Chính xác >90%; cho phép quan sát vị trí xuất huyết và có thể can thiệp điều trị; bắt buộc nghi ngờ giãn tĩnh mạch, dò động mạch chủ-ruột; cho phép xác định mạch máu nổi rõ (động mạch lồi lên trong hố ổ loét), nghĩa là nguy cơ tái xuất huyết cao (~50%) .
Chụp barium cản quang đường tiêu hoá trên: Chính xác ~80% trong việc xác định sang thương, mặc dù không thể xác thực chắc chắn nguồn chảy máu; là phương pháp thay thể cho nội soi có thể chấp nhận được ở Bệnh nhân đang hồi phục hoặc xuất huyết grade thấp mạn tính.
Chụp động mạch mạc treo chọn lọc: Khi đang chảy máu nhiều mà không xác định được nguồn chảy máu qua nội soi.
Quét đồng vị phóng xạ (vd, 99Tc gắn vào hồng cầu hoặc albumin); sử dụng chủ yếu như là test tầm soát để xác định máu chảy có đủ nhanh để chụp mạch máu khi chảy máu không liên tục và không rõ nguồn chảy máu.
XUẤT HUYẾT TIÊU HOÁ DƯỚI
NGUYÊN NHÂN
Tổn thương hậu môn (trĩ, nứt), chấn thương trực tràng, viêm trực tràng, viêm đại tràng (viêm loét đại tràng, bệnh Crohn, viêm đại tràng nhiễm trùng/ thiếu máu nuôi/do chiếu xạ), polyp đại tràng, carcinoma đại tràng, loạn sản mạch máu (giãn mạch máu), bệnh túi thừa, lồng ruột, loét đơn độc, loạn sản máu, viêm mạch, bệnh mô liên kết, u sợi thần kinh, amyloidosis, dùng thuốc kháng đông.
ĐÁNH GIÁ (XEM BÊN DƯỚI VÀ HÌNH 47-2)
Bệnh sử và khám lâm sàng.
Nếu có thay đổi huyết động, nội soi tiêu hoá trên sau đó nội soi đại tràng. Nếu không có thay đổi huyết động, nội soi hậu môn và nội soi trực tràng hoặc nội soi đại tràng: Loại trừ trĩ, nứt, loét, viêm trực tràng, u.
Nội soi đại tràng: thường là xét nghiệm được lựa chọn, nhưng có thể không thực hiện được nếu chảy máu nhiều.
Thụt barium: Không có vai trò khi đang chảy máu.
Chụp động mạch: Khi chảy máu nghiêm trọng (tốc độ mất máu >0.5 mL / phút; có thể cần quét đồng vị phóng xạ như trên); xác định vị trí chảy máu hoặc bất thường mạch máu.
Mổ thám sát (phương án cuối cùng).
XUẤT HUYẾT KHÔNG RÕ NGUYÊN NHÂN
Thường có nguồn gốc ở ruột non. Cân nhắc chụp X quang thụt ruột non (chụp cản quang barium qua ống thông luồn qua miệng đến ruột non), quét tìm túi thừa Meckel, nội soi ruột non, hoặc mổ bụng thám sát với nội soi ruột non trong khi mổ.
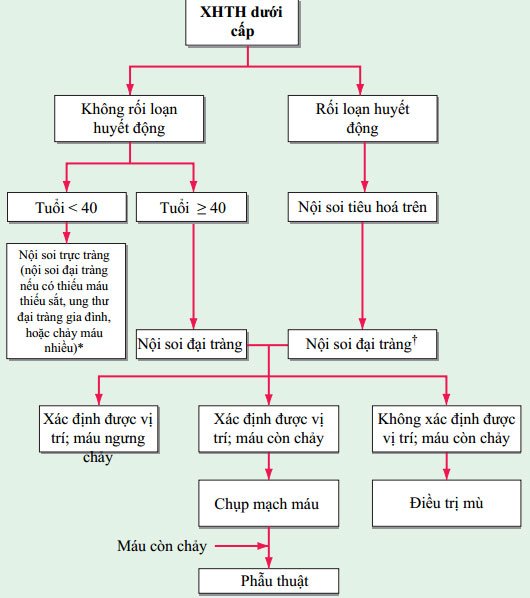
HÌNH 47-2 Lưu đồ gợi ý cho Bệnh nhân xuất huyết tiêu hoá dưới cấp tính.
*Một vài người gợi ý nội soi đại tràng cho Bệnh nhân <40 tuổi có chảy máu trực tràng ở bất cứ cấp độ mất máu nào.
Nếu máu chảy nhiều không thụt rửa đại tràng được, tiến hành chụp mạch máu.
ĐIỀU TRỊ Xuất huyết tiêu hoá trên và dưới
Dùng đường truyền tĩnh mạch loại lớn (14-18 gauge); đặt đường truyền TM trung tâm nếu mất máu nhiều và Bệnh nhân có bệnh tim; theo dõi sinh hiệu qua monitor đo lượng nước tiểu, Hct (giảm chậm). Chưa chứng minh được lợi ích của rửa dạ dày nhưng phải làm sạch dạ dày trước khi nội soi. Nước muối sinh lý ướp đá có thể làm ly giải cục máu đông; dùng nước vòi ở nhiệt độ phòng thích hợp hơn. Có thể cần đặt nội khí quản để bảo vệ đường thở.
Xét nghiệm nhóm máu và phản ứng chéo (6 đơn bị nếu chảy máu nhiều).
Sẵn sàng phẫu thuật nếu mất máu lượng lớn.
Nâng huyết áp bằng dịch đẳng trương (nước muối sinh lý); albumin và h tương tươi đông lạnh trong xơ gan. Hồng cầu khối nếu có sẵn (máu toàn nếu mất máu lượng lớn); duy trì Hct >25-30. Huyết tương tươi đông lạnh và vitamin K (10 mg tiêm bắp hoặc tiêm TM) trong xơ gan kèm bệnh lý đông máu.
• Calcium truyền TM (vd, calcium gluconate lên đến 10–20 mL 10% truyền TM trong 10–15 phút) nếu calci huyết thanh giảm (do truyền máu citrate). Dùng thuốc theo kinh nghiệm (kháng acid, chẹn thụ thể H2, omeprazole) chưa chứng minh được lợi ích.
• Điều trị chuyên biệt: Giãn TM thực quản: octreotide (50-μg bolus, 50-μg/giờ truyền trong 2-5 ngày), chẹn bằng ống thông SengstakenBlakemore, chích xơ qua nội soi, hoặc cột thắt; propranolol hoặc nadolol liều thích hợp để gây chẹn beta, làm giảm nguy cơ chảy máu tĩnh mạch thực quản lần đầu hoặc tái phát (không sử dụng trong mất máu cấp) (Chương 166); loét có nổi rõ mạch máu hoặc đang chảy máu: đốt nhiệt (endoscopic bipolar, heater-probe, hoặc laser coagulation) hoặc tiêm epinephrine; viêm dạ dày: thuyên tắc mạch hoặc truyền
vasopressin vào ĐM vị trái; Giãn mao mạch tiêu hoá: ethinylestradiol/ norethisterone (0.05/1.0 mg uống qd) có thể ngăn ngừa xuất huyết tái phát, đặc biệt là ở BN suy thận mạn; bệnh túi thừa: chụp động mạch mạc treo với vasopressin truyền đường động mạch; dị dạng mạch máu: đốt nhiệt (colonoscopic bipolar hoặc laser coagulation), có thể dẫn đến thay thế hẹp van động mạch chủ.
• Chỉ định mổ cấp cứu: Chảy máu không kiểm soát hoặc kéo dài, tái xuất huyết nặng, dò ĐM chủ-ruột. Trường hợp chảy máu TM thực quản khó điều trị, cân nhắc đặt sonde cửa chủ trong gan qua TM cảnh (TIPS).


