1. Định nghĩa
Thuật ngữ Glôcôm bắt nguồn từ chữ Hi lạp (Glaucos) được biết đến từ rất lâu bởi Hippocrates mô tả một tình trạng bệnh lý mà trong đó đồng tử bị chuyển thành màu xanh nhạt. Tuy nhiên, ở thời kỳ đó người ta chưa biết gì về bệnh này mà chỉ cho rằng đây là một loại bệnh lý của thể thủy tinh không thể chữa được.
Đến năm 1745 Platner là người đầu tiên nhận xét về hiện tượng căng cứng nhãn cầu khi nắn bằng tay và sau đó thuyết về nhãn áp được Kackenzie (1830) làm rõ thêm. Chỉ đến khi máy soi đáy mắt được phát hiện, người ta mổi quan sát thấy những biến đổi ở đầu thị thần kinh do bệnh Glôcôm.
Ngày nay, Glôcôm được coi là một nhóm bệnh có nguyên nhân và cơ chế bệnh sinh khác nhau, nhưng đều có những đặc điểm chung khi toàn phát, đó là: nhãn áp tăng quá mức chịu đựng của mắt bình thường, lõm và teo thị thần kinh và tổn hại chức năng thị giác (thị trường).
Nhãn áp tăng lúc đầu thất thường, sau tăng liên tục. Nó được quyết định bởi 3 yếu tố chính là: tốc độ sản xuất thủy dịch, sự lưu thông thủy dịch và áp lực tĩnh mạch thượng củng mạc.
Tổn hại của thị thần kinh và thị trường tuỳ thuộc vào mức nhãn áp và khả năng chịu đựng của các sợi trục thị thần kinh.
2. Giải phẫu – sinh lý vùng góc tiền phòng
2.1. Đặc điểm giải phẫu vùng góc tiền phòng
Góc tiền phòng còn gọi là góc thấm, được tạo bởi sự kết hợp của rìa giác – củng mạc, thể mi và chân mống mắt.
2.1.1. Vùng rìa giác – củng mạc:
Vùng rìa là chỗ tiếp nối giữa giác mạc trong suốt ở phía trước và củng mạc màu trắng đục ở phía sau. Vùng rìa có hình nhẫn, rộng hơn ở phía trên (l,5mm), và phía dưới (1 mm), còn hai bên thì hẹp (0,8 mm).
Về mặt tổ chức học vùng rìa có 4 lớp đi từ nông tới sâu:
– Lớp biểu mô của vùng rìa: đây là lớp chuyển tiếp giữa biểu mô trụ của kết mạc và biểu mô lát tầng của giác mạc. Biểu mô ở rìa là một lớp biểu mô lát tầng không bị keratin hoá.
– Lớp liên kết dưới biểu mô: lớp này chỉ tồn tại ở phần ngoài của rìa, cách giới hạn trong của rìa 0,5 mm, ở trong vùng có thể bóc tách được. Đây là một tổ chức liên kết dầy đặc có nhiều sợi đàn hồi.
– Lớp mô nhục giác – củng mạc: đây là chỗ chuyển tiếp giữa tổ chức giác mạc và củng mạc. Lớp mô nhục giác mạc là một lớp liên kết xếp theo hướng song song. Còn tổ chức củng mạc gồm nhiều bó xơ sắp xếp theo nhiều hướng khác nhau.
– Lớp Trabeculum: nằm ở khoảng giữa màng Descemet và cựa củng mạc. Ớ phía chu biên của giác mạc, màng Descemet kết thúc và tiếp nối với vùng bè bỏi vòng Schwalbe. Vùng này được tạo bởi những sợi bè màng bồ đào bám vào nhu mô của vùng rìa làm thành một gờ nhỏ chạy vòng và đây cũng là vùng chuyên tiếp tê bào nội mô giác mạc thành tế bào bè.
2.1.2. Vùng bè (Trabeculum):
Vùng bè là một dải hình lăng trụ tam giác nằm trong chiều sâu của rìa củng giác mạc. Mặt cắt của vùng bè có hình tam giác mà đỉnh quay về phía chu biên của giác mạc, đáy dựa trên của củng mạc và thể mi. Mặt ngoài vùng bè tiếp giáp với ống Schlemm, còn mặt trong là giới hạn của tiền phòng.
Vùng bè gồm 3 phần có cấu trúc khác nhau, từ trong ra ngoài là:
– Bè màng bồ đào: là lớp trong cùng của mạng lưới bè, được cấu tạo bởi những sợi bè mảnh, hình vòng, có ít thổ đàn hồi, đường kính từ 5 đến 12 pm. Những sợi bè này bắt chéo nhau đi từ vòng Schwalbe tới cựa củng mạc, cơ thể mi, chân mống mắt và được che phủ một phần bởi những tế bào bè. Bè màng bồ đào gồm từ hai đến bốn lốp cách nhau khoảng 20 pm làm thành một mạng lưới khá thưa tạo điều kiện cho thủy dịch thấm qua dễ dàng.
– Bè giác – củng mạc: được tạo thành bởi những lá bè mỏng xếp chồng lên nhau trải ra như hình quạt từ vòng Schwalbe tới cựa củng mạc. Những lá bè này nhiều dần lên khi đi về phía cựa củng mạc. Ở vị trí vòng Schwalbe chỉ có 3 đến 4 lớp lá bè, nhưng ở cựa củng mạc có đến vài chục lớp. Mỗi lá bè có chiều dài từ 30 đến 40 pm dày gần 5 pm và trên đó có những lỗ nhỏ đường kính từ 2 đến 12 pm. Khoảng cách giữa những lá bè cũng khác nhau khi đi từ trong ra ngoài. Ớ phần trong nơi tiếp giáp với bè màng bồ đào chúng rộng từ 5 đến 6 pm và chỉ rộng khoảng 2 pm ở phần ngoài nơi tiếp với bè cạnh ống Schlemm.
– Bè cạnh ống Schlemm (Juxtacanalicular mesh – work): đầy khoảng 15 µm, là lớp ngoài cùng của lưới bè, tiếp giáp với thành trong của ống Schlemm, cấu tạo bởi hai đến năm lớp tế bào tương đối biệt hoá, sắp xếp thành mạng lưới.
Những tế bào này có phần bào tương tương đối dài, chứa nhiều vi sợi và có bộ máy Golgi cũng như hệ thống không bào rất phát triển (hình 20.1: các lớp của vùng bè).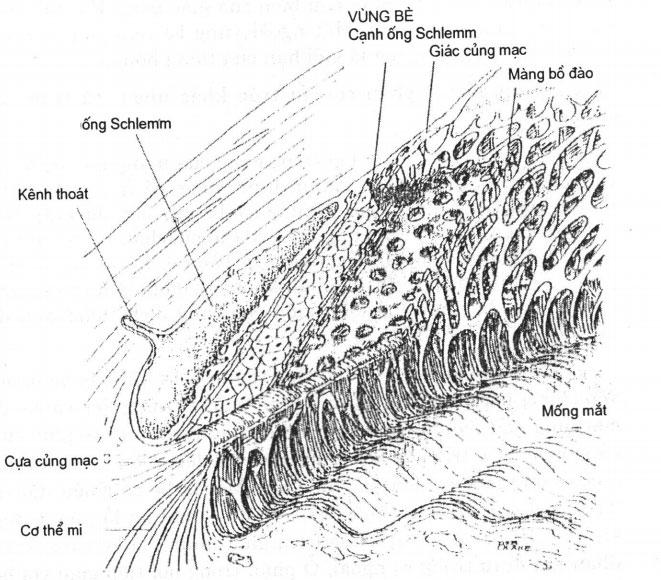
Hình 20.1. Ba lớp của vùng bè: 1. Lớp màng bồ đào; 2. Lớp giác củng mạc; và 3. Lớp cạnh ống Schlemm
2.1.3. Ống Schlemm:
Ống Schlemm có hình vòng, chạy song song với vùng rìa, bao quanh phía ngoài của vùng bè. ống dài khoảng 40mm và đường kính trung bình 0,282mm. về tổ chức học, ống có cấu trúc tương tự như mạch máu. Thành trong ống có nhiều lỗ nhỏ, thành ngoài có khoảng 17 đến 35 ống có kích thước như một mao mạch nhỏ, nối chắp với nhau thành một đám rối trong củng mạc. Từ đám rối này lại có những nhánh thông đến đám rối thượng củng mạc và kết mạc.
2.1.4. Chỗ nối mống mắt – thể mi:
Chân mống mắt dính vào đáy của thể mi ở ngay phía sau cựa củng mạc, phía trước cơ thể mi và vòng động mạch lớn của mống mắt. Vị trí của chỗ dính có thể cao hay thấp tuỳ theo từng cá thể và quyết định độ sâu của tiền phòng. Chân mống mắt tạo nên thành trong của góc tiền phòng. Đây là một thành di động, nó bị ảnh hưởng bởi gradien áp lực.
2.2. Soi góc tiền phòng
2.2.1. Chỉ định:
Soi góc tiền phòng là một trong những xét nghiệm quan trọng đối với bệnh Glôcôm, nó giúp cho chúng ta:
– Chẩn đoán phân biệt các hình thái Glôcôm: góc đóng, góc mở, sắc tố, tân mạch, bẩm sinh …
– Phát hiện sớm bệnh Glôcôm: dựa vào mức độ rộng hẹp của góc
– Lựa chọn phương pháp điều trị thích hợp với giai đoạn phát triển của bệnh, với cơ chế gây bệnh.
– Đánh giá kết quả điều trị của thuốc, phẫu thuật. Tìm hiểu nguyên nhân thành công, thất bại của phẫu thuật.
Ngoài ra soi góc tiền phòng còn được sử dụng trong chấn thương nhằm xác định vị trí dị vật ở góc, các tổn thương, biến đổi của góc do chấn thương đụng giập hoặc trong chẩn đoán khối u ở góc tiền phòng.
2.2.2. Chống chỉ định:
– Mắt đang có viêm nhiễm: viêm kết giác mạc
– Chấn thương thủng nhãn cầu
– Hậu phẫu những ngày đầu
2.2.3. Dụng cụ soi góc tiền phòng:
Bình thường không thể nhìn thấy trực tiếp góc tiền phòng qua giác mạc mà phải sử dụng một loại kính đặc biệt để soi. Có hai loại kính chủ yếu:
– Kính soi góc trực tiếp (Koeppe): Loại này có nhiều kích thước khác nhau với đường kính đáy từ 16 – 18 – 20 mm, sử dụng cùng với kính hiển vi hai mắt với đèn chiếu Barkan. Kính Koeppe cho phép quan sát góc trực tiếp và rộng, đồng thời có thể sử dụng trong phòng mổ để khám và làm các phẫu thuật ở góc.
– Kính soi góc gián tiếp: có nhiều loại:
+ Kính Goldmann 1 mặt gương: thường sử dụng nhiều
+ Kính Goldmann 3 mặt gương: kết hợp quan sát chu vi võng mạc
+ Kính Zeiss: kính có 4 mặt gương đều sử dụng để soi góc nên khi soi không cần xoay kính.
Các loại kính gián tiếp cho hình ảnh đảo ngược và hơi bị rút ngắn của góc phía đối diện. Để dễ quan sát hơn, khi soi cần nghiêng gương về phía góc muốn soi hoặc cho bệnh nhân liếc mắt về phía gương kính. Kính này sử dụng với đèn khe sinh hiển vi.
2.2.4. Hình ảnh góc tiền phòng: khi soi góc tiền phòng cần xác định các mốc của góc, từ đó để đánh giá góc. Những mốc chính của góc đi từ ngoài vào trong là:
– Vòng Schwalbe: là chỗ kết thúc của màng Descemet. Khi soi góc bằng đèn khe, ta có thể nhận biết vị trí vòng Schwalbe ở chỗ tận hết của hình chêm tạo bởi 2 vạch sáng ở giác mạc: một vạch từ mặt ngoài giác mạc và chỗ tiếp nối với củng mạc, vạch thứ hai từ mặt trong giác mạc.
– Vùng bè: bắt đầu từ vòng Schwalbe tối cựa củng mạc. Màu hơi xám, trông cảm giác như một tổ chức xốp. Có thể thấy sắc tố đọng trên vùng bè. Sei lượng sắc tố thường tăng theo tuổi.
– Ông Schlemm: nằm sau vùng bè, có thể nhận thấy ống như một vệt đậm hơn vùng bè. ống có thể chứa máu, khi đó sẽ thấy đường màu đỏ.
– Cựa củng mạc: là tổ chức củng mạc nhô về phía tiền phòng và là chỗ bám của những sợi bè và là những sợi dài của cơ thể mi. Cựa củng mạc là một dải mảnh và nhạt màu nằm giữa mặt thể mi và phần có sắc tố của vùng bè.
– Dải thể mi: là phần trước của cơ thể mi bám vào cựa củng mạc. Màu sẫm hơn màu của mống mắt. Nếu chân mống mắt bám lùi ra sau thì dải thể mi rộng.
2.2.5. Đánh giá góc tiền phòng:
– Đánh giá độ mở của góc: có nhiều cách phân loại góc khác nhau, phổ biến nhất là phân loại của Schaffer: đo góc giữa mống mắt và vùng bè.
+ Độ IV: Góc giữa mống mắt và mặt vùng bè là 45°
+ Độ III: Góc giữa mống mắt và mặt vùng bè lớn hơn 20°, nhỏ hơn 45°
+ Độ II: Góc giữa mống mắt và mặt vùng bè là 20°
+ Độ I: Góc giữa mống mắt và mặt vùng bè là 10°
+ Rất hẹp: Góc giữa mống mắt và mặt vùng bè nhỏ hơn 10°
+ Góc đóng: góc 0°: mống mắt áp vào vùng bè
Ngoài ra có thể xác định độ mở của góc theo cách sau:
+ Góc rộng: quan sát được tất cả các thành phần của góc từ vòng Schwalbe tới dải thể mi
+ Góc trung bình: thấy được từ cựa củng mạc trở lên
+ Góc hẹp: chỉ thấy một phần vùng bè
+ Góc rất hẹp: thấy một phần rất nhỏ vùng bè sát vòng Schwalbe
+ Góc đóng: chân mống mắt áp sát vùng bè, không thấy các thành phần của góc:
– Nghiệm pháp Forbes: ấn kính khi soi góc nhằm phân biệt góc đóng cơ năng do mống mắt áp vào giác mạc hay do dính góc
– Đánh giá mức độ nhiễm sắc tố ở góc: bình thường góc dưới thường rộng và đọng nhiều sắc tố hơn các góc khác, sắc tố nhiều trên mắt Glôcôm thể mi, viêm mống mắt thể mi, Glôcôm sắc tố,…
– Quan sát những biến đổi bất thường ở góc như tân mạch, tiết tố, lùi góc: Ngoài phương pháp soi góc tiền phòng, người ta có thể ước lượng độ rộng của góc một cách đơn giản với đèn khe sinh hiển vi (phương pháp Van-Herick): so sánh khoảng cách giữa mặt sau giác mạc và mặt trước mống mắt với bề dày giác mạc:
+ Góc rộng: lớn hơn hoặc bằng chiều dầy giác mạc + Góc trung bình: bằng 1/2 chiều dầy giác mạc
+ Góc hẹp: bằng 1/4 chiều dầy giác mạc + Góc rất hẹp: nhỏ hơn 1/4 chiều dầy giác mạc
2.3. Sản xuất và lưu thông thủy dịch
2.3.1. Sản xuất thủy dịch:
Thủy dịch là một chất lỏng trong suôi do cắc. nếp thể mi sinh ra, nằm trong tiền phòng và hậu phòng của nhãn cầu, giữ hai chức năng quan trọng là:
– Duy trì nhãn cầu để ổn định chức năng quang học của mắt.
– Dinh dưỡng cho giác mạc, thể thủy tinh
thủy dịch được tạo ra là do sự kết hợp của các cơ chế vận chuyển tích cực (chế tiết), siêu lọc và khuyếch tán đơn thuần với lưu lượng bình thường khoảng 2 đến 3 ml/phút. Tuy nhiên tốc độ sản xuất thủy dịch bị ảnh hưởng bởi nhiều yếu tố như sự toàn vẹn của hàng rào máu – thủy dịch, lưu lượng máu vào thể mi và sự điều hoà thần kinh thể dịch của mạch máu và biểu mô thể mi. Lượng thủy dịch tiết ra thay đổi trong ngày, giảm đi vào buổi tối, đạt thâp nhất từ nửa đêm đến 4 giờ sáng, sau đó lại tăng trong khoảng từ 4 đến 8 giờ (Erickson 1958)
2.3.2. Thành phần thủy dịch:
Thủy dịch mới được tạo thành hơi ưu trương hơn so với huyết thanh và các thành phần hoá học có nồng độ khác trong huyết thanh. Tuy nhiên qua quá trình lưu thông từ hậu phòng ra ngoài, thành phần thủy dịch cũng thay đổi do hiện tượng trao đổi chất, sự chuyển hoá của thể thủy tinh, giác mạc. Do vậy thành phần thủy dịch ở từng khu vực khác nhau trong nhãn cầu không như nhau.
Bình thường thành phần của thủy dịch bao gồm các chất ở dạng keo như protein với nồng độ khoảng 5 đến 10 mg/100 ml; các chất khuyếch tán không ion hoá như glucose, acid hyaluronic, acid lactic, hystamin. Acid nicotinic, acid ascovis (nồng độ gần 12-20 mg/100ml), urê … và các chất điện giải như Na+, K+, C1-, HC03- .7.
2.3.3. Sự lưu thông thủy dịch:
Thủy dịch lưu thông được chính là do sự chênh lệch áp lực giữa các bộ phận trong nhãn cầu.
– Nội thủy lưu (inflow): sau khi được tạo ra, một phần rất nhỏ thủy dịch đi vào dịch kính, phần còn lại đi vào hậu phòng rồi qua đồng tử ra tiền phòng. Sự lưu thông này phụ thuộc vào vị trí, kích thước và độ cong phía trước của thể thủy tinh.
– Ngoại thủy lưu (outflow): từ tiền phòng ra ngoài nhãn cầu, phần lớn thủy dịch lưu thông qua hệ thống vùng bè – ống Schlemm – tĩnh mạch nước. Sau khi thấm qua các lớp của vùng bè, thủy dịch đi vào ống Schlemm giữa các tế bào nội mô lót thành trong ống rồi từ đây đi vào đám rối tĩnh mạch thượng củng mạc nhờ các tĩnh mạch nước. Sự lưu thông này không phụ thuộc vào năng lượng và trở ngại chủ yếu của đường lưu thông này nằm ở mô cạnh ống Schlemm. Vùng bè hoạt động theo kiểu van một chiều, nó cho phép một lượng lớn thủy dịch ra khỏi mắt nhưng lại hạn chế dòng chẩy theo các hướng khác.
Phần thủy dịch còn lại (khoảng 20%) được thoát ra ngoài qua đường màng bồ đào – củng mạc, ở đường lưu thông này, thủy dịch từ tiền phòng đi vào các cơ thể mi rồi vào khoang trên thể mi và thượng hắc mạc, từ đó ra khỏi nhãn cầu qua củng mạc hoặc theo các dây thần kinh và mạch máu xuyên củng mạc.
3. Nhãn áp
3.1. Nhãn áp và các yếu tố ảnh hưởng:
Nhãn áp là một hợp lực của các áp lực tác động trên nhãn cầu. về mặt sinh lý, có nhiều yếu tố ảnh hưởng đến nhãn áp như:
– Thần kinh:
+ Kích thích dây V gây tăng nhãn áp
+ Kích thích thần kinh giao cảm cổ gây co mạch làm nhãn áp hạ.
– Tuần hoàn:
+ Áp điện lạnh đông thể mi gây nhãn áp hạ
+ Ngưng trệ tuần hoàn tĩnh mạch: nhãn áp tăng
– Độ rắn của củng mạc: người cận thị (củng mạc mỏng): chỉ số nhãn áp thấp hơn so với nhãn áp thực tế.
– Các môi trường trong suốt của nhãn cầu: thủy dịch, thể thủy tinh (căng phồng, lệch …)
Nhãn áp bình thường, cao hay thấp tuỳ thuộc vào sự biến đổi của các yếu tố đó.
Tuy nhiên, nhãn áp là một vấn đề thuộc về vật lý, nó bị chi phối bởi những quy luật thủy vận của thủy dịch.
thủy dịch do các nếp thể mi sản xuất ra, lưu thông từ hậu phòng ra tiền phòng rồi qua vùng bè, ống Schlemm và hệ thống tĩnh mạch nước ra khỏi nhãn cầu. Mối quan hệ giữa những yếu tố này quyết định nhãn áp của mắt được biểu thị bằng phương trình Goldmann:
Po = D.R + Pv
Trong đó:
Po: là nhãn áp đo bằng milimet thủy ngần
D: là lưu lương thủy dịch
R: là trở lưu thủy dịch
Pv: là áp lực tĩnh mạch thượng củng mạc
Trị số nhãn áp bình thường ở người Việt Nam trưởng thành dao động trong khoảng 19,4 ± 2,5 mm Hg (Nhãn áp kế Maclakov, quả cân 10 g) và thay đổi không quá 5 mm Hg trong một ngày đêm.
Tuy vậy, hiện nay mọi người đều nhận thấy rằng không có một ranh giới rõ ràng giữa nhãn áp an toàn và nhãn áp không an toàn. Một mức nhãn áp có thể là bình thường đối với người này, nhưng có thể lại là cao đối với người khác.
Nhãn áp được coi là một yếu tố nguy cơ rất quan trọng đối với sự xuất hiện tổn hại của bệnh Glôcôm. Mặc dù có những yếu tố nguy cơ khác quyết định tổn hại trong bệnh Glôcôm, nhưng nhãn áp là yếu tố duy nhất mà người ta đã biết rõ và can thiệp vào đó.
3.2. Nhãn áp kế
Trên lâm sàng có 2 loại nhãn áp kế được sử dụng đó là:
3.2.1. Nhãn áp kế ấn lõm (Schiotz):
Nhãn áp kế này xác định nhãn áp bằng cách đo mức độ lõm xuống của giác mạc bởi một trọng lượng đã biết gây ra. Loại này có cấu trúc đơn giản, dễ sử dụng nhưng độ chính xác không cao nên hiện nay ít được sử dụng.
3.2.2. Nhãn áp kế đè dẹt (Maclakov, Goldmann, Perkin)
Nhãn áp kế này xác định nhãn áp dựa vào lực ấn và diện tích giác mạc bị đè dẹt (theo nguyên lý lmbert-Fick: áp lực chứa trong một khối hình cầu chứa chất lỏng có thành mỏng có thể đo được bằng một đối áp từ phía ngoài đủ để ấn dẹt một phần của hình cầu, nghĩa là lúc đó áp lực ở hai bên của mặt phẳng như nhau):
P=F/A
P: áp lực bên trong quả cầu F: lực ấn từ bên ngoài A: diện tích bị đè dẹt
Nhãn áp kế Maclakov sử dụng quả cân có trọng lượng không đổi làm dẹt giác mạc và nhãn áp đo được tuỳ thuộc vào diện tích giác mạc bị đè dẹt.
Nhãn áp kế Goldmann đo cần thiết để Ịàm dẹt một diện tích giác mạc không đổi đường kính 3,06 mm. ở đường kính này, trở lực của giác mạc đối với sự đè dẹt cân bằng với lực hút mao dẫn của liềm nước mắt lên đầu nhãn áp kế, và nhãn áp được tính bằng lực ấn nhân với 10. Fluorescein được tra vào mắt trước khi đo sẽ giúp nhận biết giới hạn diện tích bị dẹt.
Đo nhãn áp đè dẹt an toàn, dễ thực hiện và tương đối chính xác. Hơn nữa sự đè dẹt không gây chuyển chỗ của thủy dịch nhiều nên phương pháp này ít bị ảnh hưởng bỏi độ rắn của nhãn cầu.
Ngoài ra còn có nhãn áp kế tự động (phụt hơi) xác định nhãn áp bằng cách đo thời gian cần thiết để một lực hơi đã cho làm dẹt một diện tích giác mạc đã định. Loại nhãn áp kế này không cần sự tiếp xúc trực tiếp giữa dụng cụ đo và mắt nên có thể sử dụng trong những trường hợp mắt đang có viêm nhiễm (viêm loét giác mạc …)
4. Thị thần kinh
4.1. Cấu trúc thị thần kinh
Thị thần kinh chứa khoảng 1,2 triệu sợi trục của lớp tế bào hạch ở võng mạc. Những sợi trục này được các tế bào hình sao tách ra thành các bó. Đĩa thị là đoạn đầu thị thần kinh, có đường kính 1,5mm, bao gồm mô thần kinh, thần kinh đệm, tổ chức collagen nâng đỡ và các mạch máu.
Thị thần kinh có thể chia thành 4 lớp đi từ trước ra sau:
– Lớp sợi thần kinh: ở nông nhất có thể quan sát được trên lâm sàng. Lớp này được các tế bào hình sao nâng đỡ và được cấp máu bởi động mạch trung tâm võng mạc.
– Lớp trước lá sàng: chỉ nhận thây trên lâm sàng ở vùng lõm đĩa trung tâm. Lớp này nhận các sợi trục của thị thần kinh khi chúng quặt ra phía sau đi từ bình diện võng mạc tới bình diện hắc mạc. Cấp máu cho lớp này là các động mạch thể mi ngắn sau.
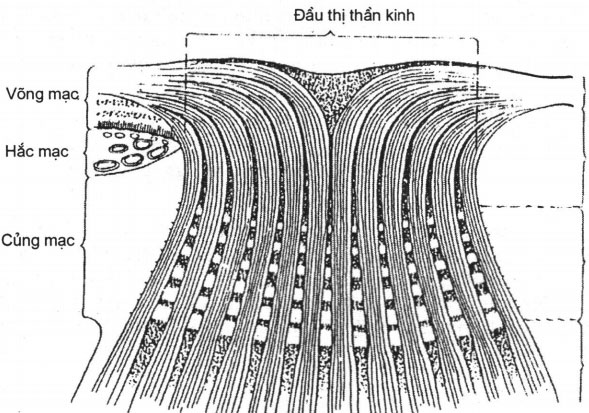
Hình 20.2. Các lớp của đầu thị thần kinh.
A. Lớp sợi thần kinh bề mặt. B. Lớp trước lá sàng. C. Lá sàng; D. Lớp sau lá sàng
– Lớp lá sàng: là đoạn thị thần kinh chui qua lá sàng, tương ứng với bình diện củng mạc. Lá sàng có cấu trúc mô học như một chuỗi mô liên kết thủng lỗ chồng lên nhau, có chứa những mạch máu nhỏ ở vách ngăn. Lóp này được cấp máu bởi các động mạch thể mi ngắn sau.
– Lớp sau lá sàng: nằm ngoài nhãn cầu. Lớp này có đường kính tăng lên gấp đôi nhờ các bao myelin do tế bào thần kinh đệm sinh ra. Cấp máu cho lớp này là các nhánh của động mạch màng não.
Đĩa thị là đoạn đầu thị thần kinh, có đường kính l,5mm, bao gồm các sợi thần kinh, thần kinh đệm, tổ chức collagen nâng đỡ và các mạch máu. Đĩa thị bình thường có hình tròn hoặc hơi bầu dục, có một lõm ở trung tâm. Phần ở giữa lõm và bờ đĩa thị là vành thần kinh. Bình thường vành thần kinh có bề rộng đều đặn và màu sắc thay đổi từ da cam đến màu hồng.
Mạch máu trung tâm võng mạc đi ra từ giữa hoặc gần giữa của đĩa thị, mềm mại, không gẫy khúc và phân nhánh đều các phía. Lõm đĩa ở trung tâm bình thường (lõm gai sinh lý) hình tròn hoặc trái xoan theo chiều ngang của đĩa, thường không rộng (tỷ lệ lõm đĩa < 3/10) và đồng đều ở hai mắt, kích thước của lõm đĩa sinh lý có tính chất di truyền và có thể hơi tăng theo tuổi. Do vậy việc khám các thành viên trong gia đình rất có giá trị để phân biệt lõm sinh lý với lõm do glôcôm.
4.2. Teo đĩa thị thần kinh trong glôcôm
4.2.1. Các dấu hiệu tổn hại đĩa thị trong glôcôm
Trên lâm sàng cần khám đĩa thị một cách tỉ mỉ nhằm phát hiện những thay đổi về màu sắc của vành thần kinh, đường kính và độ sâu của lõm trung tâm cũng như vị trí xuất phát của các mạch máu ở đĩa thị. Đặc biệt phải so sánh hai mắt để tìm ra những sự khác biệt.
Những biến đổi sớm của đĩa thị do glôcôm rất tinh vi. Thông thường có thể thấy sự phân bố mạch máu trírng tâm mất cân đối, ban đầu mạch máu có xu hướng bị đẩy về phía mũi, sau chuyển hướng rõ rệt. Gai thị bạc màu, dần dần chuyển sang màu trắng. Thường hay bạc ở phía thái dương trước.
Lõm đĩa thị rộng ra ở một vị trí làm cho vành thần kinh bị hẹp lại ở một khu vực. Giai đoạn đầu lõm đĩa thường có dạng hình bầu dục, sau lan rộng ra toàn bộ đĩa tuỳ theo tiến triển của bệnh.
Ngoài ra có thể thấy vết xuất huyết nông nằm trên mặt hoặc gần đĩa thị. Xuất huyết mất đi sau vài tuần đến vài tháng nhưng thường để lại khuyết và bạc màu ở một khu vực của vành thần kinh.
4.2.2. Cơ chế teo lõm đĩa trong glôcôm
Các thuyết về tổn hại do glôcôm còn chưa được thống nhất. Những quan điểm được nhiều người công nhận là:
– Thuyết cơ học: cho rằng nhãn áp tăng tạo một sức ép tác động trực tiếp vào lá sàng khiến nó bị đẩy ra sau hiện tượng lõm đĩa.
– Thuyết tuần hoàn (thiếu máu cục bộ): thuyết này nhấn mạnh những ảnh hưởng của nhãn áp lên sự cấp máu cho thị thần kinh. Nhãn áp tăng gây hiện tượng xơ hoá hoặc tắc của hệ thống mạch máu nuôi dưỡng thị thần kinh làm cho các sợi thần kinh bị tổn thương gây ra lõm teo gai…
Hiện nay, người ra nhận thấy rằng có khả năng nhiều yếu tố mạch máu và cơ học khác nhau cùng phối hợp gây ra tổn hại thị thần kinh ở lá sàng.
5. Thị trường
5.1. Ý nghĩa của đo thị trường trong glôcôm
– Thị trường là một trong các xét nghiệm để chẩn đoán bệnh Glôcôm. Thị trường thường tổn thương sớm hơn so với các chức năng thị giác khác như thị lực, thích ứng bóng sáng tối …
– Giúp cho chẩn đoán giai đoạn tiến triển của bệnh Glôcôm.
– Là một trong những cơ sở để chỉ định phương pháp điều trị.
– Góp phần tiên lượng bệnh và đánh giá kết quả điều trị.
5.2. Phương pháp đo thị trường
Thị trường là khoảng không gian mà mắt bao quát tới khi nhìn cố định vào một vật. Hiện nay, trên lâm sàng thường sử dụng hai loại đo thị trường chủ yếu là đo thị trường động với thị trường kế Maggiore và đo thị trường tĩnh tự động với thị trường kế Humphrey.
5.2.1. Đo thị trường động
Vật tiêu được di chuyển từ vùng không thấy về phía vùng thấy và được đánh dấu tại vị trí mà nó được nhìn thấy.
Vật tiêu được thay đổi về kích thước và cường độ sáng tạo nên những đường giới hạn khác nhau gọi là đường đồng cảm. Đường đồng cảm là một đường trên biểu đồ thị trường nối các điểm có cùng một ngưỡng (giới hạn của thị trường tương ứng với phần võng mạc có cùng một cảm thụ)
Ngưỡng: là độ cảm thụ ánh sáng sai biệt tại đó một kích thích có kích thước và thời gian xuất hiện nhất định được thấy trong 50% thời gian. Trong thực hành, đó là kích thích có độ sáng thấp nhất mà bệnh nhân thấy được trong khi thử.
Đo thị trường động được thực hiện bằng tay, do đó kết quả phụ thuộc nhiều vào yếu tố chủ quan của thầy thuốc cũng như bệnh nhân nên đôi khi bỏ sót những tổn hại sớm của thị trường.
5.2.2. Đo thị trường tĩnh
Là phương pháp đo thị trường mà trong đó một kích thích tĩnh được cho hiện ở nhiều vị trí khác nhau. Bằng cách thay đổi cường độ kích thích và cho vật tiêu xuất hiện nhiều lần ở mỗi vị trí, người ta xác định được ngưỡng.
Có ba kiểu đo thường dùng là:
– Đo trên ngưỡng: cho một kích thích (thường chọn kích thích hơi sáng hơn ngưỡng) xuất hiện ở nhiều điểm khác nhau và ghi lại kết quả (thấy hoặc không thấy). Đôi khi người ta có thể cho kích thích hiện lại nếu bệnh nhân không thấy rồi mới xác định kết quả. Sau đó có thể cho hiện kích thích có cường độ sáng tối đa để xác định xem tổn hại là tương đôi hay tuyệt đôi. Chế độ khám này thường dùng để phát hiện những thương tổn vừa và nặng.
– Đo liên quan ngưỡng: sau khi thử một số điểm, người ta xác định ngưỡng và dựa vào những điểm này để xác định áng chừng vùng thị trường, sau đó cho hiện một kích thích cao hơn ngưỡng 4-6 dB và ghi lại kết quả.
– Đo ngưỡng: là phương pháp thường được dùng trong Glôcôm. Ban đầu hiện ra một kích thích có độ sáng thường lớn hơn so với ngưỡng của bệnh nhân. Nếu bệnh nhân nhìn thấy điểm này, kích thích tiếp theo sẽ giảm độ sáng 4 dB và cứ tiếp tục như vậy cho đến khi bệnh nhân không thấy kích thích nữa. Lúc này, kích thích sẽ được tăng cường độ sáng lên 2 dB mỗi lần cho đến khi bệnh nhân nhìn lại thấy kích thích. Nếu ngay từ lần đầu bệnh nhân không nhìn thấy kích thích thì quá trình sẽ thực hiện ngược lại qui trình trên.
Phương pháp đo thị trường tĩnh tự động đã loại bỏ được ảnh hưởng của các yếu tố chủ quan của người đo. Hơn nữa việc xuất hiện các kích thích một cách ngẫu nhiên cùng với việc kiểm tra định thị của bệnh nhân cũng như kiểm tra độ tin cậy của kết quả đo giúp cho đánh giá được chính xác thị trường của người bệnh.
5.3. Các hình thái tổn thương thị trường thường gặp trong glôcôm
5.3.1. Tổn hại toả lan: biểu hiện bằng giảm mức độ cảm thụ ánh sáng phân biệt trên toàn bộ thị thường. Tổn thương này không đặc hiệu trong glôcôm, nó có thể thấy trong trường hợp đục các môi trường trong suốt, hoặc đồng tử co quá nhỏ.
5.3.2. Tổn hại khu trú: vị trí của tổn hại tương ứng với bó sợi thần kinh bị tổn thương.
– Những ám điểm mạch máu và điểm mù rộng ra: thường phát hiện bằng đo thị trường trung tâm với vật tiêu nhỏ.
Trong thời kỳ đầu của bệnh Glôcôm, những ám điểm này tương ứng với mạch máu võng mạc và đĩa thị.
Một biến dạng của điểm mù có thể là sự bắt đầu của một ám điểm hình cung gọi là ám điểm Seidel.
– Các đường đồng cảm phía trong bị thu hẹp.
– Khuyết thị trường phía mũi: là tổn thương tương đối đặc hiệu trong glôcôm.
– Ám điểm biệt lập cạnh trung tâm: ở vị trí trung tâm đến 30° cách trung tâm. Chúng có thể tiến triển thành một tổn hại sâu hơn và rộng hơn rồi sau đó nhập lại tạo thành ám điểm hình cung.
– Tổn hại hình cung (ám điểm Bjerrum): lúc khởi phát từ cực trên hoặc cực dưới của điểm mù làm điểm mù dài ra. Sau đó phát triển vòng lên xung quanh điểm định thị và kéo dài ra về phía mũi, kết thúc ở kinh tuyến ngang của thị trường.
Ám điểm có thể phát triển theo chiều ngang lan vào trong, xâm phạm vào vùng hoàng điểm hoặc lan ra phía ngoài.
Ám điểm vòng cung xuất hiện là do tổn thương bó sợi thần kinh từ phía thái dương, vòng quanh bó gai hoàng điểm.
– Đảo thị trường trung tâm hoặc thái dương: ở giai đoạn muộn của glôcôm, các sợi trục bị phá huỷ gần hết,chỉ còn ở vùng hoàng điểm và vài sợi ở phía mũi, do đó thị trường cũng chỉ còn một đảo ở trung tâm quanh điểm định thị (thị trường hình ống) và một phần nhỏ thị trường ngoại biên phía thái dương.
6. Phân loại
Có nhiều kiểu phân loại glôcôm như dựa theo tuổi của bệnh nhân (trẻ em, người lớn); vị trí cản trở lưu thông thủy dịch (trước vùng bè, vùng bè, sau vùng bè); mô liên quan chủ yếu (Glôcôm do thể thủy tinh, glôcôm do màng bồ đào…). Mỗi hệ thống phân loại đều có những ưu điểm và hạn chế của nó, tuy nhiên kiểu phân loại dựa theo cơ chê bệnh sinh vẫn là phổ biến và phù hợp nhất vì nó vừa giúp cho chẩn đoán, đồng thời còn chỉ ra phương hướng điều trị thích hợp.
6.1. Phân loại theo cơ chế bệnh sinh
6.1.1. Glôcôm góc mở:
– Glôcôm góc mở nguyên phát
– Glôcôm nhãn áp bình thường: có tổn hại thị thần kinh và thị trường nhưng nhãn áp bình thường.
– Glôcôm góc mở thứ phát: tăng trở lưu ở vùng bè kèm theo bệnh lý khác như glôcôm sắc tố, glôcôm do cortison.
Tăng trở lưu ở sau vùng bè do tăng áp lực tĩnh mạch thượng củng mạc như rò động mạch cảnh – xoang hang.
6.1.2. Glôcôm góc đóng
– Glôcôm góc đóng nguyên phát
– Glôcôm góc đóng thứ phát
6.1.3. Glôcôm ở trẻ em:
– Glôcôm bẩm sinh nguyên phát
– Glôcôm kèm theo dị tật bẩm sinh
– Glôcôm thứ phát ở trẻ em: sau ung thư võng mạc…
6.2. Phân loai theo giai đoạn bệnh
6.2.1. Giai đoạn tiềm tàng:
Chưa có triệu chứng gì vì khả năng tự điều chỉnh của mắt còn đủ để bệnh không biểu hiện.
Chẩn đoán dựa vào:
– Bệnh nhân có glôcôm rõ rệt ở một mắt, mắt kia sẽ là glôcôm tiềm tàng nếu có tiền phòng nông, độ cong giác mạc nhỏ (Glôcôm góc đóng).
– Bệnh nhân chưa bị glôcôm ở mắt nào nhưng:
+ Soi góc thấy góc hẹp hoặc đóng một phần
+ Làm thử nghiệm tăng trọng tải dương tính
+ Gia đình ruột thịt có người bị glôcôm + Trị số nhãn áp hai mắt có sự chênh lệch lớn
6.2.2. Giai đoạn sơ phát:
– Đã có nhãn áp cao nhưng dao động, có lúc nhãn áp > 25 mm Hg, dao động > 5mm Hg
– Chưa có lõm teo gai, có thể thấy mạch máu bắt đầu chuyển hướng
– Thị trường bình thường. Đôi khi có một vài ám điểm nhỏ.
6.2.3. Giai đoạn tiến triển:
– Nhãn áp cao thường xuyên
– Lõm teo gai rõ
– Thị trường thu hẹp, còn từ 15° đến 50° phía mũi
6.2.4. Giai đoạn trầm trọng
– Nhãn áp cao
– Lõm đĩa rộng
– Thị trường thu hẹp, còn cách trung tâm phía mũi < 15°, có khi chỉ còn thị trường hình ống hoặc một phần thị trường ngoại vi phía thái dương.
6.2.5. Giai đoạn gần tuyệt đối (gần mù)
– Nhãn áp cao
– Lõm teo gai gần hoàn toàn
– Chỉ còn phân biệt sáng tối hoặc bóng bàn tay (các môi trường trong suốt bình thường). Hướng ánh sáng có khi chỉ còn phía thái dương
6.2.6. Glôcôm tuyệt đối:
– Nhãn áp cao
– Lõm teo gai hoàn toàn
– Thị trường, thị lực mất: sáng tối (-)


