ĐẠI CƯƠNG
Nhiễm khuẩn da có thể nguyên phát, có thể thứ phát sau một bệnh da có sẵn, có thể hoạt động như một siêu kháng nguyên làm nặng thêm viêm da, một số trường hợp vảy nên.
Vi khuẩn gây bệnh thường là tụ cầu, liên cầu. Nhiều khi kêt hợp cả trực khuẩn đại tràng, trực khuẩn mủ xanh hoặc những vi khuẩn khác.
Tụ cầu
Vi khuẩn Gram (+).
Phân loại:
+ Có men gây đông: Tụ cầu vàng (Staphylococcus aureus).
. Hay gây bệnh nhất.
. Cư trú ở lỗ mũi ngoài, vùng hậu môn sinh dục.
. Sản xuất độc tố: Hội chứng tróc da do tụ cầu; Hội chứng sốc độc tố.
+ Không men gây đông: Tụ cầu trắng (Staphylococcus epỉdermidis) cư trú ở da, niêm, đường ruột dưới và Tụ cầu hoại sinh (Staphylococcus saprophyticus) hay gặp ở đường tiết niệu.
Lây chủ yếu từ người qua người từ tay bị nhiễm khuẩn hoặc tự lây nhiễm tụ cầu vàng từ các ổ mang vi khuẩn như mũi.

Nhiều chủng kháng với kháng sinh, nhất là kháng Penicillin.
Liên cầu
Vi khuẩn Gram(+). Có nhiều ở vùng da bị tổn thương và quanh lỗ thiên nhiên.
Phân loại:
+ Nuôi cấy trên thạch máu. Tan huyết:
. Hoàn toàn: Beta, Streptococcus pyogenes sinh ra Streptolysin o, là một kháng nguyên mạnh kích thích cơ thể người sinh ra kháng thể Antistreptolysin o (ASLO).
. Một phần: Alpha, Streptococcus viridans.
. Không: Gamma.
+ Nhóm huyết thanh: Kháng nguyên nhóm A, B, c, D, E, F, G, H, K, L, M, N, o, p, Q. Nhóm gây bệnh chủ yếu cho người là nhóm A.
Nhiễm Liên cầu nhóm A gây:
+ Viêm họng dẫn đến biến chứng như:
. Tinh hồng nhiệt.
. Thấp khớp cấp, ASLO (+), Viêm vi cầu thận cấp.
+ Nhiễm khuẩn da như Chốc, Viêm mô tế bào gây biến chứng: Viêm mạch hoại thư, Viêm vi cầu thận cấp (ASLO yếu).
SINH BỆNH HỌC
Sự gây bệnh liên quan đến các yếu tố độc lực của vi khuẩn và sự suy giảm đề kháng của người bệnh.
Các yếu tố vi khuẩn
Khả năng sống được dưới các điều kiện khắc nghiệt: pH da không thích hợp, chất diệt khuẩn từ bên ngoài hay tự nhiên của da (Acid béo tự do, Peptid), sự cạnh tranh giữa các vi khuẩn.
Thành phần cấu tạo của màng tế bào:
+ Hoạt hóa bổ thể -> sốc, đông máu nội mạch.
+ Vỏ chống thực bào.
Sản xuất các men và các độc tố đẩy mạnh sự xâm nhập các mô.
Khả năng tồn tại trong thực bào.
Tiềm năng kháng kháng sinh.
Các yếu tố vật chủ
Sự nguyên vẹn của da, niêm mạc.
Miễn dịch:
+ Miễn dịch dịch thể: IgG, IgA.
+ Miễn dịch tế bào.
LÂM SÀNG
- Viêm da mủ nguyên phát
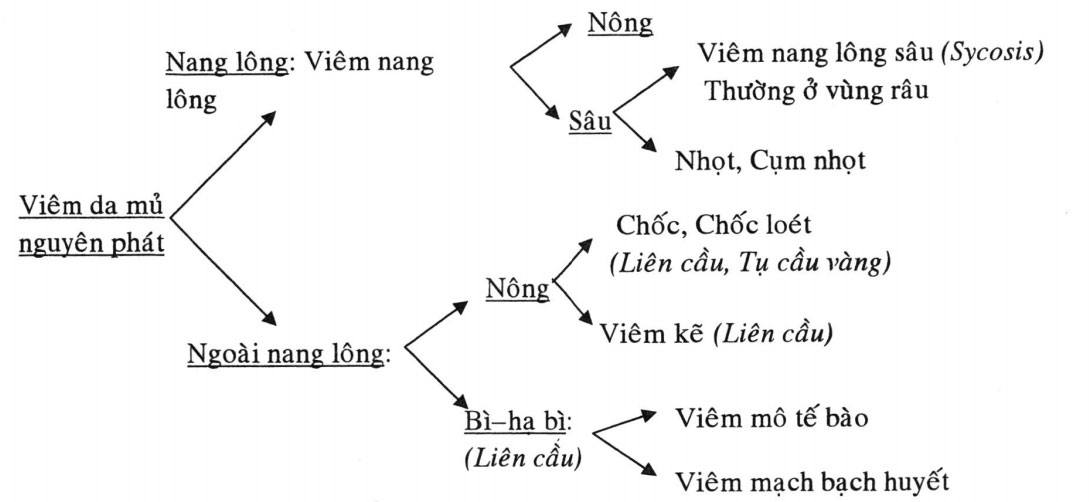
- Nhiễm khuẩn da do Tụ cầu: Thường được phân định rõ ràng (mụn mủ, nhọt, áp-xe) bởi vì màng Fibrin tạo trong hệ ngoại vi của vùng liên quan.
- Nhiễm khuẩn da do Liên cầu (Viêm quầng): Có khuynh hướng lan rộng qua những mô kế tiếp bởi vì vi khuẩn chứa những enzyme như Hyaluronidase chẳng hạn.
Các nhiễm khuẩn nang lông
Nông: Viêm đầu lỗ chân lông dẫn đến sẩn đỏ, mụn mủ.
Sâu: Viêm sâu hơn, gồm 2 phần là phần nông và phần sâu. Phần nông thì có mụn mủ cổ nang lông còn phần sâu thì quầng viền đỏ lan rộng.
Nhọt: Viêm toàn bộ nang lông, lan cả ra tổ chức xung quanh làm hoại tử cả một vùng, biểu hiện thành ngòi gồm xác tế bào bạch cầu, vi khuẩn.
Viêm nang lông: Thường số lượng nhiều, rải rác, lông không thay đổi, ngứa, hay tái phát
- Lâm sàng
Thương tổn là mụn mủ hoặc sẩn và mụn mủ, xung quanh có quầng viêm đỏ và có thể thấy sợi lông xuyên qua.
Vị trí thường gặp ở da đầu, mặt,vùng râu, nách, mông, vùng mu, mặt duỗi tứ chi.
- Nguyên nhân
Thường do tụ cầu vàng.
Do vi khuẩn Gram (-), gồm 2 dạng:
+ Dạng mụn mủ nông quanh mũi do Enterobacter hoặc Klebsiella.
+ Dạng cục hoặc nang ở sâu do Proteus.
Thường xảy ra trên bệnh nhân sử dụng kháng sinh kéo dài trong điều trị mụn trứng cá.
Do Pseudomonas sau tắm nóng (Pseudomonas hay thấy trong các bể chứa và ống dẫn nước). Thường gặp ở bệnh nhân thoa corticoids kéo dài. Thường rất ngứa.Vị trí ở mông, nách, mặt bên thân.
- Chẩn đoán phân biệt:
Viêm nang lông do dầu mỡ (mỡ động cơ, dầu hôi, dầu mỹ phẩm) và do những sản phẩm có Chlor.
Viêm nang lông do nấm Trichophyton: Thường ở cằm, hàm dưới, ít khi bị ở môi trên.
Viêm nang lông vảy phấn: Do Pityrosporum orbiculare, ở phần trên lưng, ngực, cổ, chi trên. Dễ lầm với mụn.
Nhọt
Nguyên nhân: Tụ cầu vàng. Yếu tố thuận lợi: chấn thương, nghiện rượu, suy dinh dưỡng, tiểu đường và suy giảm miễn dịch.
- Lâm sàng:
Nhọt: Cục đỏ sưng cứng, đau, đỉnh có mủ vàng lợt. Sau đó cục mềm, vỡ miệng rỉ ra một giọt mủ nhỏ, ở dưới có ngòi vàng. Cuối cùng nhả ngòi ra và thành sẹo.
Nhọt cụm (Đinh hương sen): Nhiều nhọt đồng phát triển gần nhau tạo thành một mảng tím, nhô lên, cứng, đau nhức, trên có nhiều miệng nhọt. Ở dưới da các nhọt thông với nhau tạo thành đường rò. Thường có sốt, mệt mỏi.
Bệnh nhọt (nhọt bày): Nhiều nhọt và tái phát, cần phải tìm xem bệnh nhân có tiểu đường, suy giảm miễn dịch nhất là tìm ổ chứa vi khuẩn ở da, niêm.
Vi trí: Nhọt có thể gặp ở bất cứ chỗ nào nhưng thường ở da đầu, mặt, cổ, nách, mông. Nhọt cụm thường ở gáy, lưng trên, xương cùng.
- Biến chứng:
Tại chỗ: Áp-xe, viêm mạch bạch huyết, viêm hạch.
Ở xa, đặc biệt nhọt ở cánh mũi và môi trên có thể nhiễm tụ cầu ác tính đưa đến viêm tắc tĩnh mạch xoang hang, viêm màng não, nhiễm khuẩn huyết rất nguy hiểm nên phải điều trị kháng sinh ngay.
- Chẩn đoán phân biệt:
Bệnh Than: Do trực khuẩn Gram (+) có nha bào Bacillus anthracis gây ra ở người nuôi súc vật. Bệnh hiếm gặp, có 3 thể: da, phổi và ruột. Ở da, bệnh nhân có các ổ loét có vảy hoại tử màu đen kèm theo bóng nước và phù cứng xung quanh, không đau, thường ở đầu, cổ, các chi.
Viêm tuyến mồ hôi nhờn (Nhọt ổ gà): ở nách, bẹn, là cục cứng, đỏ, đau rồi mềm vỡ mủ. Những thương tổn mới tiếp tục phát triển, cuối cùng tạo thành những xoang mủ, những đường hầm và sẹo. Không có ngòi. Thường có các cồi trứng cá (comedon). Bệnh gây nên do tụ cầu vàng và các tạp khuẩn khác.
Các bệnh nhiễm khuẩn ngoài nang lông
Chốc
Chốc lây
- Tác nhân gây bệnh
Do Liên cầu nhóm A, Tụ cầu vàng hay hỗn hợp.
Là bệnh da có thể tự tiêm nhiễm, thường liên quan đến một điểm bị nhiễm: gãi, chảy nước mũi, vết thương bị nhiễm, chàm bị cào gãi.
Rất lây, cần cách ly.
Không miễn dịch, thường gặp ở trẻ em nhất là trẻ thiếu vệ sinh, thiếu dinh dưỡng.
- Lâm sàng
Ngứa, rát bỏng, căng da khó chịu -> gãi.
Thương tổn căn bản là mụn nước, bóng nước có quầng viêm đỏ xung quanh. Mụn nước nhanh chóng trở thành mụn mủ, rồi vỡ và khô đi, đóng mài dày có màu vàng mật ong với viền mủ rất đặc trưng.
Do sự tự tiêm nhiễm, lan rộng ra, các thương tổn đôi khi lành ở trung tâm để cho dạng hình vòng hoặc hợp lại để cho dạng đa cung.
Thương tổn lành không để sẹo.
Hạch vùng sưng, đau.
Vị trí: Mọc khắp nơi nhưng thường ở phần hở.
Thường phối hợp với Hăm kẽ sau mang tai, Chôc mép, Viêm mi mắt.
- Biến chứng
Do Liên cầu: Viêm vi cầu thận cấp, thường 3 tuần sau khi bị chốc, cần tìm đạm niệu.
Do Tụ cầu vàng tiết ngoại độc tố: “Hội chứng tróc da do Tụ cầu”, gặp ở trẻ < 5 tuổi, có thể ở người lớn suy giảm miễn dịch. Bệnh xuất hiện trung bình 3 ngày sau một nhiễm khuẩn cục bộ ở niêm (Viêm kết mạc, Viêm mũi họng), da (Chốc quanh rốn, quanh miệng) hoặc ở sâu (áp-xe dưới da). Phát ban dạng tinh hồng nhiệt, lan rộng khắp người, cuối cùng bong vảy hoặc các mụn, bóng nước khu trú hay lan tỏa, Nikolsky (++).
- Chẩn đoán
Thường dễ khi ở giai đoạn đóng mài.
Chẩn đoán phân biệt:
+ Với nấm Dermatophytes, Herpex simplex.
+ Chốc hóa: Từ một bệnh da có trước.
Chốc bóng nước
Do Tụ cầu vàng.
Thường gặp ở trẻ sơ sinh, trẻ còn bú.
Bệnh có thể lây thành dịch, nhất là trong các nhà trẻ.
Thương tổn da là bóng nước chùng, không có quầng viêm, lúc đầu vàng trong sau trở nên vàng sậm và đục, vỡ để lại mài mỏng màu nâu vàng nhạt. Nikolsky (-).
Vi trí: Mặt, nếp, rốn, thân mình, bàn tay.
Chốc loét
Do Liên cầu nhóm A.
Thường gặp ở người có vệ sinh, dinh dưỡng kém và chấn thương.
Ban đầu là Chốc nhưng khi loại bỏ mài để lại một vết loét nông, bờ cứng, nhô cao, có màu tím, đáy dơ nhiều mủ. Lành để sẹo.
Vị trí thường gặp ở cẳng chân.
Đôi khi bệnh tiến đến hoại thư do mất sức đề kháng, bội nhiễm các vi khuẩn khác (nhất là Pseudomonas) hoặc có thể trở thành loét cẳng chân mạn tính.
Viêm kẽ
- Nguyên nhân
Thường thấy nhất là Liên cầu. Tụ cầu, vi khuẩn Gram (-) như Pseudomonas, Proteus; Corynebacterium (gây bệnh Erythrasma).
Yếu tố thuận lợi: Béo phì, nóng, ẩm ướt.
- Lâm sàng
Ngứa, nóng rát, gia tăng khi rửa nước.
Thương tổn là hồng ban rịn nước, có thể nứt lở, ri dịch mủ, mùi hôi. Mụn nước, mài thường ở ngoại vi.
Vi trí: Nếp sinh dục, đùi, nếp bẹn, nách, rãnh vú, rãnh liên mông, kẽ ngón chân. Hai vị trí đặc biệt: sau tai, khóe môi.
- Chẩn đoán phân biệt
Viêm kẽ do vi nấm Candida, Trichophyton. Chú ý có sự kết chéo giữa nhiễm khuẩn và nhiễm nấm.
Vảy nến nếp
Viêm da tiết bã.
Viêm mô tế bào: Là một viêm da ở bì-hạ bì lan tỏa cấp tính.
- Tác nhân gây bệnh
Nông: Viêm quầng. Thường do Liên cầu nhóm A.
Sâu: do Liên cầu, Tụ cầu, Phế cầu, trực khuẩn Gram (-).
Yếu tố thuận lợi:
+ vết rách da, vết thương, loét.
+ Tắc nghẽn tĩnh mạch hoặc bạch huyết.
+ Nghiện rượu, tiểu đường, suy giảm miễn dịch.
+ Nguy cơ tái phát do bệnh không tạo miễn dịch.
- Lâm sàng
Triệu chứng toàn thân: sốt, rét run, mệt mỏi.
Thương tổn da: Là mảng hồng ban-phù:
+ Viêm (gồ lên, tím, nóng, đau nhức).
+ Lan rộng nhanh.
+ Nông (viêm quầng): Bờ nhô cao, giới hạn rõ.
+ Sâu: Bờ không nhô cao, giới hạn không rõ.
+ Có thể có mụn, bóng nước.
+ Hạch vùng to, đau. Có thể kèm viêm mạch bạch huyết.
+ Vị trí thường gặp: Chi dưới.
- Dạng hiếm và nặng: Viêm mạch hoại tử. Do Liên cầu nhóm A. Tỷ lệ tử vong cao. Phải xử trí kịp thời bằng ngoại khoa.
Tổng trạng thay đổi nặng: Nửa mê nửa tỉnh, mất nước và tình trạng sốc.
Thương tổn da: Giống phỏng độ 3.
+ Khởi đầu là một viêm mô tế bào cấp, rồi được bao phủ bởi mụn, bóng nước.
+ Dịch mụn, bóng nước lúc đầu có màu vàng sau chuyển màu nâu đen. Bóng nước vỡ tạo thành vùng hoại thư da rộng, giới hạn rõ với bờ nham nhở.
+ Gây viêm tắc tĩnh mạch: cẳng chân to, màu da tím tái, xuất huyết dưới da.
Không viêm hạch bạch huyết. Không viêm mạch bạch huyết.
Viêm mạch bạch huyết cấp tính
- Nguyên nhân: Thường do Liên cầu nhóm A.
- Lâm sàng
Ngõ vào: Từ một vết thương ở chi, một bệnh bóng nước bội nhiễm, một viêm quanh móng hay viêm kẽ ngón.
Biểu hiện bằng những đường dài, đỏ, có bề rộng từ vài mm đến vài cm, trải dài từ vị trí tổn thương đến hạch bạch huyết vùng. Đường thường ngoằn ngoèo, không đều và đau, đôi khi có loét da bên trên.
Hạch vùng sưng to và đau.
- Chẩn đoán phân biệt: với viêm tắc tĩnh mạch chi dưới. Không có ngõ vào và hạch vùng không viêm.
ĐIỀU TRỊ
Phải kết hợp điều trị và phòng bệnh.
Tổng quát
- Giảm lượng vi khuẩn thường trú: Tắm bằng thuốc tím pha loãng 1/10.000, Lactacyd pha loãng 1/3 hay xà phòng sát khuẩn (Palmolive vàng, Safeguard, Dial).
- Loại bỏ mầm bệnh:
ở mũi và da (Tụ cầu): Bôi kháng sinh vào mũi hoặc uống kháng sinh.
Chữa viêm mũi họng, răng (Liên cầu).
- Loại bỏ yếu tố thuận lợi:
Toàn thân: Tiểu đường, suy dinh dưỡng, suy giảm miễn dịch.
+ Chữa tiểu đường.
+ Dinh dưỡng: Tăng đạm, vitamin, hạn chế đường, rượu.
+ Nâng cao miễn dịch:
. Không đặc hiệu: Tiêm gamma globulin, tiêm máu tự thân, gây sốt.
. Đặc hiệu: Tiêm vaccin tụ cầu, liên cầu.
Tai chỗ: Chấn thương, tiếp xúc hóa chất, vệ sinh kém, béo phì, tăng tiết mồ hôi, quần áo chật.
+ Khi bị tổn thương ta phải rửa sạch, bổi thuốc sát khuẩn.
+ Bảo hộ lao động.
+ Tắm giặt, thay quần áo đều đặn, mặc nhẹ, thoáng, rộng. Khi tắm, gội đầu tránh kỳ cọ, vò đầu quá mạnh gây xây xát da. Không lạm dụng xà phòng kiềm làm tẩy lớp mỡ bảo vệ trên da. Tránh ngâm nước lâu. Giữ kẽ, nếp luôn khô, thoáng, cắt ngắn móng, cắt tóc, râu hoặc thay bằng máy cạo râu. Nên bỏ thói quen nhổ lông mũi, lông nách.
+ Ở chỗ khô, mát.
Nguồn lây: Tập thể, gia đình, tự tiêm nhiễm.
+ Cách ly: Không dùng chung khăn, ly chén, thau tắm.
+ Tránh để dịch mủ chảy ra các vùng da khác, khi tắm tránh chà xát.
+ Nhớ rửa tay (cả bệnh nhân và nhân viên y tế).
+ Sát khuẩn quần áo và vật dụng.
Điều trị tại chỗ
Phải đúng phương pháp
Khi thương tổn còn chảy dịch, nhiều vảy, nhiều mủ: Dùng thuốc nước (dung dịch sát khuẩn, nước chín, dung dịch đẳng trương). Có thể ngâm, rửa, phun, chấm, đắp gạc. Khi thương tổn khô sạch mới dùng thuốc mỡ.
ở nếp kẽ hạn chế bôi mỡ.
Để vảy tự tróc ra (không nên gỡ nó). Không nặn nhọt (nặn sẽ phá hủy hàng rào bảo vệ quanh ổ viêm => lan rộng, du khuẩn huyết).
Bảo vệ vùng lân cận bằng thuốc sát khuẩn.
Không bôi corticoids.
Thuốc sát khuẩn
- Loai cổ điển:
Nước oxy già, thuốc tím pha loãng, dẫn xuất Iode (Betadine), chất màu (Milian, Eosin).
Mercryl Laurylé, Cetavlon, Lactacyd.
- Loại hiên đai: Đa số dùng dưới dạng dung dịch bọt do đó phải rửa lại với nước. Các hoạt chất thuộc nhóm này là Triclocarban, Hexamidine, Chlorhexidine.
Cyteal.
Hexomedine.
Septivon.
Kháng sinh tại chỗ
Mupirocin (Bactroban).
Fusidic acid (Fucidin, Foban, Fudikin).
Bacitracine, Neomycin.
Bôt rôm
Boric acid, Tanin 3g.
Kẽm oxyd, Bột Talc vừa đủ 100g
Bôi vào nếp kẽ phòng bệnh.
Điều trị toàn thân
Phải sử dụng kháng sinh đúng, thích hợp. Khi có chỉ định, phải đủ liều, đủ thời gian. Dùng lắt nhắt bừa bãi sẽ lờn thuốc. Nếu cần, phải cấy, làm kháng sinh đồ hoặc kết hợp kháng sinh. Theo kết quả chương trình giám sát tính kháng thuốc của vi khuẩn ở Việt Nam 2003, thuốc nhạy cảm là:
- Tụ cầu vàng
Vancomycin.
Cephalosporins: Thế hệ 2 Cefuroxime axetil; thế hệ 3 Cefotaxime; thế hệ 4 Cefepime, Imipenem.
Aminoglycosid: Netilmicin.
Trimethoprim/Sulfamethoxazol còn nhạy 71,8%.
Penicillin M: Oxacillin (Bristopen) nhạy 51,1%, Cloxacillin (Orbenin).
Macrolids: Azithomycin nhạy 53,1% (Erythromycine chỉ còn nhạy 27,5%).
Quinolones: Norfloxacin, Ciprofloxacin 45%.
- Liên cầu:
Penicillin: Cephalosporins (1 > 2 > 3).
Macrolids
Trimethoprim + Sulfamethoxazole (Bactrim).
- Vi khuẩn Gram (-):
Aminoglycosids: Netilmicin, Amikacin (Tobramycine, Gentamicin nhạy < 70%).
Cephalosporin: Thế hệ 4 Imipenem, Cefepime (thế hệ 3 Ceftriaxone, Ceftazidime, Cefotaxime, thế hệ 2 Cefuroxime axetil nhạy < 70%).
Quinolones: Ciprofloxacin nhạy < 75%,
Amoxicillin/clavulanic acid và Trimethoprim/ Sulfamethoxazol nhạy < 50%.
- Do Pseudomonas:
Penicillin chống Pseudomonas: Ticarcillin nhạy 100%, Piperacillin/tazobactam nhạy 63,7%.
Cephalosporins thế hệ 4 Imipenem 86,7%, Cefepime chỉ nhạy 44%.
Ciprofloxacin, Ofloxacin nhạy khoảng 50%.
Aminoglycosids: Netilmicin/Amikacin/Tobramycin nhạy 50%, Gentamicin nhạy 26,6%.
Trị liệu phối hợp: Penicillin chống Pseudomonas hoặc Cephalosporin thế hệ thứ tư với Aminoglycosids.


