TRUYỀN MÁU TOÀN PHẦN
Được chỉ định khi mất máu cấp đủ để gây nên giảm thể tích tuần hoàn, máu toàn phần cung cấp khả năng vận chuyển O2 và cải thiện thể tích tuần hoàn. Trong mất máu cấp, hematocrit có thể không phản ánh chính xác mức độ mất máu trong 48 giờ cho đến khi thay đổi dịch xảy ra.
TRUYỀN HỒNG CẦU KHỐI
Chỉ định cho bệnh thiếu máu có triệu chứng không đáp ứng với điều trị cụ thể hoặc cần điều chỉnh khẩn cấp. Truyền hồng cầu khối (RBC) có thể được chỉ định ở những bệnh nhân có triệu chứng bệnh tim mạch hoặc phổi khi Hb từ 70 đến 90 g/L (7 and 9 g/dL). Truyền máu thường là cần thiết khi Hb là <70 g/L (<7 g/dL). Một đơn vị hồng cầu khối RBCs giúp tăng Hb khoảng 10 g/L (1 g/dL). Trong trường hợp xuất huyết cấp tính, hồng cầu khối, huyết tương tươi đông lạnh (FFP), và tiểu cầu ở tỉ lệ khoảng 3:1:10 đơn vị là một sự thay thế hoàn chỉnh cho máu toàn phần. Loại bỏ bạch cầu làm giảm nguy cơ của bệnh tự miễn và truyền CMV. Loại bỏ huyết tương của người cho giảm nguy cơ dị ứng. Chiếu xạ ngăn ngừa bệnh mảnh ghép chống vật chủ trong trường hợp người nhận suy giảm miễn dịch bằng cách tiêu diệt các bạch cầu lympho của người cho.
Tránh liên quan đến người cho.
Các chỉ định khác
(1) Liệu pháp tăng cường truyền máu để ngăn chặn sản xuất các tế bào máu bất thường, như, thalassemia, thiếu máu hồng cầu hình liềm; (2) thay máu bệnh huyết tán sơ sinh, cơn hồng cầu hình liềm; (3) những người ghép tạnggiảm thải loại khi ghép thận của tử thi.
Biến chứng (Xem Bảng 9-1)
(1) Phản ứng truyền máuxuất hiện nhanh hoặc chậm, gặp ở 14%; Những bệnh nhân thiếu IgA có nguy cơ cao gây biến chứng nặng; (2) nhiễm trùng vi khuẩn (hiếm); viêm gan C, 1/1,800,000 cas truyền máu; nhiễm HIV, 1/2,300,000; (3) quá tải tuần hoàn; (4) thừa sắt mỗi đơn vị máu chứa 200250 mg sắt; bệnh thừa sắt có thể tiến triển sau truyền 100 đơn vị hồng cầu khối (ít hơn ở trẻ em), không gặp trong trường hợp mất máu; nghiệm pháp thải sắt bằng deferox-amine; (5) bệnh mảnh ghép chống vật chủ; (6) bệnh tự miễn.
TRUYỀN MÁU TỰ THÂN
Dùng chính máu của bệnh nhân để tránh nguy hiểm so với dùng máu người khác; cũng có ích cho những bệnh nhân có nhiều kháng thể đa hồng cầu. Tốc độ của truyền máu tự thân có thể được thúc đẩy bằng dùng erythropoietin (50150 U/kg tiêm dưới da 3 lần/tuần) trong trường hợp lượng sắt trong cơ thể bình thường.
THAY MÁU
Mục tiêu chính của thay máu là loại bỏ những hồng cầu lạ và thay bằng những hồng cầu bình thường để làm gián đoạn của chu trình tạo hồng cầu hình liềm, ứ trệ, tắc mạch, và hạ O2 máu do những hồng cầu hình liềm gây nên. Các mục tiêu thường là 70% hemoglobin A.
TRUYỀN TIỂU CẦU
Truyền dự phòng khi số lượng tiểu cầu <10,000/μL (<20,000/μL trong leukemia cấp). Một đơn vị giúp tăng 10,000/μL nếu không có kháng thể kháng thể cầu lưu hành do kết quả của những lần truyền trước. Hiệu quả được đánh giá sau 1h và 24h truyền tiểu cầu. Tiểu cầu người hiến khớp HLA được chỉ định cho những bệnh nhân có kháng thể kháng tiểu cầu.
BẢNG 9-1 CÁC NGUY CƠ CỦA BIẾN CHỨNG TRUYỀN MÁU
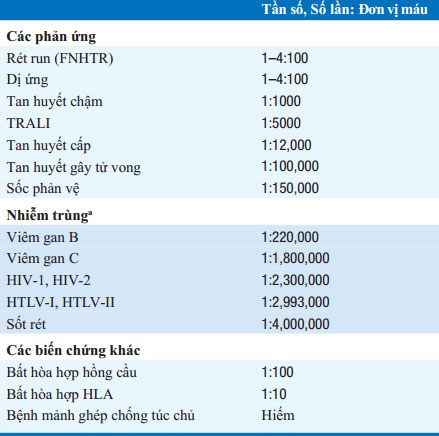
aCác tác nhân gây nhiễm trùng hiếm gặp do truyền máu gồm virus West Nile, viêm gan A, parvovirus B-19, Bệnh babesia, Bệnh Lyme, Bệnh ehrlichiosis, Bệnh Chagas, Giang mai, herpesvirus 8.
Viết tắt: FNHTR: phản ứng truyền máu sốt không tan máu
HTLV: virus gây giảm lympho T;
TRALI: tổn thương phổi cấp do truyền máu
TRUYỀN CÁC THÀNH PHẦN CỦA HUYẾT TƯƠNG
Huyết tương tươi đông lạnh (FFP) là nguồn cung cấp các yếu tố coagulation, fibrinogen, antithrombin, và proteins C và S. Được dùng trong trường hợp thiếu yếu tố coagulation, nhanh chóng loại bỏ tác dụng của warfarin, và điều trị ban xuất huyết giảm tiểu cầu huyết khối (TTP). Huyết tương kết tủa lạnh cung cấp fibrinogen, yếu tố VIII, và von Willebrand; được dùng khi không có yếu tố VIII tái tổ hợp hoặc VIII cô đặc.
LIỆU PHÁP TÁCH MÁU
Tách máu là loại bỏ một thành phần tế bào hoặc huyết thanh của máu; thủ thuật riêng biệt này được xem là để loại bỏ các thành phần nhỏ trong máu.
TÁCH BẠCH CẦU
Loại bỏ bạch cầu; thường dùng trong leukemia cấp, như. leukemia dòng tủy (AML) trong trường hợp bạch cầu cao rõ rệt (>100,000/μL) của bạch cầu ngoại vi, giảm nguy cơ ngưng kết bạch cầu (co mạch gây nên hiện tượng ở hệ thần kinh trung ương hoặc nhồi máu phổi, xuất huyết). Tách bạch cầu là loại bỏ tủy xương để thay thế bằng các tế bào gốc tạo máu. Sau khi điều trị bằng những tác nhân hóa trị và yếu tố kích thích dòng bạch cầu hạt-đại thực bào, tế bào gốc tạo máu được huy động từ tủy vào máu ngoại vi; tế bào như vậy sau đó được sử dụng để phục hồi máu sau điều trị loại bỏ tủy liều cao. Một sử dụng mới là tách bạch cầu tách thu hoạch các bạch cầu lympho dùng như một liệu pháp miễn dịch.
TÁCH TIỂU CẦU
Sử dụng ở những bệnh nhân tăng tiểu cầu có các rối loạn tăng sinh tủy xương với các biến chứng chảy máu và/hoặc huyết khối. Các phương pháp điều trị khác thường được sử dụng đầu tiên. Tách tiểu cầu cũng tăng cường sản xuất tiểu cầu từ người hiến máu.
TÁCH HUYẾT TƯƠNG
Chỉ định
For a more detailed discussion, see Dzieczkowski JS, Anderson KC: Transfusion Biology and Therapy, Chap. 113, p. 951, in HPIM-18.
(1) Tăng độ nhớtnhư, bệnh macroglobulin Waldenströms; (2) TTP; (3) các rối loạn phức hợp miễn dịch và tự kháng thểnhư, hội chứng Goodpasture, viêm cầu thận tiến triển nhanh, nhược cơ; Guillain-Barré, Lupus ban đỏ hệ thống, ban xuất huyết giảm tiểu cầu tự phát; (4) bệnh ngưng kết tố lạnh, Chứng Cryoglobulin máu. Trong thay huyết tương, các protein bất thường được loại bỏ và huyết tương bình thường hoặc thành phần huyết tương được thay thế; thường dùng trong TTP để loại bỏ kháng thể kháng ADAMTS13 và bổ sung ADAMTS13 bình thường.


