ĐỊNH NGHĨA VÀ NGUYÊN NHÂN
Hội chứng nguy ngập hô hấp cấp (ARDS) phát triển nhanh và gồm khó thở nặng, thâm nhiễm phổi lan tỏa và giảm oxy máu; điển hình gây suy hô hấp.
Tiêu chuẩn chìa khóa chẩn đoán ARDS gồm:
(1) thâm nhiễm phổi hai bên lan tỏa trên X quang ngực (CXR); (2) Pao2 (áp suất riêng phần oxy trong máu động mạch theo đơn vị mmHg)/Fio2 (thành phần oxy trong khí hít vào) ≤200 mmHg; và (3) không tăng áp lực nhĩ trái (áp lực mao mạch phổi bít ≤18 mmHg). Tổn thương phổi cấp liên quan những hội chứng nhẹ hơn, với giảm oxy máu nặng (Pao2/Fio2 ≤300
mmHg), có thể phát triển đến ARDS. Mặc dù nhiều tình trạng y khoa và phẫu thuật có thể gây ARDS, hầu hết các trường hợp (>80%) do nhiễm trùng huyết, viêm phổi do vi khuẩn, chấn thương, đa truyền dịch, hít phải acid dạ dày, và quá liều thuốc. Những bệnh nhân có hơn một yếu tố thúc đẩy có nguy cơ cao hơn phát triển ARDS. Các yếu tố nguy cơ khác gồm tuổi cao, nghiện rượu mãn tính, toan chuyển hóa và bệnh lý chính nặng toàn bộ.
TIẾN TRIỂN LÂM SÀNG VÀ SINH LÝ BỆNH
Có 3 giai đoạn trong tiến trình tự nhiên của ARDS:
1. Pha tiết dịch
Đặc trưng bởi phù phế nang và viêm nhiễm tăng bạch cầu, với tiến triển phá hủy màng hyaline phế nang lan tỏa tiếp theo.
Phù phế nang đặc trưng nhất trong các phần phụ thuộc của phổi; gây xẹp phổi và giảm độ đàn hồi phổi.Hạ oxy máu, thở nhanh và phát triển khó thở tiến triển, và tăng khoảng chết trong phổi cũng có thể dẫn đến Hypoxemia, tachypnea, and progressive dyspnea develop, and increased pulmonary dead space can also lead to tăng cacbondioxít máu. CXR cho thấy mờ các khoảng kẽ và phế nang lan tỏa hai bên. Chẩn đoán phân biệt rất rộng, nhưng những nguyên nhân thường gặp cần xem xét là phù phổi do tim,viêm phổi và xuất huyết phế nang. Không giống như phù phổi do tim, CXR trong ARDS hiếm khi có lớn tim, tràn dịch màng phổi hoặc tái phân bố tuần hoàn phổi. Thời gian pha tiết dịch điển hình kéo dài đến 7 ngày và thường bắt đầu trong vòng 12-36 giờ sau khi chấn thương kích động.
2. Pha tăng sinh
Pha này điển hình kéo dài từ ngày thứ 7 đến ngày 21 sau chấn thương kích động. Mặc dù hầu hết bệnh nhân hồi phục, một số có thể chuyển sang tổn thương phổi tiến triển và bằng chứng cho xơ hóa phổi. Mặc dù trong nhiều bệnh nhân cải thiện nhanh chóng, khó thở và hạ oxy máu thường vẫn còn trong suốt giai đoạn này.
3. Pha xơ hóa
Mặc dù đa số bệnh nhân hồi phục trong 3-4 tuần khời phát tổn thương phổi, một số chuyển sang xơ hóa tiến triển, buộc phải hỗ trợ thông khí kéo dài và/hoặc cung cấp O2. Tăng nguy cơ tràn khí màng phổi, giảm độ đàn hồi phổi, và tăng khoảng chết trong phổi được quan sát thấy trong giai đoạn này.
Tiến trình trong điều trị gần đây nhấn mạnh tầm quan trọng của chăm sóc tích cực toàn diện trên bệnh nhân ARDS kết hợp chiến lược thông khí bảo vệ phổi. Chăm sóc toàn diện yêu cầu điều trị vấn đề y khoa hoặc phãu thuật cơ bản gây tổn thương phổi, hạn chế các biến chứng do khám và điều trị (vd: liên quan đến các thủ thuật), dự phòng chống huyết khối huyết tắc tĩnh mạch và xuất huyết tiêu hóa, có gắng điều trị nhiễm trùng và hỗ trợ dinh dưỡng thích hợp. Kiểm soát ban đầu ARDS theo trình tự được trình bày trong Hình 15-1.
HỖ TRỢ THÔNG KHÍ CƠ HỌC:
Bệnh nhân với ARDS điển hình cần hỗ trợ thông khí cơ học vì hạ oxy máu và tăng công thở. Cải thiện chủ yếu kết cục trên bệnh nhân được nhận thấy sự căng dẫn quá mức liên quan thông khí cơ học của đơn vị phổi bình thường với áp lực dương có thể gây ra hoặc làm nặng hơn tổn thương phổi, gây ra hoặc làm nặng hơn ARDS. Chiến lược thông khí được khuyến cáo hiện tại giới hạn sự dãn có phế nang nhưng vẫn duy trì oxy hóa mô thích hợp.
Rõ ràng là thể tích khí lưu thông thấp (≤6 mL/kg dự đoán theo trọng lượng cơ thể) làm giảm tỷ lệ tử vong so sánh với thể tích khi lưu thông cao hơn (12 mL/kg dự đoán theo trọng lượng cơ thể). Trên bệnh nhân ARDS, có thể xảy ra xẹp phế nang do tích tụ dịch trong phế nang/khoảng kẽ và mất các chất surfactant, nên làm giảm oxy máu nặng hơn. Vì vậy, thể tích khí lưu thông thấp kết hợp với sử dụng áp lực dương cuối kỳ thở ra (PEEP) ở một mực độ cố gắng hạn chế xẹp phế nang và đạt được oxy hóa đầy đủ với Fio2 thấp nhất.
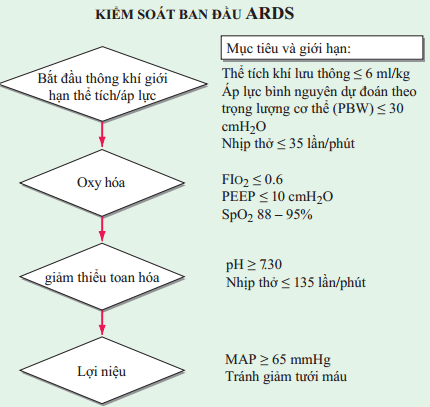
HÌNH 15-1 Khởi phát kiểm soát ARDS theo trình tự. Thử nghiệm lâm sàng cung cấp mục đích luệ pháp dựa trên bằng chứng theo cách tiếp cận từng bước thông khí cơ học sớm, oxy hóa, điều chỉnh toan hóa và lợi niệu của bệnh lý chính với ARDS. oxide trong ARDS.
Sử dụng mức độ PEEP cao hơn yêu cầu để đánh giá quá trình oxy hóa chưa được chứng minh về lợi ích. Phép đo áp lực thực quản để ước tính áp lực qua phổi có thể giúp xác định mức độ PEEP tối ưu. Kỹ thuật khác có thể cải thiện tình trạng oxy hóa trong khi giới hạn sự căng dãn phế nang gồm dãn rộng thời gian hít vào trong quá trình thông khí (thông khí tỷ lệ đảo) và đặt bệnh nhân trong tình trạng nguy hiểm. Tuy nhiên, cách tiếp cận này chưa được chứng minh về lợi ích trong việc giảm tỷ lệ tử vong do ARDS.
LIỆU PHÁP PHỤ THUỘC:
Bệnh nhân ARDS có tăng tính thấm mao mạch phổi dẫn đến phù mô kẽ và phế nang. Vì vậy, chỉ nên cung cáp dịch tiêm truyền tĩm mạch khi cần để đạt được cung lượng tim thích hợp và phân phối O2 mô được đánh giá nhờ lượng nước tiểu, tình trạng toan kiềm và áp lực động mạch. Hiện tại không có bằng chứng thuyết phục hỗ trợ việc sử dụng glucocorticoids hoặc nitric
KẾT CỤC
Tử vong do ARDS giảm với sự cải thiện điều trị chăm sóc tích cực chung và với sự xuất hiện thông khí thể tích khí lưu thông thấp. Tỷ lệ tử vong do ARDS hiện tại là 2644%, với hầu hết trường hợp tử vong do nhiễm khuẩn huyết và suy cơ quan ngoài phổi. Tỷ lệ tử vong tăng do ARDS liên quan đến tuổi, rối loạn chức năng cơ quan trước đó (vd: bệnh gan mạn, nghiện rượu mạn, suy giảm miễn dịch mạn tính và suy thận mạn tính) và tổn thương phổi trực tiếp (vd: viêm phổi, dập phổi và hít phải vật chất lạ) so sánh với tổn thương phổi gián tiếp (vd: nhiễm trùng huyết, chấn thương và viêm tụy). Hầu hết những bệnh nhân ARDS sống không có mất chức năng hô hấp đáng kể về sau.


