Đặc trưng bởi viêm mạn tính và phát huỷ có chọn lọc myelin hệ thần kinh trung ương; suy yếu hệ thần kinh ngoại biên. Sinh bệnh học, tổn thương sẹo đa ổ của Đa Xơ Cứng (MS) được gọi là mảng. Nguyên nhân được nghĩ là do tự miễn, có tính nhạy cảm được xác định bởi yếu tố di truyền và môi trường. Đa Xơ Cứng ảnh hưởng đến 350,000 người MỸ; khởi phát thường ở giai đoạn đầu tới giữa tuổi trưởng thành, phụ nữ gấp ba lần nam giới.
ĐẶC TRƯNG LÂM SÀNG
Khởi phát đột ngột hay âm ỉ. Vài bệnh nhân có triệu chứng bình thường mà họ không tìm đến chăm sóc trong vài tháng đến vài nằm. Phổ biến nhất là các đợt tái phát rối loạn thần kinh khu trú, điển hình kéo dài nhiều tháng đến nhiều năm, và sau đó hồi phục biến đổi; vài bệnh nhân biểu hiện ban đầu suy giảm thần kinh tiến triển chậm. Triệu chứng trầm trọng thoáng qua với mệt mỏi, stress, thể lực hay nhiệt. Biểu hiện của Đa Xơ Cứng là hay thay đổi nhưng chủ yếu gồm yếu và/hoặc triệu chứng cảm giác gồm chi, khó khăn thị giác, bất thường dáng điệu và phối hợp vận động, bất thường đường niệu và mệt mỏi. Tổn thương vận động có thể biểu hiện nặng, cứng, yếu, hay vụng về chị. Ngứa khu trú, kim châm, và cảm giác chết thường phổ biến.
Viêm thần kinh thị có thể dẫn đến nhìn mờ, đặc biệt ở thị trường trung tâm, thường có liên quan đau sau ổ mắt, mạnh hơn khi cử động mắt. Tổn thương thân não dẫn đến song thị, rung giật nhãn cầu, chóng mặt, tê, yếu, co giật một bên, hay rung cơ cục bộ. Thất điều, rung, và loạn vận ngôn có thể phản ánh bệnh con đường tiểu não. Dấu Lhermitte, shock điện nhất thời giống cảm giác được gợi lên khi gấp cổ, cho biết bệnh ở cột sống cổ. Điều kiện chẩn đoán được trình bày ở Bảng 202-1; giống Đa Xơ Cứng được tóm tắt ở Bảng 202-2.
KHÁM LÂM SÀNG
Triệu chứng bất thường thường rộng hơn mong đợi từ bệnh sử. Kiểm tra bất thường thị trường, mất thị lực, rối loạn cảm nhận màu, viêm gai thị, khiếm khuyết co dãn đồng tử, rung giật nhãn cầu, liệt thần kinh mắt trong nhân (chậm hay mất sự khép một mắt với rung giật nhãn cẫu ở mắt mở khi liếc bên), tê mặt hay yếu, rối loạn vận ngôn, yếu và co cứng, tăng phản xạ, clonus cổ chân, thất điều, cảm giác bất thường, co ngón chân.
QUÁ TRÌNH BỆNH
Bốn loại tổng quát:
- Đa Xơ Cứng tái phát-thuyên giảm (RRMS) đặc trưng bởi những đợt tái phát của rối loạn chức năng thần kinh có/không phục hồi; giữa các đợt, không ghi nhận tiến triển của suy giảm thầ kinh. Chiếm khoảng 95% trường hợp mới mắc.
- Đa Xơ Cứng tiến triển thứ phát (SPMS) luôn biểu hiện ban đầu như RRMS nhưng tiến triển dần dần. Đa số RRMS tiến triển cuối cùng thành SPMS (~2% mỗi năm).
- Đa Xơ Cứng tiến triển nguyên phát (PPMS) đặc trưng bởi mất chức năng tiến triển dần dần sau khi khởi phát không liên quan với các đợt cấp; 15% trường hợp mới mắc.
- Đa Xơ Cứng tiến triển tái phát (PRMS) là thể hiếm gặp, lành tính với quá trình diễn tiến nguyên phát, nhưng sau này tỉ lệ tái phát cao.
Đa Xơ Cứng là bệnh lý mạn tính; 15 năm sau chẩn đoán, chỉ 20% bệnh nhân không giớ hạn chức năng; một phần ba tới một nửa sẽ tiến triển tới SPMS và cần hỗ trợ đi lại.
CẬN LÂM SÀNG
MRI cho thấy nhiều vùng sáng trên trình tự T2 điều chỉnh ở hơn 95% bệnh nhân, thường xung quanh não thất; gadolin chỉ ra tổn thương cấp với vỡ hàng rào máu não (Hình 202-1). MRI cũng giúp ích loại trừ tổn thương giống Đa Xơ Cứng, mặc dù dấu chứng của Đa Xơ Cứng thì không hoàn toàn đặc hiệu cho rối loạn. Dấu chứng dịch não tuỷ gồm tăng vừa lympho dịch não tuỷ (5–75 tế bào trong 25%), dải đơn dòng (75–90%), tăng IgG (80%), và nồng độ tổng protein bình thường. Kiểm tra thị giác, thính giác, và đáp ứng cảm giác bản thể có thể xác định tổn thương mà im lặng trên lâm sàng; một hay nhiều kiểm tra đáp ứng bất thường gặp trong 80–90% bệnh nhân. Những nghiên cứu niệu động học trợ giúp trong quản lí các triệu chứng bàng quang.
BẢNG 202-1 ĐIỀU KIỆN CHẨN ĐOÁN MS
| Biểu hiện lâm sàng | Dữ liệu khác cần cho chẩn đoán Đa Xơ Cứng |
| 2 hay nhiều đợt; bằng chứng lâm sàng khách quan của 2 hay nhiều tổn thương hay nhiều tổn thương hay bằng chứng lâm sàng khách quan của 1 tổn thương với tiền sử của đợt trước | Không |
| 2 hay nhiều đợt; bằng chứng lâm sàng khách quan của 1 tổn thương | Phân bố không gian, xác định bằng: ≥1 tổn thương T2 trên MRI ở ít nhất 2 trên 4 vùng Đa Xơ Cứng điển hình của CNS (quanh não thất, gần vỏ não, dưới lều, tuỷ sống) hay Đợi đợt lâm sàng khác ảnh hưởng vị trí CNS khác |
| 1 đợt; bằng chứng lâm sàng khách quan của 2 hay nhiều tổn thương | Phân bố thời gian, xác định bằng: Biểu hiện đồng thời tổn thương có/ không gadolin không triệu chứng bất kỳ thời điểm nào. hay Tổn thương T2 mới và/hoặc có gadolin trên MRI theo dõi, không phụ thuộc thời gian với tham chiếu trên nền cơ bản hay Đợi đợt lâm sàng thứ hai |
| 1 đợt; bằng chứng lâm sàng khách quan của 1 tổn thương (hội chứng lâm sàng đơn độc) | Phân bố không gian và thời gian, xác định bằng: Với phân bố không gian ≥1 tổn thương T2 trên MRI ở ít nhất 2 trên 4 vùng Đa Xơ Cứng điển hình của CNS (quanh não thất, gần vỏ não, dưới lều, tuỷ sống) hay Đợi đợt lâm sàng khác ảnh hưởng vị trí CNS khác và Với phân bố thời gian Biểu hiện đồng thời tổn thương có/ không gadolin không triệu chứng bất kỳ thời điểm nào. hay Tổn thương T2 mới và/hoặc có gadolin trên MRI theo dõi, không phụ thuộc thời gian với tham chiếu trên nền cơ bản hay Đợi đợt lâm sàng thứ hai |
| Tiến triển thần kinh âm ỉ gợi ý Đa Xơ Cứng (PPMS) | Diễn tiến 1 năm (hồi cứu hoặc tiến cứu cộng 2 trong 3 tiêu chuẩn sau: Bằng chứng phân bố không gian ở não dựa trên ≥ 1 tổn thương T2+ ở vùng Đa Xơ Cứng đặc trưng: quanh não thất, gần vỏ não, dưới lều. Bằng chứng phân bố không gian của tuỷ sống dựa trên ≥2 tổn thương T2+ ở tuỷ CSF dương (bằng chứng đẳng điện tập trung của các dải đơn độc và/hoặc tăng chỉ số IgG) |
BẢNG 202-2 RỐI LOẠN GIỐNG MS
Viêm não tuỷ rải rác cấp (ADEM)
Hội chứng kháng thể kháng phospholipid
Bệnh Behçet
Bệnh động mạch di truyền trội nhiễm sắc thể kèm nhồi máu dưới vỏ và bệnh não chất trắng
Loạn dưỡng chất trắng não bẩm sinh (vd adrenoleukodystrophy,
loạn dưỡng chất trắng nhược sắc)
Nhiễm HIV
Bệnh thần kinh thị giác thiếu máu (do động mạch hoặc không)
Bệnh Lyme
Bệnh não ty thể với toan chuyển hoá lactic và đột quỵ (MELAS)
Ung thư (vd lymphoma, u thần kinh đệm, u màng não)
Sarcoid
Hội chứng Sjögren
Đột quỵ và thiếu máu não
Giang mai
Lupus ban đỏ hệ thống với rối loạn collagen mạch máu liên quan)
Liệt chi dưới co cứng nhiệt đới (nhiễm HTLV I/II)
Dị dạng mạch máu (đặc biệt rò AV màng cứng tuỷ)
Viêm mạch máu (CNS nguyên phát hay khác)
Thiếu Vitamin B 12
Viết tắt: AV, động tĩnh mạch; CNS, hệ thần kinh trung ương; HTLV, human T cell lymphotropic virus.
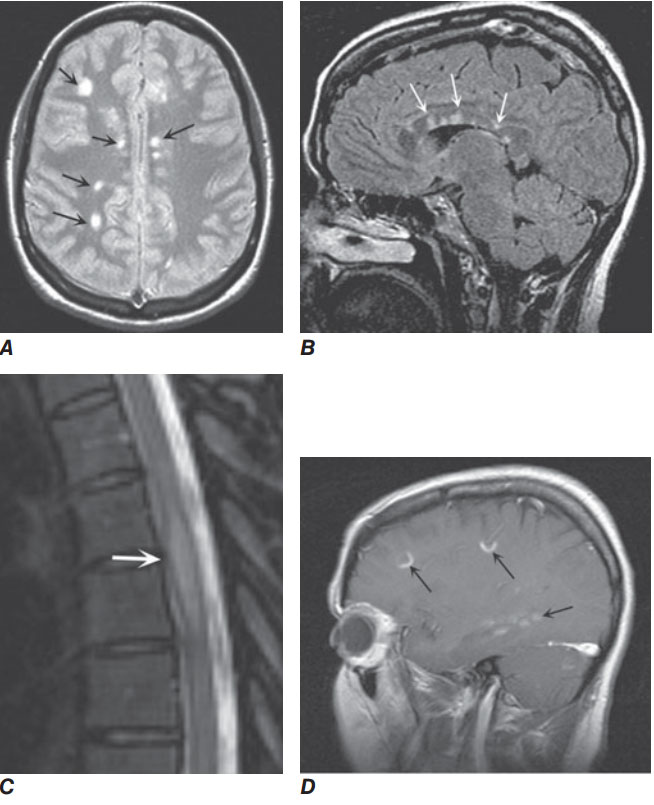
HÌNH 202-1 Dấu hiệu Đa Xơ Cứng trên MRI A. Hình ảnh ngang echo đầu tiên từ trình tự T2 điều chỉnh thể hiện nhiều tín hiệu sáng bất thường ở chất trắng, điển hình cho Đa Xơ Cứng B. Hình ảnh đứng dọc T2 điều chỉnh FLAIR mà tín hiệu sáng của CSF bị giảm bớt. CSF xuất hiện tối, trong khi vùng phù não hay thoái hoá myelin xuất hiện sáng được thể hiện ở thể chai (mũi tên). Tổn thương phía trước thể chai thường gặp ở Đa Xơ Cứng và hiếm gặp trong bệnh mạch máu C. Hình ảnh đốt sống ngực đứng dọc T2 điều chỉnh spin echo nhanh thể hiện tổn thương hình thoi tăng
đậm độ ở tuỷ sống ngực giữa D. Hình ảnh T1 điều chỉnh có được sau tiêm gadolin DPTA cho thấy vùng vỡ hàng rào máu não khu trú, xác định vùng tăng đậm độ (mũi tên).
ĐIỀU TRỊ Đa Xơ Cứng (Xem Hình 202-2)
LIỆU PHÁP CẢI THIỆN BỆNH CHO THỂ MS TÁI PHÁT (RRMS, ĐỢT CẤP SPMS)
Có 7 cách chữa trị ở Mỹ: interferon (IFN)-β1a (Avonex; 30 μg IM 1 lần/ tuần), IFN-β1a (Rebif; 44 μg SC 3 lần/tuần), IFN-β1b (Betaseron; 250 μg SC mỗi ngày), glatiramer acetate (Copaxone; 12 mg/ngày dưới da), natalizumab (Tysabri; 300 mg IV mỗi 4 tuần), fingolimod (Gilenya; 0.5 mg PO mỗi ngày), và mitoxantrone (Novantrone; 12 mg/m2 IV mỗi 3 tháng). Thứ tám, cladribine (Leustatin; 3.5 mg/kg PO mỗi năm), không được chấp nhận bởi FDA và cơ quan y tế Châu Âu nhưng được sử dụng ở một số vùng trên thế giới. Một trong bốn phương pháp đầu tiên giảm những đợt cấp hàng năm ~30% và cũng giảm những tổn thương mới trên MRI.
Chuẩn bị IFN được sử dụng nhiều lần trong tuần (vd Rebif hay Betaseron) có hiệu quả hơn so với thuốc mỗi tuần một lần (vd Avonex), nhưng cũng có nhiều khả năng tạo ra kháng thể trung hoà, mà làm giảm hiệu quả lâm sàng.
Fingolimod nhìn chung thì dung nạp tốt, thời gian biểu đường uống rất tiện lợi cho bệnh nhân; tuy nhiên, như với bất kỳ liệu pháp mới nào, an toàn lâu dài vẫn còn đang nghiên cứu. Block tim độ 1 và nhịp tim chậm có thể xảy ra với fingolimod, đòi hỏi quan sát lâu dài (6h) với những bệnh nhân sử dụng liều đầu tiên.
Natalizumab là thuốc điều trị Đa Xơ Cứng hiệu quả nhất. Nó giảm đáng kể tỉ lệ đợt cấp và cải thiện có ý nghĩa mức độ trầm trọng của Đa Xơ Cứng; tuy nhiên vì bệnh não chất trắng đa ổ tiến triển phát triển trong 0.2% bệnh nhân điều trị trong hơn 2 năm, nó hiện được điều trị cho bệnh nhân mà thất bại những liệu pháp khác hay biểu hiện dữ dội. Gần đây, xét nghiệm máu phát hiện kháng thể kháng virus PML (JC) cho thấy triển vọng biết được cá nhân có nguy cơ mắc bệnh.
Đa số bệnh nhân với thể tái phát Đa Xơ Cứng nhận (IFN)-β hay glatiramer acetate khi điều trị đầu tiên. Dù được chấp nhận hàng đầu, vai tro của fingolimod trong tình huống này không được xác định. Bất kể thuốc là lựa chọn đầu tiên, điều trị có thể được thay đổi ở bệnh nhân tiếp tục có những đợt tái phát thường xuyên (Hình 202-2).
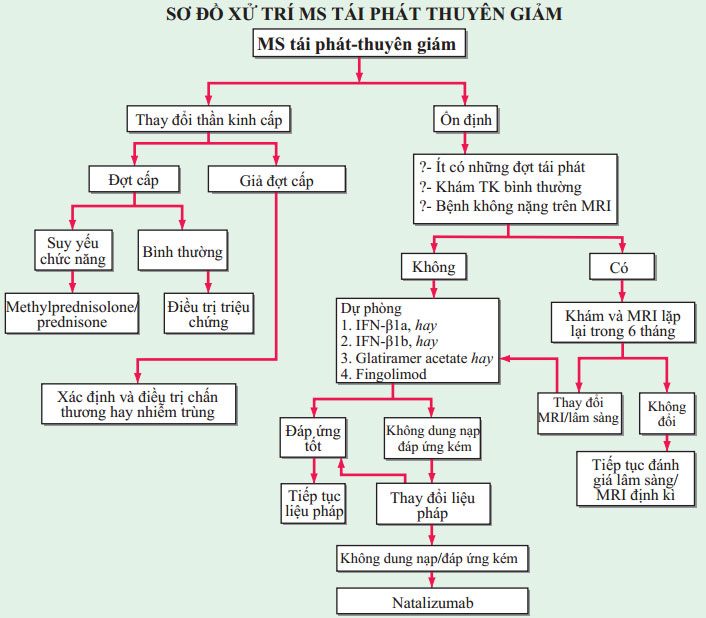
Tác dụng phụ của IFN gồm triệu chứng giống cúm, phản ứng tại vị trí tiêm, bất thường nhẹ trong đánh giá xét nghiệm thông thường (vd tăng men gan hay giảm lympho bào). Hiếm gặp, độc gan nặng hơn có thể xảy ra. Tác dụng phụ của IFN thường giảm dần theo thời gian. Phản ứng tại vị trí tiêm cũng xuất hiện với glatiramer acetate nhưng không trầm trọng bằng IFN. Xấp xỉ 15% bệnh nhên sử dụng glatiramer acetate trải qua một hay nhiều đợt tức ngực, khó thở, lo lắng, mệt mỏi.
Vài nghiên cứu gần đây gợi ý những thuốc này có thể cải thiện kết quả lâu dài của Đa Xơ Cứng. Vì thế, điều trị sớm với thuốc cải thiện bệnh thì thích hợp cho nhiều bệnh nhân. Có lý do để trì hoãn liệu pháp đầu tiên ở bệnh nhân có (1) khám thần kinh bình thường, (2) đợi cấp đơn lẻ hay tần số tái phát ít, và (3) bệnh không nặng kèm theo được đánh giá bằng MRI não.
Những bệnh nhân không được điều trị cần được theo dõi kỹ bằng MRI não định kỳ; cần điều trị được đánh giá lại nếu hình ảnh có bằng chứng của bệnh đang tiến triển.
TÁI PHÁT CẤP
Tái phát cấp mà có suy giảm chức năng có thể được điều trị thời gian ngắn với tiêm methylprednisoline (1 g IV mỗi sáng × 3–5 ngày) sau đó dùng prednisone đường uống (60 mg mỗi sáng × 4; 40 mg mỗi sáng × 4; 20 mg mỗi sáng × 3). Phát đồ giảm nhẹ mức độ trầm trọng và rút ngắn thời gian đợt cấp.
Thay huyết tương (7 lần: 40–60 mL/kg, mỗi ngày trong 14 ngày) có thể mang lại hiệu quả cho bệnh nhân với đợt bùng phát thoát hoá myelin (không chỉ Đa Xơ Cứng) mà không đáp ứng với glucocorticoid; chi phí cao và thiếu bằng chứng thuyết phục cho hiệu quả điều trị.
TRIỆU CHỨNG TIẾN TRIỂN
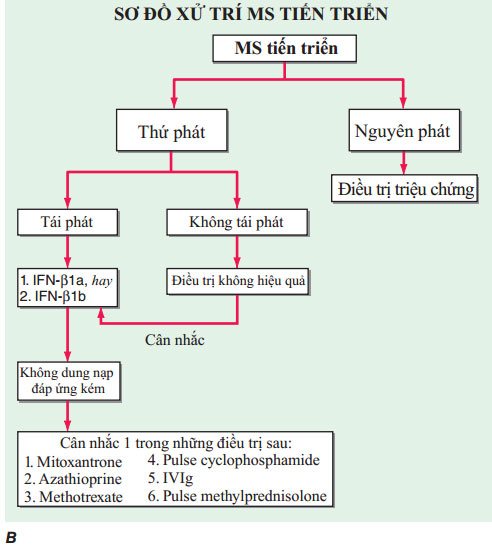
Đối với bệnh nhân Đa Xơ Cứng tiến triển thứ phát mà tiếp tục có những đợi tái phát, điều trị với một trong những IFN là hợp lý; tuy nhiên, IFN không hiệu quả với triệu chứng Đa Xơ Cứng tiến triển thuần tuý.
Thuốc ức chế miễn dịch/điều biến miễn dịch mitoxantrone được chấp nhận ở Mỹ để điều trị Đa Xơ Cứng tiến triển thứ phát; tuy nhiên bằng chứng hiệu quả tương đối yếu, độc tim do liều là vấn đề quan trọng.
Methotrexate (7.5–20 mg uống một lần mỗi tuần) hay azathioprine (2–3 mg/kg uống mỗi ngày) thì đôi khi được thử, nhưng hiệu quả kém.
Liệu pháp nhịp với cyclophosphamide được sử dụng trong một số trung tâm cho thanh niên có Đa Xơ Cứng ở trạng thái dữ dội.
Những nghiên cứu nhỏ hơn khác khám nhịp tiêm immunoglobulin (IVIg) hằng tháng hay tiêm methylprednisolone.
Với bệnh nhân PPMS, điều trị triệu chứng chỉ được khuyến cáo, mặc dù phân tích thứ phát của thử nghiệm rituximab âm tính đầy hứa hẹn và thử nghiệm tiếp sau với thuốc có liên quan đang được tiến hành.
ĐIỀU TRỊ TRIỆU CHỨNG
Cứng cơ đáp ứng với vật lý trị liệu, baclofen (20–120 mg/ngày), diazepam (2–40 mg/ngày), tizanidine (8–32 mg/ngày), dantrolene (25– 400 mg/ngày), và cyclobenzaprine hydrochloride (10–60 mg/ngày).
Loạn cảm đáp ứng với carbamazepine (100–1000 mg/ngày chia nhiều liều), phenytoin (300–600 mg/ngày), gabapentin (300–3600 mg/ ngày), pregabalin (50–300 mg/ngày), hay amitriptyline (25–150 mg/ ngày).
Điều trị triệu chứng bàng quang dựa vào kiểm tra sinh lý bệnh tiềm ẩn với test niệu động học: tăng phản xạ bàng quang được điều trị bằng giới hạn dịch buổi tối; nếu điều đó thất bại, kháng cholinergics như oxybutynin (5–15 mg/ngày) có thể được dùng thử; giảm phản xạ được điều trị với thuốc cholinergic bethanechol (30– 150 mg mỗi ngày), và rối loạn phối hợp cơ do mất khả năng phối hợp cử động giữa thành bàng quang và cơ vòng, được điều trị với kháng cholinergics và đặt ống thông liên tục.
Trầm cảm nên được điều trị tích cực
ĐA DẠNG LÂM SÀNG CỦA MS
Viêm tuỷ sống-thần kinh thị giác (NMO), hay hội chứng Devic, gồm những đợt đơn lẻ viêm thần kinh thị cấp (một/hai bên) và viêm tuỷ sống. Đối lập với Đa Xơ Cứng, MRI não điển hình bình thương, dù không luôn luôn. Vùng tăng cường độ khu trú của sưng và rỗng, rộng trên ba hay nhiều khoang tuỷ, là đặc trưng được thấy trên MRI tuỷ sống. Tự kháng thể đặc hiệu cao trực tiếp chống lại kênh nước aquaporin-4 hiện diện trong huyết thanh của hơn một nữa bệnh nhân có chẩn đoán lâm sàng NMO. Đợt cấp thường được điều trị với liều cao glucocorticoid như đợt cấp Đa Xơ Cứng. Thay huyết tương cũng được dùng theo kinh nghiệm trong đợt cấp mà không đáp ứng với glucocorticoid. Dự phòng tái phát có thể đạt được với mycophenolate mofetil, rituximab, hay kết hợp glucocorticoids với azathioprine. Đa Xơ Cứng cấp (biến thể Marburg) là một quá trình thoái hoá myelin tối cấp mà chết trong 1-2 năm. Không thử nghiệm kiểm soát điều trị nào tồn tại; liều cao glucocortiocid, thay huyết tương, và cyclophosphamide được dùng thử, với hiệu quả không chắc chắn.
VIÊM NÃO TUỶ RẢI RÁC CẤP (ADEM)
Bệnh thoái hoá myelin tối cấp, thường tàn phá, có quá trình một pha và có thể liên quan đến tiêm chủng trước đó hay nhiễm trùng. Triệu chứng thực thể của bệnh thần kinh rải rác biểu hiện liên tục (vd liệt nửa người hay liệt tứ chi, phản ứng cơ duỗi-gan bàn chân, mất hoặc tăng hoạt hoá phản xạ gân, mất cảm giác, tổn thương thân não. Sốt, nhức đầu, dấu kích thích màng não, ngủ lịm diễn tiến tới hôn, và co giật có thể xảy ra. Tăng lympho dịch não tuỷ, nhìn chung 200 tế bào/μL, thì phổ biến. MRI có thể thấy tăng gadolin mở rộng ở chất trắng não và tuỷ sống. Điều trị ban đầu là với glucocorticoid liều cao. Bệnh nhận không đáp ứng thì có thể thay huyết tương hay IVIg.


